Здоровый человек редко чувствует, как работает его сердце. Неутомимый орган напоминает о себе только в минуты сильного волнения или большой физической нагрузки, когда его биение становится сильнее обычного. Про такие моменты говорят – «сердце из груди готово выпрыгнуть».
Если не заботиться о своем сердце, могут развиться специфические болезни. Иногда причиной появления недуга становится другое заболевание, давшее осложнения. Так развивается ревмокардит, воспалительное заболевание сердца, вызванное стрептококковой инфекцией. Ревмокардиту нередко предшествует обычная ангина, вызванная стрептококками. Токсины, вырабатываемые этими бактериями, негативно действуют на сердечную мышцу.
Однако ревмокардит, по статистике, вызывает не более 2% смертности от общего числа летальных исходов при сердечно-сосудистых заболеваниях. Основную опасность представляют два острых сердечно-сосудистых заболевания: инфаркт миокарда и инсульт.
Общие сведения
Инфаркт почки встречается намного реже других ишемических расстройств органов мочевыделительной системы. Данное состояние практически никогда не является изолированным нарушением, а выступает в качестве осложнений других, преимущественно сердечно-сосудистых патологий. Точные статистические данные относительно встречаемости болезни отсутствуют, поскольку определенная доля больных не обращается к специалистам из-за слабой выраженности симптомов.
Заболевание следует дифференцировать с мочекислым инфарктом почек у детей, являющимся одним из этапов адаптации мочевыделительной системы к внеутробному существованию. Из-за особенностей эпидемиологии болезней, способных осложняться инфарктом почки, патология чаще возникает у лиц старшего возраста, страдающих ожирением и обменными нарушениями.
Инфаркт почки
Сходство заболеваний
Инфаркт и инсульт с каждым годом «молодеют». Этому способствует наличие общих причин развития болезней вследствие схожести их патогенеза. Перечень основных факторов:
- артериальная гипертензия;
- атеросклеротическое поражение сосудов;
- ожирение;
- наличие вредных привычек;
- тяжелые условия физического труда;
- гиподинамия;
- сопутствующая патология поджелудочной железы, сердца, почек, эндокринных желез;
- неправильное питание;
- загрязнение окружающей среды;
- стрессы, переутомления.
Начало заболевания также имеет сходную картину и их сложно распознать. У больных могут возникать такие жалобы:
- резкий подъем артериального давления;
- одышка;
- онемение конечностей;
- болевые ощущения в области сердца или головы;
- кратковременное обморочное состояние;
- побледнение кожи.
В чем же отличие инфаркта от инсульта в клинической картине, как их различить?
При инфаркте боли располагаются в области сердца, иррадиируют в руку, нижнюю челюсть, левую лопатку, длятся больше получаса. Инсульт сопровождается общемозговой (головная боль, тошнота/рвота, судороги) и очаговой симптоматикой. В зависимости от локализации поврежденного участка, выполняемых им функций, возникают такие признаки:
- параличи/парезы на подконтрольных им участках тела;
- нарушение произношения/понимания речи;
- дисфагия (нарушение глотания);
- дисграфия (при поражении центра, ответственного за письменную речь);
- амнезия;
- шаткость походки;
- появление галлюцинаций.
Гипертония: высокое артериальное давление и инсульт
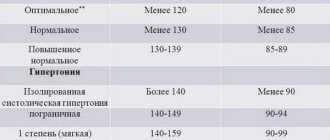
Под артериальной гипертонией понимают стойкое повышение артериального давления свыше 140на90 мм рт.ст.
Как правило, повышенное АД никак не ощущается пациентом.
Головная боль, головокружение, мелькание «мушек» перед глазами не являются специфическими для гипертонии. Однако повышенное артериальное давление оказывает неблагоприятное воздействие на органы-_мишени- головной мозг, сердце, сосуды, почки, глаза. При артериальной гипертонии увеличивается масса сердца, утолщаются стенки сосудов, ускоренными темпами развивается атеросклероз, поражаются сосуды сетчатки глаза, развиваются склеротические процессы в почечной ткани с формированием почечной недостаточности.
На фоне этих процессов, которые протекают незаметно для пациента, часто развиваются опасные для жизни осложнения: острый инфаркт миокарда и мозговой инсульт. Недаром артериальную гипертонию называют «тихим убийцей».
Основной целью лечения при артериальной гипертензии не только достижение целевого уровня артериального давления, но и максимальное снижение общего риска сердечно-сосудистых осложнений (инфаркта миокарда, мозгового инсульта, сердечной недостаточности), а также продление жизни пациентов в отдаленном периоде.
Осложнения артериальной гипертензии.
— влияние погодных факторов;
— неверное лечение гипертензии.
3. Острое нарушение мозгового кровообращения (инфаркт мозга):
- геморрагический инсульт – кровоизлияние в участок мозга, которое вызывает повреждение клеток.
- ишемический инсульт – закупорка артерии и гибель клеток мозга из-за кислородного голодания.
— учащенное, неритмичное сердцебиение;
— одышка при физической нагрузке и при отдыхе, в покое;
— резкое нарастание слабости;
— плохой ночной сон, пробуждения из-за нехватки дыхания;
— увеличение веса из-за накопления жидкости;
Инфаркт миокарда — это заболевание, при котором происходит полное прекращение кровоснабжения по одной из артерий, питающих сердце, в результате чего, соответствующий участок сердечной мышцы погибает. Основным классическим симптомом инфаркта миокарда является давящая или пекущая боль за грудиной, которая может отдавать (иррадиировать) под левую лопатку, в левую руку или нижнюю челюсть.
5. Почечная недостаточность – почки являются как регулятором артериального давления, так и жертвой при его повышения. Утомляемость, вялость, отеки, потеря белка с мочой, увеличение количества мочи – ранние признаки поражения почек.
Острое нарушение мозгового кровообращения
Сосудистые заболевания головного мозга относятся к числу наиболее значимых медико-социальных проблем, поскольку они вносят значительный вклад в структуру заболеваемости и смертности населения, характеризуются высокими показателями временной и стойкой нетрудоспособности. Смертность от цереброваскулярных заболеваний занимает 3 место в структуре общей смертности.
Артериальная гипертензия является одним из ведущих корригируемых факторов риска острого нарушения мозгового кровообращения (ОНМК). По данным международных исследований на каждые 20 мм.рт.ст. прироста систолического или 10 мм.рт.ст. диастолического АД смертность от инсульта увеличивается в 2 раза. Изолированная систолическая гипертензия увеличивает риск развития инсульта в 2-4 раза. Это обуславливает высокую социально-медицинскую значимость мероприятий, направленных на снижение АД в популяциях всех стран.
В городе Минске в 2013г. от ОНМК умерли 1385человек (2012г. 1568), из них в 1279 случаях инсульт развился на фоне артериальной гипертензии, (92,3% от всех ОНМК). Смертность от ОНМК в 2013г. снизилась и составила 72,1 случая на 100 тыс. населения по сравнению с 82,5 — в 2012г. В трудоспособном возрасте смертность от цереброваскулярных заболеваний в 2013г. составила 18,3 на 100тыс. населения (2012 — 22,1), от ОНМК 16,4 и 20,3 соответственно.
Инсульт — это острое нарушение кровообращения мозга, приводящее к повреждению и отмиранию нервных клеток. ОНМК происходит, если кровеносный сосуд в мозге либо блокируется (бляшкой, тромбом — ишемический инсульт), либо разрывается (геморрагический инсульт). После того, как часть нервных клеток погибает, организм утрачивает одну из функций, за которую отвечали погибшие клетки: наступает паралич, потеря речи и другие серьезные нарушения. Чем больше область омертвения в мозге, тем более серьезные последствия имеет инсульт.
Прогноз при ОНМК зависит от обширности поражения мозга, но также и от качества оказанной первой помощи, скорости доставки больного в больницу, а в дальнейшем — от правильности и объема реабилитационных мероприятий. От родных и близких послеинсультного больного требуется большое терпение и трудолюбие, для того, чтобы обеспечить ему должный уход во время реабилитации.
Что происходит?
Инсульт возникает при сдавлении, закупорке или разрыве сосудов, кровоснабжающих головной мозг.
Большая часть инсультов являются ишемическими. По механизму развития такой инсульт очень похож на инфаркт миокарда (по сути, он представляет собой инфаркт мозга): атеросклеротическая бляшка, находящаяся в одной из мозговых артерий, разрушается, а в месте повреждения образуется кровяной сгусток — тромб, который закрывает просвет сосуда.
Клеткам мозга не хватает кислорода, и, если соседние артерии не могут взять кровоснабжение этого участка на себя, то в течение нескольких минут они умирают. Гораздо реже просвет артерии закупоривается капельками жира или пузырьками воздуха (жировая и воздушная эмболии), тромбами из левого желудочка сердца, или сдавливается извне в результате травмы или опухоли.
Причиной геморрагического инсульта является кровоизлияние. Это происходит реже, но намного более опасно для жизни. В этом случае происходит разрыв стенки дефектной артерии. Причиной может стать аневризма, или нарушение целостности сосудистой стенки из-за того же атеросклероза, а провоцирующим фактором — повышение артериального давления.
Предвестником инсульта может служить преходящее нарушение мозгового кровообращения, или транзиторная ишемическая атака (ТИА). Она может произойти за недели или месяцы до настоящего инсульта. Это «маленький инсульт», временно приостанавливающий циркуляцию крови в мозге. Из-за недостатка крови мозг не может нормально функционировать.
Определенные области мозга отвечают за движение рук, ног, речь, зрение и т.п. Поэтому последствия инсульта напрямую зависит от того, в какой части мозга произошла катастрофа. Это может быть паралич (полная обездвиженность) или парез (частичное нарушение движений) руки или ноги на стороне, противоположной очагу поражения, серьезные нарушения речи и письма, расстройства памяти, нарушение чувствительности и др.
Проявления ОНМК.
ОНМК чаще всего случается рано утром или поздно ночью. Его первыми признаками являются:
- внезапное онемение или слабость мышц лица, руки или ноги, особенно на одной стороне тела;
- неожиданно появившиеся затруднения артикуляции или восприятия речи, текста;
- резкое ухудшение зрения одного или обоих глаз;
- внезапное нарушение координации движений, шаткость походки, головокружение;
- внезапная резкая и необъяснимая головная боль.
1. Попросить человека УЛЫБНУТЬСЯ, показав зубы. При инсульте улыбка становится напряженной (похожей на оскал) или кривой;
2. Предложить пострадавшему закрыть глаза, ПОДНЯТЬ ВВЕРХ РУКИ и подержать их в таком положении 10 секунд. При инсульте мышцы слабеют и пациент не может удерживать руки.
3. Попросить ЗАГОВОРИТЬ. Предложить выговорить четко и внятно простое предложение. Например: «За окном светит солнце». Для инсульта характерны нарушения речи.
4. Попросить пострадавшего высунуть язык. И если язык кривой или неправильной формы и западает на одну или другую сторону, то это тоже признак инсульта.
Если отмечена у пострадавшего проблема с каким-то из этих заданий, необходимо вызвать скорую медицинскую помощь.
Диагностика
Прежде всего, врачам необходимо установить вид инсульта. Для этого проводят компьютерную томографию (КТ) или магнитно-резонансную томографию головного мозга (МРТ), позволяющую отличить геморрагический инсульт от ишемического и исключить другие заболевания, а также установить точное расположение и размеры пораженной области мозга.
При диагнозе «геморрагический инсульт» для выяснения причины кровоизлияния необходимо проведение церебральной ангиографии и допплерографии сосудов головного мозга. При необходимости может потребоваться консультация нейрохирурга.
Как предотвратить инсульт
Примерно половина инсультов можно предупредить. Это возможно благодаря тому, что многие факторы риска инсульта можно контролировать. Факторы риска, которые можно предупредить:
- повышенное артериальное давление (выше 140/90 мм рт.ст.);
- мерцательная аритмия (нарушение ритма сердца, которое приводит к образованию тромбов в полостях сердца);
- сахарный диабет без адекватного лечения;
- повышенный уровень холестерина;
- курение;
- злоупотребление алкоголем;
- ожирение;
- мужской пол;
- возраст старше 50 лет;
- атеросклероз (отложение холестерина на стенках сосудов);
- наличие инсультов у близких родственников;
Риск инсульта увеличивается с возрастом, но в наше время это заболевание сильно помолодело. 40-летний человек с инсультом уже не редкость. После 55 лет риск развития инсульта возрастает вдвое с увеличением возраста на каждые десять лет.
Реабилитация
При инсульте в мозге образуется очаг из погибших нервных клеток, положение и размер которого определяют степень нарушения той или иной функции. А вокруг и вблизи него — клетки, как говорят, временно инактивированные, «заторможенные». Им-то и необходимо вернуть активность. Есть и такие, которые прежде не были задействованы в обеспечении движения, речи, однако готовы перестроиться и в той или иной степени взять на себя «обязанности» погибших.
Инсульт миокарда
Чем отличается инсульт от инфаркта миокарда, и что общего у этих заболеваний?
Инсульт – острое нарушение кровообращения головного мозга, в результате которого лишается питания и отмирает участок мозговой ткани. Говоря об инфаркте, чаще всего имеют в виду поражение сердца, его мышечного компонента – миокарда.
Однако этот термин может быть применим и к почкам, кишечнику, легким, а также к головному мозгу – инфарктом мозга иногда называют ишемический инсульт из-за размягчения мозговой ткани в месте поражения.
И в том, и в другом случае из-за недостаточного кровообращения развивается острая ишемия, и клетки гибнут.
Что опаснее, инсульт или инфаркт
Основное отличие инсульта от инфаркта миокарда, если не принимать во внимание локализацию патологии, состоит в характере развивающихся острых сосудистых нарушений. При инсульте они связаны с последующим неврологическим дефицитом, при инфаркте – с сердечной недостаточностью.
Первичная дифференциальная диагностика между двумя острыми заболеваниями проводится по первичной симптоматике – больной инфарктом будет показывать на сердце и держаться за него, поскольку боль во время приступа чрезвычайно интенсивна. Инсульт обычно также характеризуется резкой интенсивной болью, но не сердечной, а головной.
Инсульт обладает большим перечнем отдаленных осложнений, которые понижают качество жизни, а нередко и приводят к инвалидизации пациента. Часто на лечение и восстановление приходится тратить много сил и времени, добиваясь, чтобы мозговые структуры вернули утраченные свои функции, и в этом плане инсульт хуже инфаркта.
И у инсульта, и у инфаркта высока летальность в первые часы после приступа, однако можно сказать, что инфаркт страшнее – часто при обширном трансмуральном инфаркте медицинские работники даже не успевают застать больного в живых. При инсульте в запасе обычно есть немного времени (2-3 часа).
Изменения в шоковом органе, т. е. головном мозге при инсульте могут быть как необратимыми (обычно в том случае, когда медицинская помощь не подоспела вовремя), так и обратимыми. Глубокие некротические изменения в тканях сердечной мышцы необратимы – пораженная часть мышцы утрачена навсегда, а на месте инфаркта останется рубец из соединительной ткани.
Если больной пережил инфаркт, в большинстве случаев он сможет вернуться к нормальной жизни намного быстрее, чем пациент с инсультом, которому требуется длительное время на восстановление.
Еще одно отличие инсульта от инфаркта также в том, что инфаркт повторится с более высокой вероятностью. После инфаркта на всю последующую жизнь развивается сердечная недостаточность, и чем больше область поражения, тем выше стадия недостаточности.
Если кратко, то инфаркт опаснее мгновенной смертью, а инсульт тем, что выше вероятность инвалидизации.
Что такое инсульт
Инсульт бывает ишемическим и геморрагическим. Инсульт возникает из-за кислородного голодания клеток головного мозга, которые очень требовательны к наличию достаточного количества кислорода. В его отсутствие клетки гибнут, а нейронные связи размыкаются.
В первом случае он вызван блокированием сосуда холестериновой бляшкой, тромбом или эмболом, во втором – с кровоизлиянием в головной мозг. Высвободившаяся кровь оттесняет, сдавливает мозговые структуры, приводит к нарушению их функции, а ишемизировання ткань погибает.
- гипертоническая болезнь – постоянное повышение давления пагубно влияет на сосудистую стенку, способствует ее дегенерации, что ускоряет изнашиваемость сосуда и увеличивает риск разрыва;
- атеросклероз – просачивание стенок сосудов жиро-белковым детритом лишает сосуды эластичности. Позже к воспалительному процессу присоединяются тромбоциты и фибрин, образуется атеросклеротическая бляшка, преграждающая ток крови;
- тромбоз – при отрыве тромба он попадает в свободную циркуляцию, после чего способен попасть в сосуд головного мозга и закупорить его;
- врожденная патология сосудов головного мозга.
Эти причины вкупе с влиянием факторов риска вроде курения, гиподинамии, сахарного диабета и прочих ведут к инсульту. Признаками его являются:
- онемение, паралич лица с одной стороны;
- онемение конечностей, мышечная слабость на стороне, противоположной поражению;
- нарушения речи;
- дезориентация в пространстве;
- нарушение когнитивных функций;
- нарушения сознания разной степени выраженности.
Первая помощь заключается в немедленном вызове бригады скорой помощи, переводе больного в лежачее положение с поворотом головы набок во избежание аспирации рвотных масс. До приезда скорой помощи пациента нельзя оставлять одного.
Источник: https://starlab-mdc.ru/insult/insult-miokarda.html
Основные причины инфарктов и инсультов
В подавляющем большинстве случаев состояние имеет ишемический характер и вызывается эмболией магистральных почечных сосудов. Чаще всего эмбол представлен тромботическим сгустком, реже в таком качестве могут выступать фрагменты атеросклеротических бляшек, жировые массы. Картину, схожую с эмболией ветвей почечной артерии, иногда провоцируют артериовенозные фистулы или кровотечения. Таким образом, основной причиной заболевания является наличие в артериальной части большого круга кровообращения эмболов, которые могут образовываться при следующих патологиях:
- Эндокардит. Воспаление внутренней оболочки левого желудочка или предсердия часто осложняется формированием пристеночного тромба. Его фрагменты периодически попадают в большой круг кровообращения и могут закупоривать просвет артерий почек.
- Аритмии и пороки сердца. Различные нарушения сердечного ритма сопровождаются нарушениями гемодинамики внутри полостей сердца, что иногда приводит к тромбообразованию. Схожий механизм возникновения тромбов отмечается при недостаточности митрального клапана или пролапсе его створок.
- Атеросклеротическое поражение. Выраженный атеросклероз аорты или венечных артерий являются одной из наиболее частых причин инфаркта почки. Закупорка сосуда может быть обусловлена как фрагментом собственно атеросклеротической бляшки, так и тромбом, который образовался на ее поверхности. Атеросклероз почечных сосудов может приводить к расслоению их стенок, что также провоцирует закупорку просвета и острую ишемию.
- Узелковый периартериит. Данное состояние неясной этиологии в случае вовлечения в патологический процесс сосудистой сети почек может становиться причиной инфарктов.
- Медицинские манипуляции. Различные диагностические и лечебные манипуляции на органах мочевыделительной системы могут осложняться стенозом сосудов с развитием острой ишемии почечной ткани.
Косвенной причиной патологии иногда является наркотическая зависимость, связанная с частыми внутривенными вливаниями (опиоидная или эфедриновая наркомания). В случае использования нестерильного инструментария развивается специфический эндокардит с образованием многочисленных тромбов. Различные формы инфаркта почки обнаруживаются у 20-30% инъекционных наркоманов. Множественные очаги инфарктов в почечной ткани возникают и при диссеминированном внутрисосудистом свертывании крови (ДВС-синдроме).
Инфаркт миокарда представляет собой ишемическую болезнь сердца, при которой в органе возникает некроз, из-за недостаточного кровоснабжения.
Половина мужчин и треть женщин сталкиваются в своей жизни с данной болезнью. На сегодняшний день ранее общепринятая нижняя граница заболевания от 35 лет опустилась до отметки 20 лет. Разберемся, от чего может быть инфаркт.
Существует ряд болезней, наличие которых в организме делает людей более уязвимыми к инфаркту сердца. Ниже рассматриваются те заболевания и патологи, которые врачи записывают в причины инфаркта миокарда. Мы разделяем их по системам, работу которых они затрагивают.
Виды заболеваний и их связь
Инсульты бывают 2 видов:
- геморрагический;
- кардиоэмболический, его ещё называют ишемическим.
Да, в обоих случаях поражаются сосуды головного мозга. Но причина их поражения бывает разной. Если в первом случае кровоизлияние в мозг происходит непосредственно из-за разрывов сосудов головного мозга, то во втором причиной поражения является ишемическая болезнь сердца.
Ишемический инсульт встречается в 4 раза чаще, чем геморрагический, и он намного опаснее.
Опасность эта заключается в том, что, чаще всего, следствием ишемической болезни (а ишемия – это, попросту, закупорка сосудов) может стать образование тромбов не только в сосудах головного мозга, а и в других участках кровеносной системы человека.
Патогенез
Основополагающим звеном патогенеза более чем в 90% случаев инфаркта почки считается образование эмболов, которые вызывают закупорку сосудов органа. В результате нарушается снабжение участка почечной ткани кислородом и питательными веществами. По своей кислородной потребности почки уступают только нервной ткани и миокарду, из-за чего в результате ишемии довольно быстро возникают дистрофические изменения в клетках нефронов. Размер поражения зависит от калибра артериального сосуда, перекрытого эмболом – чем он больше, тем распространеннее зона инфаркта. Характерная форма зоны ишемии – клиновидная или треугольная с вершиной у ворот почки и обращенным к корковому веществу основанием. Это обусловлено особенностями распределения кровеносных сосудов в органе.
После прекращения поступления артериальной крови дистрофия клеток нефронов постепенно нарастает, сменяясь их гибелью и формированием участков некроза. Одновременно возникает раздражение юкстагломерулярного аппарата с образованием больших количеств гормона ангиотензина 2, что приводит к развитию вазоренальной гипертензии и каскаду связанных с этим нарушений (повышается риск инфаркта миокарда или инсульта). Продукты распада некротизированных тканей всасываются в системный кровоток и становятся причиной интоксикации организма, проявляющейся повышением температуры, головными болями, тошнотой. Исходом некроза становится разрастание фиброзной ткани и формирование рубца.
Природа патологий
Чтобы лучше понять, чем отличаются эти заболевания, необходимо обратиться к истокам их возникновения. Специалистами они отнесены к одной подгруппе кардиологических нарушений. При этом:
Под инфарктом понимается нарушение работы сердечного органа, с локальным либо всеохватывающим характером негативных видоизменений. Природа подобных проявлений — тромботизация питающих орган сосудов, ишемизация тканей. В течение нескольких часов происходит усугубление состояния — некрозы. Диагностические процедуры помогают уточнить локализацию подобных явлений.
Под инсультом понимается значительное нарушение сосудистого кровообращения в нервных структурах, чаще — человеческогоголовного мозга. Вариантов проявления несколько — главное отличие — в виде тромба, либо кровоизлияния, либо резком спазмировании артерии. Патология сопровождается значительным нарушением функции, за который несет прямую ответственность поврежденный участок головного мозга.
Еще одной отличительной особенностью инсульта является способность соседних нейроцитов принимать на себя дополнительную функцию — замещать собой отмершие клетки. Именно поэтому реабилитационные мероприятия при мозговом ударе наиболее эффективны, в отличие от развившихся инфарктов.
Лечение инфаркта почки
Клиническая картина заболевания характеризуется различной выраженностью симптомов, которая, прежде всего, зависит от объема ишемизированной и некротизированной ткани почек. При незначительных инфарктах субъективные жалобы отсутствуют, патология выявляется случайно по измененным данным диагностических исследований. В случае более обширных поражений симптоматика становится выраженной, однако большинство проявлений неспецифичны – боль в пояснице, гематурия, уменьшение объема выделяемой мочи.
Болезненные ощущения, возникающие сначала с двух сторон, постепенно смещаются в сторону пораженной почки – двухсторонние инфаркты встречаются крайне редко. Интенсивность болевого синдрома иногда сопоставима с почечной коликой, боль устраняется только приемом сильных наркотических анальгетиков. Степень выраженности гематурии при инфаркте почки также может сильно варьироваться – от микроскопических количеств эритроцитов в моче до ее ярко алой окраски и профузного почечного кровотечения.
Иногда наблюдается реальная почечная колика, обусловленная прохождением кровяного сгустка или кусочка некротизированной ткани по мочевыводящим путям. Проявления почечной недостаточности обычно выражены слабо, особенно при сохраненной функциональной активности второй почки. При тотальном инфаркте возможно токсическое поражение парного органа, что проявляется развитием ОПН – анурией, запахом аммиака изо рта и от кожных покровов больного.
Общие симптомы заболевания сводятся к повышению температуры тела до 38 градусов, явлениям интоксикации (тошноте, рвоте, разбитому состоянию), ознобу. В некоторых случаях из-за нарушенного кровоснабжения почки возникает стимуляция юкстагломерулярного аппарата, провоцирующая рост артериального давления. Вышеперечисленные проявления обычно сочетаются с симптомами основной патологии, которая спровоцировала ишемию и инфаркт почечной ткани. Таковыми могут быть боли в области сердца, нарушения сердечного ритма, признаки циркуляторных расстройств при пороках клапанов (цианоз, повышение давления крови в малом круге кровообращения).
Основные цели терапии данного заболевания изменяются в зависимости от этапа патологического процесса. На начальных этапах первоочередной задачей является восстановление адекватного кровотока в органах выделения, что позволяет минимизировать негативные последствия ишемии. В дальнейшем на первый план выступает устранение кровотечения (макрогематурии), явлений общей интоксикации и сохранение функциональности оставшейся части органа. Зачастую для этих целей используют препараты с противоположным действием (например, антикоагулянты и гемостатики), поэтому от специалиста требуется особая осторожность при их назначении. Консервативная терапия инфаркта сводится к использованию следующих лекарственных средств:
- Обезболивающие препараты. Боли могут быть очень интенсивными, в ряде случаев болевой синдром устраняется только мощными наркотическими анальгетиками – морфином, фентанилом и другими.
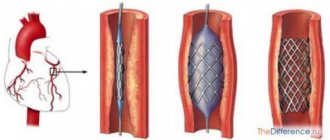
- Тромболитические средства. К ним относят стрептокиназу и другие препараты данной группы, цель их применения – устранение тромба в сосуде, восстановления адекватного кровотока. Медикаменты используются только на первых этапах заболевания, до развития выраженной гематурии. После начала выделения крови с мочой назначение этих средств строго запрещено.
- Гемостатические препараты. Применяются при выраженной гематурии и профузном почечном кровотечении. Основным лекарственным средством данной группы является этамзилат натрия, введение которого позволяет минимизировать кровопотерю и улучшить прогноз заболевания.
- Антикоагулянты. На любом этапе патологии рекомендуется принимать меры по нормализации работы свертывающей системы крови, с этой целью назначаются антикоагулянты прямого действия (например, гепарин). Схема, дозировки и длительность применения строго индивидуальны, определяются после изучения коагулограммы больного.
- Антиагрегантные средства. Антиагреганты (например, ацетилсалициловая кислота) редко используются в остром периоде заболевания. Их назначают через 1-2 недели после исчезновения гематурии для снижения риска рецидива и отдаленных осложнений. Дозировка и длительность курса лечения определяется с учетом функциональной активности выделительной системы.
В тяжелых случаях (например, тотальный инфаркт почки) проводят хирургическое лечение, которое на начальных стадиях болезни сводится к восстановлению проходимости магистральных артерий и почечного кровотока. При поздней диагностике и развитии некротических изменений в почке по показаниям осуществляют оперативное удаление зоны инфаркта вплоть до нефрэктомии (при наличии у больного второго здорового органа). В числе вспомогательных лечебных мероприятий используют гемодиализ (при почечной недостаточности), назначают диуретические, гипотензивные и другие средства по показаниям.
Общие признаки и дополнительные отличия
Симптоматика и причины данных заболеваний (инфаркта, инсульта) достаточно схожи.
Общие признаки
- повышение артериального давления;
- бледные кожные покровы;
- онемение лица;
- нарушение дыхательной функции и появление одышки;
- болезненные ощущения в области головы, сердца;
- потеря сознания.
Инсульт зачастую приводит к частичному или даже полному параличу, так как поражаются зоны, ответственные за движение и координацию человека. Инфаркт миокарда отличается характерными признаками: посинение губ, потемнение мочек ушей и лица в целом, что свидетельствует об остановке сердца.
Дополнительные отличия инфаркта от инсульта
- Инфаркт представляет отмирание тканей из-за нарушенного питания пораженного органа. Инсульт является острой формой нарушения мозгового кровообращения и последующим повреждением тканей.
- Инфаркт относится к достаточно распространенной форме инсульта – ишемическому инсульту.
- Если инфаркт характеризуется нарушением питания органа или отдельной части, то инсульт – нарушением целостности тканей из-за нарушенного питания или внезапного кровоизлияния.
В первые минуты после наступления приступа необходимо оказать своевременную помощь, чтобы избежать серьезных осложнений. Инфаркт достаточно часто приводит к мгновенной смерти. Пожалуй, в этом заключается самая значимая разница между этими болезнями. При инсульте же грамотные действия до приезда врачей позволяют не только сохранить жизнь, но и увеличить вероятность полного восстановления функций организма.
Центр договорных медицинских услуг
- Главная /
- Информационный раздел /
- Информационные материалы /
- Осложнения артериальной гипертензии
На сегодняшний день артериальная гипертензия является наиболее распространенным заболеванием среди неинфекционных заболеваний, последствия которого могут привести к различным осложнениям. Самыми опасными, представляющими угрозу для жизни человека осложнениями гипертонии являются тяжелые поражения мозга и сердечной мышцы – инсульт и инфаркт миокарда.
Первая медицинская помощь при инсульте и инфаркте
Признаки инсульта и инфаркта развиваются внезапно, стремительно и могут застать врасплох дома, на работе или на отдыхе. Оказание первой помощи при инфаркте и инсульте начинается с вызова скорой медицинской помощи.
В домашних условиях при инфаркте необходимо:
- успокоить;
- обеспечить доступ свежего воздуха;
- придать удобное положение с поднятым головным концом кровати;
- дать разжевать 300 мг. аспирина (“аспирин кардио”, “магникор”).
В случае потери больным сознания, необходимо оценить наличие самостоятельного дыхания и пульса. Если дыхание и пульс на сонной артерии не определяются, начать комплекс реанимационных мероприятий, по алгоритму, как на видео в этой статье:
С инсультом всё сложнее. Не зная механизма развития заболевания, не стоит начинать какие-либо мероприятия. Препараты от инсульта и инфаркта разные. Применять одни и те же лекарства в домашних условиях может быть опасно.
Больному с симптомами инсульта необходимо обеспечить полный покой, доступ свежего воздуха, снизить повышенное артериальное давление, но не более чем на 10% от исходного уровня (гипоперфузия тканей может привести к ухудшению состояния).
Больным в коме нужно обеспечить проходимость дыхательных путей. Можно уложить больного на бок в устойчивом положений, а при западении языка выполнить прием Сафара, как на фото:
Прием Сафара
Если развиваются судороги, нужно уложить больного на ровную поверхность и подложить под голову подушку или свернуть одеяло, чтобы больной не травмировался.
Инсульт как осложнение гипертонической болезни
Ранним и наиболее тяжелым осложнением инфаркта почки является развитие острой почечной недостаточности. ОПН наблюдается достаточно редко, поскольку для этого необходимо наличие ряда условий – двухсторонний характер инфаркта либо наличие у больного только одной почки. При тотальной ишемии недостаточность может возникать из-за чрезмерной нагрузки на второй орган или по причине его токсического поражения.
В отдаленной перспективе из-за формирования рубцов в пораженной почке снижается ее функциональная активность, что создает предпосылки для возникновения ХПН в будущем. У ряда больных после разрешения инфаркта сохраняется стойкое увеличение артериального давления, обусловленное нарушениями кровообращения в почках.
В России за 2004г. зарегистрировано 42 млн. сердечно-сосудистых заболеваний, этот год назван эпидемией. Впервые выявлено 5 млн. свежих случаев недугов. Практически большую часть из общего числа составляет артериальная гипертензия, которая в 56% случаев приводила к развитию инфаркта миокарда и инсультам.
Из-за чего 36% населения трудоспособного возраста потеряли работу, социальную значимость, и получили инвалидность. 12% населения России, к сожалению, получили осложнения, и пополнили список летальности. Женщины, как показывает статистика, чаще лечатся и чаще прибегают к помощи врачей, не лечится 1,5 млн. человек.
Мужчины реже обращаются к врачам, реже лечатся, но чаще получают осложнения заболевания и чаще умирают от инфарктов миокарда, не лечится 2 млн. человек. Такова печальная статистика, когда за спиной казалось бы только повышенных цифр АД скрываются такие “молчаливые убийцы”. Почему так складывается ситуация?
Причины “ОМОЛОЖЕНИЯ” инсультов следующие:• не обращение внимания на первые симптомы заболевания у молодых лиц • большая занятость на работе, нет времени уделить внимание своему здоровью • поздние обращения, когда заболевание уже сформировано • элементарная безграмотность населения • старые доводы о том, что гипертония болезнь пожилых • мысль о том, что это переутомление и это пройдет • избегание медосмотров • неправильное лечение и самолечение • прием препаратов, которые не оказывают влияние на прогноз заболевания • отказ от лечения, когда стало лучше • нерегулярный прием препаратов, назначенных врачом • траволечение, лечение биодобавками • следование рекламной продукции, что исцеление наступит моментально и т. д. Как видите, причин множество, и все они связаны порой с нашей безграмотностью.
Что хуже — инфаркт или инсульт?
Обе патологии занимают ведущие места среди сердечнососудистых заболеваний и являются самыми частыми причинами смерти среди населения старших возрастных групп. Сказать однозначно, что опаснее инсульт или инфаркт, сложно. Стоит отметить, что поражение головного мозга может привести к более тяжелым последствиям, чем некроз участка сердечной мышцы.
По разным данным после инсульта только 20% больных возвращаются к нормальной жизни, ещё 25% становятся инвалидами. Почти 20% погибают в течение первого месяца, ещё 25 — в течение первого года.
Смертность от инфаркта миокарда составляет около 35-40% всех случаев заболевания. Больные, перенесшие инфаркт, находятся в группе риска: смертность в этой категории в 3,5 раза выше, чем у лиц, не имеющих инфаркты в анамнезе. Если у больного диагностирован инфаркт и инсульт одновременно, шансы выжить снижаются в несколько раз.
Диагностика
Определение инфаркта почки осложняется неспецифичностью симптомов, поскольку боли в пояснице, ухудшение общего состояния, гематурия характерны и для иных нефрологических заболеваний. Во многих случаях врачу-нефрологу или урологу требуется кооперация с другими медицинскими специалистами (например, с кардиологом) для уточнения диагноза. Особую важность имеет скорость определения болезни, так как от своевременности лечебных мер зависит ее исход, а при неправильном лечении повышается риск развития осложнений. В числе диагностических мероприятий выделяют следующие группы методов:
- Опрос и общий осмотр. При опросе акцентируют внимание на субъективных симптомах и жалобах больного. Имеет значение выраженность и локализация болезненных ощущений, наличие или отсутствие расстройств мочеиспускания. В анамнезе определяют наличие сердечно-сосудистых, гематологических или иных заболеваний, способных спровоцировать ишемию тканей почки.
- Лабораторные исследования. В общем анализе мочи практически всегда определяется наличие эритроцитов – от выраженной макрогематурии до микроскопических примесей крови, часто возникает протеинурия. При биохимическом исследовании мочи специфическим признаком инфаркта является увеличение уровня лактатдегидрогеназы (ЛДГ), аналогичное повышение наблюдается и в сыворотке крови. У большинства пациентов также обнаруживается незначительный лейкоцитоз, изменяются показатели коагулограммы – последняя выполняется для оценки необходимости использования антикоагулянтов.
- Инструментальные исследования. Обычно при подозрении на инфаркт почки производят ультразвуковую допплерографию (УЗДГ почечных артерий), позволяющую оценить показатели кровотока в основных сосудах органа. Еще больше информации дает селективная контрастная почечная ангиография, по результатам которой выявляется участок ишемизированной ткани, не накапливающей контраст. Как альтернативу последнему исследованию могут назначать МСКТ или МРТ с контрастом и последующим 3Д-моделированием почечной сосудистой сети.
- Эндоскопические исследования.Цистография при данном заболевании производится с целью дифференциальной диагностики. С помощью этого метода исключается вероятность кровотечения из мочевого пузыря (наблюдаемого при опухолях, травмах), уточняется односторонний характер поражения.
Дифференциальную диагностику инфаркта почки проводят с опухолевыми поражениями мочевыводящих путей (чашечно-лоханочной системы, мочеточников, мочевого пузыря и уретры) и кровотечениями из них. Иногда проявления заболевания создают ложную клиническую картину гломерулонефрита – он исключается при подтверждении одностороннего характера процесса и наличии ишемизированного участка тканей. При помощи дополнительных исследований инфаркт почки дифференцируют с почечной коликой при мочекаменной болезни и расслоением стенки брюшной аорты.
В чем разница?
В основе механизма развития обеих патологий лежит нарушение поступления кислорода, питательных веществ к тканям, что приводит к их ишемии и гибели. Так чем отличается инфаркт от инсульта? Термин «инфаркт» имеет широкое значение. Им называют патологическое повреждение органа, формирующиеся в результате гибели его клеток. Так, инфаркт может возникать в легких, сердце, головном мозге, почках, печени, кишечнике.
При постановке диагноза обязательно указывается пораженный орган. Наиболее часто встречающимся и опасным видом инфаркта является патология миокарда в результате нарушения доставки кислорода к тканям сердца.
Плохой прогноз при заболевании обусловлен высоким показателем смертности от него самого или резвившихся осложнений.
Под инсультом подразумевают остро возникшее уменьшение притока крови к тканям мозга, что влечет за собой их повреждение с формированием очаговой, общемозговой симптоматики. Этот термин применяется в неврологии при формулировании диагноза. В зависимости от фактора, вызвавшего нарушение мозгового кровообращения, инсульты разделяют на ишемические и геморрагические.
Отличить инсульты между собой не тяжело. Характерной особенностью ишемического инсульта является то, что при его развитии больной находится в сознании, преобладают признаки очаговой неврологической симптоматики. Возникает онемение конечностей, переходящее в парез/паралич. Геморрагический инсульт чаще поражает молодых людей. Он развивается внезапно с резкой головной боли, головокружения, обморока, судорожного синдрома. У большинства больных отмечается повышение артериального давления, температуры. В клинической картине преобладают менингеальные знаки (поза «легавой собаки», симптомы Кернига, Брудзинского).