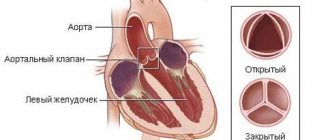
Причины возникновения
Тромбоз – следствие увеличения свёртываемости крови, слипания кровяных клеток и замедления кровотока. Предрасполагающие факторы в патогенезе тромбоза:
- Атеросклероз – повышение ломкости сосудов, снижение эластичности стенок, образование холестериновых бляшек;
- Наследственная предрасположенность, курение и длительный прием гормонов, особенно женщинами;
- Лихорадочные состояния или обезвоживание организма при приеме мочегонных средств;
- Изменения гормонального фона при беременности и в раннем послеродовом периоде;
- Инфекции вирусной этиологии с нарушением проницаемости стенок сосудов и усиленной агрегацией клеток крови;
- Воспалительные процессы области уха, горла и носа, осложненные гнойным течением;
- Врожденные заболевания крови при повышенном индексе свертываемости и увеличенном числе тромбоцитов;
- Злокачественные опухоли и их метастазирование;
- Патология почек, изменяющая кислотно-щелочной баланс крови;
- Сахарный диабет;
- Гипертоническая болезнь с частыми кризами;
- Ожирение;
- Хирургические операций и манипуляции;
- Травмы головы.
Диагностика заболевания
Наличие тромбов можно определить только в специализированных условиях больницы с помощью следующих методов диагностики:
- Магнитно-резонансная ангиография — данный метод помогает определить, насколько сужены стенки сосудов, и интенсивность кровообращения.
- Дуплексное ультразвуковое сканирование — поможет определить, где находятся тромбы, каково их количество. В процессе обследования можно замерит скорость, с которой кровь движется по сосудам.
- КТ — компьютерная томография, позволяющая получить информацию о состоянии всех сосудов шеи и головы.
При подозрении на образование тромбов в сонных артериях и проявлении симптомов необходимо срочно обращаться к врачу, важно пройти все необходимые обследования для назначения противотромбозной терапии.
Клиническая картина
Общие жалобы:
- непреходящие либо стойкие нарастающие головные боли;
- нарушение чувствительности, моторики мышц лица, рук и ног, правой или левой половины тела;
- стойкое искажение речи, ее понимания;
- ухудшение зрения;
- потеря равновесного положения тела, головокружение;
- лихорадочное состояние;
- чрезмерная потливость;
- скачки кровяного давления;
- неконтролируемые акты дефекации, мочеиспускания;
- потеря сознания;
- судорожные сокращения, подергивания мышц;
- тошнота, рвота.
Жалобы при тромбозе базилярной артерии, питающей ствол головного мозга:
Жалобы, характерные для ухудшения кровоснабжения головного мозга через внутренние сонные артерии:
- серьезное ослабление зрительного восприятия, вплоть до слепоты;
- невозможность говорить, речевая спутанность;
- ухудшение двигательной функции верхних конечностей;
- тремор;
- обмороки;
- парез одной, обеих половин тела.
Жалобы, характерные для ухудшения кровоснабжения коры головного мозга, тканей шеи и лица через наружные сонные артерии:
- сухость слизистых оболочек;
- боли в шее;
- искажение мимики лица, паралич мимических мышц;
- обмороки;
- невнятная речь;
- постоянные боли в голове.
Жалобы, характерные для нарушения функций мозжечка вследствие плохого снабжения кровью по позвоночной артерии, включающие в себя клинику спинномозговых болезней:
- вынужденная поза головы;
- односторонняя головная боль;
- мышечное напряжение шеи и затылка;
- нехватка воздуха;
- потеря равновесия;
- снижение чувствительности и покалывание лица;
- ухудшение зрительного восприятия;
- затрудненная речь;
- бледность и цианоз.
Лечение тромбоза сонных артерий
Если по результатам обследования поставлен диагноз тромбоз сонной артерии, лечение может назначить только врач. Самолечение в такой ситуации категорически запрещено во избежание еще больших проблем со здоровьем. Терапия тромбоза зависит от тяжести заболевания и степени закупорки сосудов. Лечение лекарственными препаратами необходимо для восстановления качественного кровообращения в кору головного мозга. Терапия состоит из назначения следующих групп препаратов:
- Тромболитики способствуют рассасыванию уже образовавшихся в сосудах тромбов. Врачи чаще всего назначают Урокиназу, Фибринолизин и Стрептокиназу.
- Препараты, способствующие разжижению крови, — антикоагулянты. С помощью данных лекарств улучшается качество кровеносного потока. Курс лечения антикоагулянтами может длиться как несколько дней, так и несколько лет. Самые популярные препараты при тромбозе сонных артерий — Гепарин, Варфарин, Фенилин и Дикумарин.
Диагностика головы и шеи
Исследования с применением аппаратуры:
- Ультразвуковое исследование — метод, позволяющий оценить состояние артерий, наличие поражений и патологий, скорость кровотока и возможное его нарушение.
- Ультразвуковая допплерография (УЗДГ) – измерение частоты волн ультразвука, отражающихся от движущихся элементов крови, позволяет выявить уменьшение кровотока (стеноз), поражение и ослабление тонуса артерий.
- Ультразвуковое дуплексное сканирование (УЗДС) – анализ изображения отраженной от элементов крови ультразвуковой волны позволяет увидеть тромбы и оценить уменьшение диаметра и утолщение стенок сосудов.
- Ультразвуковое триплексное сканирование – анализ отраженной от элементов крови ультразвуковой волны в цветном изображении сосудов позволяет оценить их проходимость; наиболее информативный метод ультразвукового исследования.
- Электроэнцефалография – анализ графического изображения колебаний электрических потенциалов головного мозга с целью выявления изменений его функциональных показателей, позволяющий дифференцировать тромбоз артерий головного мозга от эпилепсии и амнезии; назначается при невнятной речи.
- Магнитно-резонансная томография (МРТ) – анализ поглощения и отражения электромагнитных волн от тканей позволяет выявить особенности анатомического строения сосудов и их изменения: извитость, сужение просвета, патологию стенки сосуда; локализовать тромб, оценить его протяженность; оценить патологию структур мозга и определить площадь их поражения.
- Компьютерная томография (КТ) – анализ поперечных сечений мозга в целях точной локализации тромба, позволяющий изучить химическое строение тканей и их рентгеновскую плотность, обычно изменяющуюся при заболеваниях.
МРТ визуализирует мягкие ткани при диффузных и очаговых поражениях структур головного мозга и патологиях спинного мозга, но практически не показывает костей черепа. В некоторых случаях следует провести одновременно оба исследования, дополняющие друг друга и дающие в совокупности полную картину заболевания. - Церебральная ангиография – рентгенологическое исследование, во время которого в артерию вводят контрастное вещество, которое разносится кровотоком по церебральным сосудам; анализ дает возможность оценить степень сужения сосудов, выявить опухоли, гематомы, аневризмы, гнойники и пороки развития; позволяет решить вопрос о целесообразности проведения операции для разрушения или растворения тромба, расширения сосуда, его коагуляции.
Тромб в шейном отделе позвоночника чем грозит
В систему яремных вен включается одновременно несколько шейных сосудов, которые необходимы для оттока крови из головы и шеи.
Если детально рассмотреть анатомическое строение человека, то можно выделить 3 главных пары яремных вен в этой системе:
- внутренняя;
- наружная;
- передняя.
Первый из сосудов является самым крупным и позволяет выходить большой части крови из черепа. Вена соединяется с подключичной артерией.
Наружная вена отличается значительно меньшими размерами и находится в передней части шеи. Она четко выделяется в процессе пения, крика или кашля. Последний сосуд считается самым маленьким из вышеупомянутых.
Это подкожные вены, которые создают так называемую яремную венозную дугу.
Тромбоз может возникать в любой из вышеуказанных вен, но все же статистика показывает, что чаще всего он развивается в наружной яремной вене.
Со временем данный процесс приводит к механическому повреждению стенки сосуда, и организм начинает усиленно вырабатывать фибрин и тромбоциты. Вследствие этого процесса и возникает тромб.
Некоторые заболевания хронического характера могут способствовать появлению тромбов даже без повреждения сосудов.
Это заболевание представляет собой патологическое состояние, обусловленное закупоркой полости сосуда кровяным сгустком, из-за чего возникают нарушения кровотока и, как следствие, страдают некоторые органы и системы. Отсутствие адекватной терапии может послужить причиной развития ряда довольно опасных осложнений, поэтому максимально важно купировать не только ее проявления, но и саму причину.
Нельзя однозначно ответить на вопрос о возрастной категории пациентов, страдающих этим недугом.
Ему подвержены, как молодежь, так и люди преклонного возраста, однако у последних болезнь встречается несколько чаще. Также медики отмечают, что половая принадлежность может быть одним из факторов риска.
Так, среди пациентов, обращающихся с подобной проблемой в медицинские учреждения, большинство мужчины.
Согласно международной классификации болезней, созданной для систематизации полученных статистических сведений, данная патология имеет код МКБ 10 I82.
Симптомы тромбоза яремной вены
Симптоматика заболевания будет обусловлена тем, где именно локализуется патологический процесс. Также выраженность клинических признаков тромбоза обусловлена степенью перекрытия вены. При наличии мелкого тромба в яремной вене больной может длительно не знать о его существовании, поскольку нет никаких беспокоящих его признаков.
При серьезном перекрытии просвета сосуда основным симптомом заболевания является резкая боль в области шеи и ключицы.
Также по всему ходу вены может присутствовать ноющая боль, отдающая в верхние конечности и порой приводящая к ошибкам в диагностике из-за отсутствия четкого места локализации.
Нередко заметен отек, который нарастает в течение нескольких дней или часов. Прочие возможные признаки тромбоза яремной вены:
- цианоз кожи на шее, ключице;
- напряжение, визуально заметное расширение, выбухание вены на шее;
- чувство выпирания, похолодения, зуда, покалывания, тяжести в области вены;
- болезненность шеи при касании;
- иногда — ограничение подвижности руки, гипотония мышц.
Описанные выше симптомы характерны только для острой стадии тромбоза. После стихания таких явлений наблюдается обратное развитие клиники, ее регресс. Но у некоторых людей окончательного прекращения болезни не происходит, она становится хронической. В этом случае иногда могут наблюдаться болевые ощущения в шее и ключице.
Анатомические особенности
Для того чтоб лучше понимать механизмы возникновения и возможную локализацию патологии, следует обратиться к анатомии.
В человеческом организме присутствует 3 основных пары яремных вен, подверженных тромбозу:
- Внутренняя. Крупнейший, среди перечисленных сосудов, отвечающий за отвод крови из черепа и нормальный метаболизм в головном мозге. Венозная магистраль начинается из югулярного отверстия, спускаясь в район грудинно-ключичного соединения, сливается с подключичной артерией. В медицинской практике чаще всего используется с целью катетеризации для проведения гемодиализа, плазмофереза, длительной инфузионной терапии.
- Наружная. По своим размерам занимает второе место среди сосудов данной системы, отвечает за отвод крови, насыщенной углекислым газом из внешних частей шейного отдела и головы. Она расположена достаточно близко к поверхности, поэтому ее можно увидеть и прощупать.
- Передняя. Пара расположена под подбородком и входит в состав венозной дуги.
Каждая из этих пар подвержена тромбированию, но как показывают статистические данные, наиболее часто тромб закупоривает именно наружный сосуд.
В систему яремных вен включают три пары кровеносных сосудов, располагающихся на шее:
- Внутренняя. Довольно крупный сосуд, который выполняет доставку основной массы крови из полости черепа. Берет свое начало в яремном отверстии черепа и ниже сливается с подключичной артерией.
- Наружная. Ее функция заключается в отводе крови от шеи, головы, лица. Представляет собой меньший по диаметру сосуд, чем внутренний. Увидеть его можно, если напрячь ые связки.
- Передняя. Это самый мелкий сосуд в данной системе.
Возможные осложнения
Тромбоз – это всегда опасность. Стоит бояться, прежде всего, эмболии. Если тромб оторвется и начнет мигрировать по кровеносной системе, он в один момент способен перекрыть просвет в сосуде. К счастью, в случае с яремной веной это случается очень редко, но иногда происходит закупорка легочной артерии, что способно привести даже к летальному исходу.
Также тромб в яремной вене может привести к сепсису и серьезным проблемам со зрением, вплоть до слепоты, из-за отека диска зрительного нерва.
В случае развития посттромбофлебитического синдрома образуются застои в венах в результате разрушения их клапанов, могут отекать руки и ноги, кожные покровы и мягкие ткани меняют свой внешний вид.
Прогноз в случае тромбоза может быть разным. Он будет сомнительным, если возник инфекционный процесс во внутренних органах, что способно спровоцировать сепсис. Если же пациент обратился к врачу еще до развития каких-либо нарушений, то прогноз очень даже благоприятный.
Тромбоз вен всегда является сложным заболеванием, отражающим серьезное неблагополучие в организме человека.
Прежде всего, любой тромбоз угрожает эмболией тромба, хотя в случае с яремными венами такое случается редко.
Вероятность умереть от тромбоэмболии вен верхней части тела довольно мала, но, тем не менее, тромбоз яремной вены изредка все-таки приводит к закупорке тромбом легочной артерии с высоким риском летального исхода.
Осложнениями заболевания также способны стать отек диска зрительного нерва и развитие слепоты, сепсис. Поздним осложнением может быть посттромботическая болезнь. Если тромбоз распространяется на плечевую или подкрыльцовую вены (редкое осложнение), то сильный отек влечет за собой компрессию артериальных стволов. Иногда сдавление может быть настолько серьезным, что приводит к гангрене.
Медикаментозное лечение
Основой терапии при образованиях тромбов кровеносной системе является прием препаратов-антикоагулянтов прямого и непрямого действия. Они направлены на разжижение крови за счет снижения уровня фибриногена, вещества, при повышении концентрации которого формируются сгустки.
К прямым антикоугулянтам относятся:
- Фибринолизин,
- Фраксипарин,
- Гепарин.
После снижения протромбинового индекса переходят к медицинским средствам с непрямым антикоагулянтным действием таким, как Курантил или Аспирин.
Еще одним важным аспектом в комплексной терапии выступает назначение флеботоников, чье действие направлено на улучшение обменных процессов и устранение воспаления.
Помните! Дозировка любых медицинских препаратов и способ их применения назначается исключительно компетентным медицинским работником.
При необходимости назначаются спазмолитики для снижения тонуса сосудистых стенок и снятия боли. Присоединение сепсиса свидетельствует о необходимости применения антибактериальной терапии.
Узнать что такое варифорт от варикоза и мнение Елены Малышевой вы можете из нашей статьи.
Проведение диагностики
Основным и самым доступным методом диагностики является УЗИ с допплерографией. Вены шеи имеют хорошую визуализацию для данного исследования, и трудности могут возникнуть только при тромбозе внутренней яремной вены. В этом случае врачу приходится ориентироваться на результаты допллерографии, в том числе — на определение скорости кровотока.
Более детальную картину исследования предоставляет специалисту флебография с введением контрастного вещества в вену.
Кроме того, иногда для диагностирования заболевания применяются методики КТ или МРТ, а также лабораторные анализы на выявление продуктов распада фибрина.
Для исключения прочих патологий и дифференцирования болей при тромбозе яремной вены пациенту могут быть проведены и другие виды исследований:
- рентгенография органов грудной клетки;
- ЭКГ, ЭЭГ;
- ангиография;
- сцинтиграфия и т.д.
Хирургическое вмешательство
Если консервативная терапия не приносит должного результата, для устранения тромба может использоваться малоинвазивные хирургические манипуляции. Частота применения оперативного лечения при данном недуге значительно уступает классической терапии.
Наиболее распространены следующие методики:
- Аспирационная тромбэктомия — механическое удаление тромболитической массы посредством пункции, производимой через кожу.
- Эндоваскулярный тромболизис – доставка непосредственно к месту поражения сосуда тромболитического препарата, путем подкожного ввода специального катетера. Таким образом, частично или полностью восстанавливается его проходимость.
О проявлениях и методах лечения варикоцеле с двух сторон читайте в нашем материале.
Методы лечения
Поскольку тромбозы вен верхней части тела редко осложняются тромбоэмболией, лечение, преимущественно, консервативное. Строгого постельного режима у больного нет, но физические нагрузки должны быть воспрещены. Применяются такие методы терапии:
- Прием антикоагулянтов прямого действия — Гепарин, Фибринолизин, Фраксипарин. При острой стадии болезни эти препараты вводятся капельно внутривенно в стационаре. Курс терапии данными препаратами продолжается до исчезновения в плазме фибриногена и до нормализации уровня протромбинового индекса. В дальнейшем назначаются непрямые антикоагулянты, например, Аспирин Кардио, Кардиомагнил.
- Прием или введение никотиновой кислоты для активации разжижения крови и рассасывания тромба.
- Применение венотоников — Детралекс, Троксевазин, Эскузан, Гливенол. Эти препараты нужны для ускорения метаболизма в стенках вен, снятия воспаления и обезболивания.
- Введение спазмолитиков для расслабления мышечной стенки — Но-Шпа, Папаверин.
- Местное нанесение гепариновой мази, троксевазиновой мази для дополнительного воздействия на стенки сосуда.
Операция при тромбозе яремной вены применяется чрезвычайно редко. В крайнем случае, используются малоинвазивные методики — чрезкожный эндоваскулярный тромболизис, транслюминальная аспирационная тромбэктомия. Эти методы подразумевают растворение тромба. либо его удаление при помощи баллонного катетера.
Так как тромб в яремной вене – это серьезная патология, диагностировать ее желательно на начальных этапах. Правда, это достаточно тяжело, если он никак не дает о себе знать. Но, если все-таки появились некие подозрения, от посещения доктора лучше не отказываться.
Для того, чтобы обнаружить тромб, используются современные инструментальные и лабораторные методы исследования:
- УЗИ той области, где пролегает яремная вена.
- Дуплексное сканирование сосудов, которое позволит рассмотреть возможные патологии вен на двухмерном изображении.
- МРТ – дает возможность подробно рассмотреть сантиметр за сантиметром исследуемого участка.
- Тромбодинамика – исследование, позволяющее выявить показатели свертываемости крови.
- Тесты протромбированного времени – направленные на оценку внешнего пути свертывания крови.
- Тромбоэластография. С помощью этого исследования врач получает полную картину об эластичных свойствах кровяных сгустков.
Вы – одна из тех миллионов женщин, которая борется с варикозом?
А все ваши попытки вылечить варикозное расширение вен не увенчались успехом?
И вы уже задумывались о радикальных мерах? Оно и понятно, ведь здоровые ноги — это показатель здоровья и повод для гордости. Кроме того, это как минимум долголетие человека. А то, что человек, защищенный от заболеваний вен выглядит моложе – аксиома не требующая доказательств.
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с расширением вен и некрасивыми участками на теле пока не на вашей стороне…
И вы уже думали о стационарном лечении? Оно и понятно, ведь варикоз — очень опасное заболевание, которое при несвоевременном лечении может закончиться летальным исходом. Звездочки на ногах, быстрая утомляемость, ужасные вздувшиеся вены… Все эти симптомы знакомы вам не понаслышке.
Источник: https://sevsity.ru/pozvonochnik/tromb-sheynom-otdele-pozvonochnika-grozit/
Лечение тромбов в артериях мозга
Необходимо незамедлительно начать проведение комплекса лечебных мероприятий.
- Препараты, непосредственно влияющие на реологические свойства крови:
- Сосудорасширяющие;
Гипотензивные – снижают артериальное давление;
Назначение и применение тромболитиков – только под наблюдением врача и контролем с помощью коагулограммы. Неконтролируемое использование этих препаратов может иметь отрицательный эффект, вплоть до развития ДВС-синдрома.
В целях предупреждения инсульта могут быть проведены:
- Каротидная эндартерэктомия – удаление тромбов и атеросклеротических бляшек на сонной артерии при выявлении 70% стеноза и у пациентов, перенесших транзиторную ишемическую атаку (ТИА). Операция используется часто в целях профилактики развития инсульта в будущем.
- Стентирование и ангиопластика – расширение диаметра суженных участков артерий, при атеросклеротических изменениях тех из них, которые расположены в труднодоступных участках. В места сужения вводят баллон, который, раздуваясь, увеличивает диаметр сосуда. В артерию помещают сетчатый элемент – стент, служащий препятствием сужению сосуда. Позволяет избежать таких опасных последствий, как инсульт и ишемическая атака.
Баллонная дилатация и нейрохирургические операции
Может проводиться еще один метод хирургического вмешательства — баллонная дилатация. Данная операция осуществляется под местным наркозом. В поврежденный сосуд устанавливается специальный фильтр, который улавливает тромбы и бляшки. В сосуд вводится баллонный катетер, который посредством давления перемещает тромбы в сторону фильтра. Процесс длится около часа. Длительность реабилитации после оперативного вмешательства зависит от сложности операции и состояния здоровья пациента после нее. В среднем длительность от 2 недель до 1 месяца.
Наиболее надежным видом оперативного вмешательства является замещение поврежденных участков сосудов протезами. Для кровотока вследствие операции создается обход с помощью установленного шунта, который располагается над поврежденными участками. Иногда применяются нейрохирургические операции, в результате которых удаляются узлы, закупоренные сосуды и сплетения.
После оперативного вмешательства значительно улучшается кровообращение к мозгу, и наблюдается замедление атеросклеротического процесса. Максимально эффективный результат после проведения операции возможен, если имеется эмболическая форма поражения сосудов. Любое лечение тромбоза сонных артерий должно проводиться под наблюдением лечащего врача, после прохождения всех необходимых обследований.
Профилактические мероприятия
- Правильное питание – прием пищи с низким содержанием холестерина, богатой витаминами и клетчаткой.
- Исключение приема алкоголя и курения.
- Активный образ жизни – ежедневная ходьба.
- Борьба с ожирением.
- Лечение гипертонической болезни, сахарного диабета.
- Наблюдение у врача, регулярная сдача лабораторных анализов.
- Прием антиагрегантов (кардиоаспирин), препаратов для укрепления стенки сосудов (аскорутин), снижения холестерина (левастатин).
- Лечение хронической венозной недостаточности.
*Кликните на картинку, чтобы открыть ее в полном размере.
Тромбоз мозговых артерий – опасное заболевание, но с ним можно жить. Чем раньше диагностировано заболевание, тем выше вероятность его благоприятного исхода. Правильно назначенное лечение заболеваний сердечно-сосудистой системы и своевременная профилактика тромбоза уменьшают риск образования кровяных сгустков в сосудах.
Головная боль, головокружение, шум в ушах, мушки перед глазами… Это не что иное, как признаки синдрома позвоночной артерии — заболевания, при котором страдает кровообращение заднебоковых отделов мозга.
Лечить патологию необходимо, так как она может привести к раннему развитию ишемического инсульта.
Терапевтические меры должны быть комплексными.
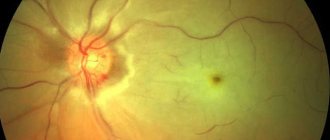
Тромбоз мозговых артерий — сонной, базилярной, позвоночной: симптомы и лечение
Сердечно-сосудистые болезни по-прежнему занимают лидирующую позицию в перечне заболеваний с летальным исходом, что объясняется их острым течением и серьёзными осложнениями. Одно из самых опасных – тромбоз артерий головного мозга и шеи — перекрытие кровяным сгустком сосуда, что приводит к ишемии нервной ткани, а затем и к инсульту.
Причины возникновения
Тромбоз – следствие увеличения свёртываемости крови, слипания кровяных клеток и замедления кровотока. Предрасполагающие факторы в патогенезе тромбоза:
- Атеросклероз – повышение ломкости сосудов, снижение эластичности стенок, образование холестериновых бляшек;
- Наследственная предрасположенность, курение и длительный прием гормонов, особенно женщинами;
- Лихорадочные состояния или обезвоживание организма при приеме мочегонных средств;
- Изменения гормонального фона при беременности и в раннем послеродовом периоде;
- Инфекции вирусной этиологии с нарушением проницаемости стенок сосудов и усиленной агрегацией клеток крови;
- Воспалительные процессы области уха, горла и носа, осложненные гнойным течением;
- Врожденные заболевания крови при повышенном индексе свертываемости и увеличенном числе тромбоцитов;
- Злокачественные опухоли и их метастазирование;
- Патология почек, изменяющая кислотно-щелочной баланс крови;
- Сахарный диабет;
- Гипертоническая болезнь с частыми кризами;
- Ожирение;
- Хирургические операций и манипуляции;
- Травмы головы.
Клиническая картина
Общие жалобы:
- непреходящие либо стойкие нарастающие головные боли;
- нарушение чувствительности, моторики мышц лица, рук и ног, правой или левой половины тела;
- стойкое искажение речи, ее понимания;
- ухудшение зрения;
- потеря равновесного положения тела, головокружение;
- лихорадочное состояние;
- чрезмерная потливость;
- скачки кровяного давления;
- неконтролируемые акты дефекации, мочеиспускания;
- потеря сознания;
- судорожные сокращения, подергивания мышц;
- тошнота, рвота.
Тромбоз базилярной артерии
Жалобы при тромбозе базилярной артерии, питающей ствол головного мозга:
- пульсирующие затылочные боли;
- головокружение, больных «штормит, покачивает на волнах»;
- нерезкое зрительное восприятие;
- нарушение чувствительности кожи вокруг рта;
- парез взора – невозможность двигать оба глаза одновременно в вертикальном или горизонтальном направлениях;
- нарушение чувствительности половины лица;
- обмороки;
- шум в ушах.
Понижение чувствительности одной половины лица иногда бывает предвестником закупорки базилярной артерии.
Тромбоз сонной артерии (внутренней, наружной)
Жалобы, характерные для ухудшения кровоснабжения головного мозга через внутренние сонные артерии:
- серьезное ослабление зрительного восприятия, вплоть до слепоты;
- невозможность говорить, речевая спутанность;
- ухудшение двигательной функции верхних конечностей;
- тремор;
- обмороки;
- парез одной, обеих половин тела.
Жалобы, характерные для ухудшения кровоснабжения коры головного мозга, тканей шеи и лица через наружные сонные артерии:
- сухость слизистых оболочек;
- боли в шее;
- искажение мимики лица, паралич мимических мышц;
- обмороки;
- невнятная речь;
- постоянные боли в голове.
Позвоночные артерии
Жалобы, характерные для нарушения функций мозжечка вследствие плохого снабжения кровью по позвоночной артерии, включающие в себя клинику спинномозговых болезней:
- вынужденная поза головы;
- односторонняя головная боль;
- мышечное напряжение шеи и затылка;
- нехватка воздуха;
- потеря равновесия;
- снижение чувствительности и покалывание лица;
- ухудшение зрительного восприятия;
- затрудненная речь;
- бледность и цианоз.
Диагностика головы и шеи
Тромбоз приводит к кислородному голоданию и резкому нарушению функций головного мозга. Отрыв тромба приводит к инсульту с возможным летальным исходом. Для постановки диагноза необходимы чёткие и быстрые действия.
- Сбор анамнеза: специфические жалобы, наличие фоновых заболеваний;
- Осмотр больного: определение изменений неврологического статуса (нарушения чувствительности лица, разная сила пульса в руках, при повороте головы – усиление боли либо головокружение).
- Лабораторные исследования: стандартный общий анализ крови (повышение СОЭ, числа лейкоцитов) и анализ спинномозговой жидкости (повышенное содержание белка и нейтрофилов), анализ мочи, коагулограмма (повышенный уровень протромбина и фибриногена, уменьшение времени свертывания крови);
- Исследования с применением аппаратуры:
- Ультразвуковое исследование — метод, позволяющий оценить состояние артерий, наличие поражений и патологий, скорость кровотока и возможное его нарушение. Ультразвуковая допплерография (УЗДГ)– измерение частоты волн ультразвука, отражающихся от движущихся элементов крови, позволяет выявить уменьшение кровотока (стеноз), поражение и ослабление тонуса артерий.
- Ультразвуковое дуплексное сканирование (УЗДС) – анализ изображения отраженной от элементов крови ультразвуковой волны позволяет увидеть тромбы и оценить уменьшение диаметра и утолщение стенок сосудов.
- Ультразвуковое триплексное сканирование – анализ отраженной от элементов крови ультразвуковой волны в цветном изображении сосудов позволяет оценить их проходимость; наиболее информативный метод ультразвукового исследования.
- Электроэнцефалография – анализ графического изображения колебаний электрических потенциалов головного мозга с целью выявления изменений его функциональных показателей, позволяющий дифференцировать тромбоз артерий головного мозга от эпилепсии и амнезии; назначается при невнятной речи.
- Магнитно-резонансная томография (МРТ) – анализ поглощения и отражения электромагнитных волн от тканей позволяет выявить особенности анатомического строения сосудов и их изменения: извитость, сужение просвета, патологию стенки сосуда; локализовать тромб, оценить его протяженность; оценить патологию структур мозга и определить площадь их поражения.
- Компьютерная томография (КТ) – анализ поперечных сечений мозга в целях точной локализации тромба, позволяющий изучить химическое строение тканей и их рентгеновскую плотность, обычно изменяющуюся при заболеваниях.
МРТ визуализирует мягкие ткани при диффузных и очаговых поражениях структур головного мозга и патологиях спинного мозга, но практически не показывает костей черепа. В некоторых случаях следует провести одновременно оба исследования, дополняющие друг друга и дающие в совокупности полную картину заболевания. - Церебральная ангиография – рентгенологическое исследование, во время которого в артерию вводят контрастное вещество, которое разносится кровотоком по церебральным сосудам; анализ дает возможность оценить степень сужения сосудов, выявить опухоли, гематомы, аневризмы, гнойники и пороки развития; позволяет решить вопрос о целесообразности проведения операции для разрушения или растворения тромба, расширения сосуда, его коагуляции.
Лечение тромбов в артериях мозга
Необходимо незамедлительно начать проведение комплекса лечебных мероприятий.
Медикаментозное
- Препараты, непосредственно влияющие на реологические свойства крови:
- Антикоагулянты – оказывают действие на процесс коагуляции, тормозя слипание тромбоцитов между собой и не давая мелким сгусткам сформировать один большой. Клопидогрель, индобуфен, дитазол, тиклопидин;
- Тромболитики – применяют при средней и выше степенях тромбоза: рассасывают сгусток, запускают фибринолиз. Стрептокиназа, тенектеплаза;
- Антиагреганты – подавляют свертывание крови, уменьшают тромбообразование. Варфарин, гепарин, дикумарин, гирудин и препараты других лекарственных групп. Аспирин (ацетилсалициловая кислота) – наиболее популярный из них.
- Препараты, действующие на стенки сосуда:
- Сосудорасширяющие;
- Гипотензивные – снижают артериальное давление;
- Производные пентоксифилина – усиливают микроциркуляцию в тканях головного мозга.
- Ноотропы — лекарства, стимулирующие обмен веществ в нервной ткани, повышающие устойчивость к недостатку кислорода, способствующие улучшению интеллектуальных способностей и памяти.
Назначение и применение тромболитиков – только под наблюдением врача и контролем с помощью коагулограммы. Неконтролируемое использование этих препаратов может иметь отрицательный эффект, вплоть до развития ДВС-синдрома.
Хирургическое
В целях предупреждения инсульта могут быть проведены:
- Каротидная эндартерэктомия – удаление тромбов и атеросклеротических бляшек на сонной артерии при выявлении 70% стеноза и у пациентов, перенесших транзиторную ишемическую атаку (ТИА). Операция используется часто в целях профилактики развития инсульта в будущем.
- Стентирование и ангиопластика – расширение диаметра суженных участков артерий, при атеросклеротических изменениях тех из них, которые расположены в труднодоступных участках. В места сужения вводят баллон, который, раздуваясь, увеличивает диаметр сосуда. В артерию помещают сетчатый элемент – стент, служащий препятствием сужению сосуда. Позволяет избежать таких опасных последствий, как инсульт и ишемическая атака.
Профилактические мероприятия
- Правильное питание – прием пищи с низким содержанием холестерина, богатой витаминами и клетчаткой.
- Исключение приема алкоголя и курения.
- Активный образ жизни – ежедневная ходьба.
- Борьба с ожирением.
- Лечение гипертонической болезни, сахарного диабета.
- Наблюдение у врача, регулярная сдача лабораторных анализов.
- Прием антиагрегантов (кардиоаспирин), препаратов для укрепления стенки сосудов (аскорутин), снижения холестерина (левастатин).
- Лечение хронической венозной недостаточности.
*Кликните на картинку, чтобы открыть ее в полном размере.
Тромбоз мозговых артерий – опасное заболевание, но с ним можно жить. Чем раньше диагностировано заболевание, тем выше вероятность его благоприятного исхода. Правильно назначенное лечение заболеваний сердечно-сосудистой системы и своевременная профилактика тромбоза уменьшают риск образования кровяных сгустков в сосудах.
Источник: https://oserdce.com/sosudy/trombozy/arterij/golovy-i-shei.html
Как вылечить такой вид тромбоза
Так как тромбоз верхней части тела достаточно редко осложняется тромбоэмболией, лечение должно быть консервативным и очень осторожным. Строгий постельный режим пациенту не назначается, но все же серьезные физические упражнения должны быть полностью запрещены.
Чаще всего лечение предполагает прием таких средств, как антикоагулянты: Гепарин, Фибринолизин, Фраксипарин. При острых стадиях заболевания данные лекарственные препараты вводят внутривенно. Терапия продолжается обычно до тех пор, пока в плазме не исчезнет фибриноген. В дальнейшем пациенту назначаются непрямые антикоагулянты.
Специалисты рекомендуют вводить пациентам никотиновую кислоту, которая положительно сказывается на скорости рассасывания тромба и способствует разжижению крови. Прием венотоников ускоряет процесс метаболизма в стенках вен.
Тем самым ликвидируются неприятные болевые ощущения. Для расслабления мышечной ткани обычно назначаются спазмолитики, например, всем известное средство Но-Шпа. Нанесение Гепариновой мази на яремную вену только ускорит процесс выздоровления.
Шейный позвоночник стерлись диски что делать
Пациенты, которые страдают тромбофлебитом яремной вены, нуждаются в незамедлительной консультации специалиста, обследовании и последующем лечении под контролем врача.
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с расширением вен и некрасивыми участками на теле пока не на вашей стороне…
И вы уже думали о стационарном лечении{q} Оно и понятно, ведь варикоз — очень опасное заболевание, которое при несвоевременном лечении может закончиться летальным исходом. Звездочки на ногах, быстрая утомляемость, ужасные вздувшиеся вены… Все эти симптомы знакомы вам не понаслышке.
Особенности болезни и классификация МКБ
Это заболевание представляет собой патологическое состояние, обусловленное закупоркой полости сосуда кровяным сгустком, из-за чего возникают нарушения кровотока и, как следствие, страдают некоторые органы и системы.
Нельзя однозначно ответить на вопрос о возрастной категории пациентов, страдающих этим недугом. Ему подвержены, как молодежь, так и люди преклонного возраста, однако у последних болезнь встречается несколько чаще.
Согласно международной классификации болезней, созданной для систематизации полученных статистических сведений, данная патология имеет код МКБ 10 I82.
Причины развития
Спровоцировать развитие тромбоза позвоночной артерии может воздействие на организм человека таких факторов:
- врожденные нарушения структуры стенок сосудов;
- аномальная извитость;
- травмы;
- воспаления расположенных рядом тканей;
- атеросклероз;
- нарушение гормонального фона;
- остеохондроз позвоночника;
- мышечный спазм в шее;
- межпозвоночная грыжа.
https://www..com/watch{q}v=FmJ2wnJRLp8
К факторам риска, что способствуют развитию патологии, относят сидячий образ жизни или постоянную неудобную позу, в результате которой происходит компрессия и механическое повреждение сосудов. Заболевание носит наследственно-обусловленный характер.
Источник: https://osankasovet.ru/pozvonochnik/tromb-sheynom-otdele-pozvonochnika-grozit.html
Что это такое? ↑
Это сочетание симптомов, которые возникают при уменьшении просвета вышеуказанного сосуда и компрессионного воздействия на окружающее его нервное сплетение.
Для того, чтобы разобраться в том, как развивается синдром, рассмотрим топографическую анатомию позвоночных сосудов.
Всего подключичных артерии – две.
Они отходят из подключичных артерий с каждой стороны, направляются к 6 шейному позвонку, входят в канал, образованный поперечными отростками шейных позвонков, идут в нем до большого затылочного отверстия.
При костной патологии этого отдела данные сосуды страдают почти всегда.
В полости черепа они сливаются воедино, образуя базилярную артерию, которая питает такие структуры:
- ствол мозга;
- мозжечок;
- отделы височных долей;
- черепно-мозговые нервы;
- внутреннее ухо.
На них приходится всего 15-30% притока крови (остальной обеспечивают сонные артерии).
При их поражении появляются симптомы повреждения всех тех структур, которые они кровоснабжают.
Позвоночная артерия делится на такие сегменты (они обозначаются на УЗИ римскими цифрами):
- I – от отделения ее от подключичной артерии до входа в костный канал;
- II – от 6 до 2 позвонка;
- III – от места выхода из 6-го позвонка до входа в полость черепа. Именно здесь находятся изгибы артерии, то есть это место опасно тем, что в нем могут скапливаться тромбы и атеросклеротические бляшки, перекрывая ток крови;
- IV – от момента вхождения артерии в полость черепа до слияния двух позвоночных артерий.
Большая часть позвоночной артерии проходит в подвижном канале из позвонков и их отростков.
В этом же канале проходит симпатический нерв (нерв Франка), который оплетает артерию со всех сторон.
На уровне I-II шейного позвонков артерия остается прикрытой только мягкими тканями (в основном, это нижняя косая мышца живота).
Прогноз и профилактика
Своевременное обращение за помощью в медицинское учреждение и правильно подобранные методы лечения исключают развитие осложнений. В этом случае можно прогнозировать благоприятный исход болезни. Исключением следует считать патологию, вызванную метастазами при развитии злокачественных новообразований.
При присоединении сепсиса, нельзя однозначно оценить, каким будет прогноз. Однако следует отметить, что при возникновении воспалительных процессов, спровоцированных отсутствием своевременного лечения тромбоза яремных вен, он будет сомнительным. При диагностировании обратимого процесса поражения органов срок на восстановление может составлять 3-6 месяцев.
Как правило, при своевременном проведении консервативного лечения и ликвидации факторов риска прогноз для жизни человека является благоприятным (исключение — запущенный онкологический процесс). Тем не менее, следует предпринять все меры, чтобы не допустить столь серьезное и опасное для жизни в будущем состояние, как тромбоз. С этой целью профилактика обязательно должна включать отказ от всех вредных привычек, лечение варикоза вен под контролем врача, нормализацию питания, ведение активного образа жизни.
Основные симптомы ↑
Начинается заболевание с того, что у человека появляются выраженные головные боли.
Они бывают связаны с вынужденным неудобным положением головы в дневное время или во время сна, охлаждением или травмой шеи.
- распространяется от шеи через затылок к вискам;
- изменяется в зависимости от движений головой (в некоторых ее положениях может совсем проходить);
- ощущается болезненность при прощупывании позвонков шейного отдела;
- характер может быть любым: пульсирующий, стреляющий, распирающий, стягивающий;
- длительность приступа может быть любой: от минут до нескольких часов;
- сопровождается другими симптомами, описанными ниже.
Оно чаще всего возникает после сна, особенно если человек отдыхал на высокой подушке, но может развиваться и в течение дня, продолжается от нескольких минут до часов.
При этом симптоме воротник Шанца служит способом дифференциальной диагностики: если его ношение устраняет головокружение, значит, речь идет именно о синдроме позвоночной артерии.
Фото: воротник Шанца
При данном синдроме большинство людей отмечает именно шум в обоих ушах.
Если же шумит только в одном ухе, то это возникает почти всегда – на стороне поражения, реже – с обратной стороны.
Данный симптом появляется в разные моменты, имеет различную выраженность, что зависит от состояния лабиринта внутреннего уха и тех структур, которые имеют к нему прямое отношение.
Для периода ремиссии характерен слабый и низкочастотный шум в ухе, перед началом приступа он усиливается, становится более высоким. Если синдром был вызван остеохондрозом шейного отдела, то такой шум чаще возникает ночью, в предутренние часы.
Характер шума меняется при поворотах головы.
Может отмечаться онемение части лица (особенно вокруг рта), шеи, одной или обоих верхних конечностей.
Это связано с нарушением кровоснабжения определенных участков.
Если синдром был вызван стенозированием одной или двух позвоночных артерий, потеря сознания бывает обусловлена переразгибанием головы в течение длительного времени.
Причина этого состояния – вертебро-базилярная недостаточность.
Перед таким обмороком обычно появляется один из следующих симптомов:
- головокружение;
- неустойчивость;
- онемение лица;
- нарушение речи;
- преходящая слепота на одном глазу.
В большинстве случаев тошнота и рвота являются симптомами-предвестниками заболевания.
В данном случае этот симптом не связан с повышением внутричерепного давления.
Возникает не сразу, обусловлена не только нарушением нормального кровоснабжения головного мозга, но и моральными причинами, когда человек устал от частых приступов головной боли, головокружения, постоянного шума в ушах.
Вследствие дегенеративных изменений в межпозвоночных дисках происходит смещение позвонков друг относительно друга.
В результате просвет позвоночной артерии уменьшается, задействуется также и симпатическое сплетение (нерв Франка).
Это вызывает развитие таких симптомов:
- головокружение;
- головная боль, которая обычно имеет пульсирующий или жгучий характер, распространяется от затылка до надбровья или виска. Такая боль обычно локализуется в одной половине головы, она усиливается при поворотах головы и шеи;
- шум в обоих ушах;
- ухудшение слуха;
- туман перед глазами;
- тошнота, рвота;
- колебания артериального давления в любую сторону;
- ощущение сердцебиения;
- могут быть боли в плече и руке с одной стороны;
- боль в глазах.
Тромб в сонной артерии: тромбоз внутренней, лечение, симптомы, диагностика – Про Кровь
Артериальный тромбоз – заболевание, для которого характерно формирование кровяного сгустка в просвете сосуда и нарушение кровообращения в тканях ниже закупорки. Когда тромб перекрывает более 75% просвета артерии, появляются признаки гипоксии тканей и накапливаются продукты метаболизма. При обструкции 90% и более развивается некроз.
Причины появления
Тромбоз артерий может произойти на любом участке кровеносной системы человека. Образование сгустка – естественный процесс, который позволяет избежать кровотечения. Если он формируется в здоровом сосуде, речь идет о патологии — закупорка препятствует нормальному кровообращению и может нарушить работу жизненно-важных органов.
Существуют различные причины тромбообразования, определение которых важно. Без устранения провоцирующего элемента невозможно назначить адекватное лечение. А без понимания факторов риска сложно профилактировать болезнь.
Причины развития тромбоза артерий:
- повреждение артериальной стенки (механическое, аллергическое, инфекционное) делает ее поверхность шероховатой, это способствует задержке элементов крови, они накладываются друг на друга;
- нарушения в свертывающей системе крови – чем выше вязкость крови, тем вероятнее образование тромбов;
- замедление кровотока на различных участках артериальной сети провоцирует развитие застоев, это способствует образованию тромбов.
Наиболее частой причиной острого артериального тромбоза является атеросклероз. Эта болезнь поражает многие артерии различного калибра.
На них откладываются липопротеиды и холестерин, сосуды становятся менее эластичными и уменьшается их просвет.
На таких участках затрудняется кровоток, а наличие атеросклеротических бляшек способствует оседанию других элементов крови, образуется тромб.
Факторы риска:
- атеросклероз;
- возраст;
- нарушения в свертывающей системе крови;
- курение и увлечение спиртными напитками;
- травмы;
- наследственность;
- лишний вес;
- патология почек;
- сепсис;
- прием гормональных препаратов;
- химиотерапия;
- послеоперационный период;
- гиподинамия;
- длительно пребывание в статической позе;
- онкологическая патология;
- болезни кровеносных сосудов.
Симптомы тромбоза артерий
Однако тромбоз артерий проявляется рядом общих черт: у всех пациентов появляется чувство онемения, боль, иррадиирущая в прилежащие зоны в виде пульсации.
Отмечается усиление неприятных ощущений во время физической нагрузки, давления на очаг поражения.
Независимо от локализации, существует высокий риск отрыва сгустка или развитие опасного осложнения – тромбоэмболия я легочной артерии.
Тромбоз аорты
При длительной ишемии наблюдается следующая симптоматика:
- приступообразная боль в животе после еды, отдающая в область поясницы, затылок, шею, грудную клетку слева;
- тошнота, рвота, чередование запора и диареи;
- в связи с постоянной дисфункцией кишечника человек отказывается от еды, снижается масса тела;
- артериальная гипертензия;
- при закупорке аорты в области бифуркации развивается перемежающаяся хромота в связи с переходом патологического процесса на подвздошные артерии;
- язва 12-перстной кишки;
- снижается работоспособность, развивается депрессия.
При полном перекрытии просвета аорты развивается острая ишемия. Существуют 3 последовательные стадии поражения кишечника: ишемия, инфаркт, перитонит. Прогноз благоприятный при оказании помощи на первых двух стадиях.
Основные симптомы:
- сильнейший болевой синдром;
- мышцы пресса напряжены;
- диарея, непроизвольное опорожнение кишечника;
- через 6 часа пациент резко чувствует себя лучше;
- гипотония, тахикардия;
- паралитическая непроходимость кишечника, резкое ухудшение самочувствия.
Закупорка брюшной аорты опасна для жизни, без квалифицированной помощи, оказанной вовремя, возможен некроз органов некроз кишки, инфаркт почек, селезенки, печени и летальный исход. Трудность диагностики состоит в том, что симптомы патологии характерны для острого живота.
Тромбоз сонной артерии
Тромбоз поражает 2 сонные артерии:
- наружная сонная артерия (НСА) доставляет кровь в ткани лица и головы, наружные мозговые оболочки, она более подвержена тромбообразованию;
- внутренняя сонная артерия (ВСА) снабжает кровью мозговые доли и гипофиз.
Тромбозу сонной артерии в большей степени подвержены мужчины старше 50 лет, однако есть риск заболевания у человека любого возраста и пола.
Симптомами поражения внешней сонной артерии являются: сильные боли в области шеи и головы, онемение, головокружение, потеря сознания, в результате патологии развиваются осложнения: катаракта, повышения внутричерепного давления, появление шумов различной громкости и тона, поражение зрительного нерва, нарушение зрения во время физических нагрузок, изменения в сетчатке.
Тромбоз внутренней сонной артерии имеет другую симптоматику. Отмечаются нарушения речи, изменение настроения, ухудшение памяти, онемение и судороги в руках и ногах, снижение зрения, галлюцинации, головная боль возникает в виде приступов, во время которых спазмируется желудок.
Тромбоз легочной артерии
Закупорка легочной артерии развивается при отрыве сгустка, образовавшегося в верхней полой вене, правых отделах сердца или сосудах нижних конечностей. С течением крови он достигает сосудов легкого.
Легочная артерия достигает 2,5 сантиметра в диаметре, поэтому для перекрытия ее просвета тромб должен быть крупным. Более мелкий сгусток застревает в одном из ответвлений. Подобное состояние может протекать бессимптомно.
В случае если попадает крупный сгусток, нарушается функционирование сегмента или даже доли легкого.
Симптомы:
- одышка без причины;
- шумы в сердце;
- дыхание становится поверхностным и учащенным
- снижение артериального давления;
- бледная сероватая кожа;
- учащение сердцебиения;
- боль при пальпации живота;
- боли в груди.
Тромбоз подключичной артерии
Острая закупорка подключичной артерии становится причиной нарушения поступления крови, развития ишемии верхних конечностей и вертебробазилярной недостаточности. Основными симптомами является головная боль, нарушение слуха, головокружение, нарушение походки и зрения, похолодание, побледнение кожи рук и снижение чувствительности.
Острая форма болезни, приводящая к необратимым изменениям в тканях — гангрена – появляется редко. Чаще болезнь нарастает постепенно, в несколько стадий:
- начальная (онемение, парестезии, похолодание);
- частичная компенсация (боль, похолодание, слабость рук, нарушение кровоснабжения головного мозга);
- выраженные симптомы (проявления возникают не только при нагрузке, но и в состоянии покоя, тонкие движения руками затрудняются);
- некроз (синюшность отечность, язвы и гангрена).
Некроз тканей при тромбозе подключичной артерии развивается редко в связи с хорошо развитым обходным кровотоком.
Тромбоз коронарной артерии
Наиболее частой причиной закупорки коронарных сосудов является атеросклеротическая болезнь.
Патогенетические факторы, повышающие риск болезни такие же, как и при других локализациях: наследственность, сопутствующие заболевания, неправильный образ жизни.
Коронарный тромбоз не всегда провоцируется образованием сгустков в этих артериях, часто поражение происходит по причине отрыва тромба в другом сосуде у гипертоников.
Важно вовремя оценить симптомы тромбоза коронарных артерий, так как только оказание медицинской помощи позволит избежать развития инфаркта миокарда.
Коронарный тромбоз имеет следующие симптомы:
- сильные боли за грудиной;
- бледность;
- затруднение дыхания;
- потеря сознания.
Возможно развитие тромбоза стента, которое имеет сходные симптомы с поражением коронарных сосудов. Таким пациентам необходима экстренная помощь. Человек, у которого размещен стент, должен постоянно следить за своим состоянием. При появлении внезапного чувства усталости, одышки, состояния истощения, или стенокардии, следует срочно обратиться к врачу.
Тромбоз селезеночной артерии
Тромбоз селезеночной артерии встречается у 1-3% пациентов и редко диагностируется. Причиной развития патологического процесса может стать образование закупорки на участке селезеночного сосуда или существующая патология в органах брюшной полости, а также травма.
//www..com/watch?v=9R8tIqtxOPM
Симптомы эмболии селезеночной артерии проявляются болью в левом подреберье, которая усиливается на вдохе или во время кашля. В ряде случаев поражение протекает бессимптомно. Результатом ишемии становится развитие инфаркта селезенки с последующим рубцеванием, формированием абсцесса или кисты.
Диагностика
Лабораторные методы:
- Общий анализ крови: повышение скорости оседания эритроцитов, тромбоцитоз, лейкоцитоз, изменение цветового показателя могут свидетельствовать о тромбозе. Какие именно показатели будут повышены, зависит от причины болезни.
- Иммуноферментный анализ крови выявляет наличие инфекционных болезней, онкомаркеров и гормонального дисбаланса.
- Коагулограмма определяет состояние системы свертывания крови: время свертывания, протромбиновый индекс, активированное частичное тромбопластиновое время, фибриноген плазмы.
- Пациент направляется на молекулярно-генетический анализ при наличии подозрения на наследственную форму патологии.
Инструментальные методы:
- дуплексное сканирование;
- компьютерная и магнитно-резонансная томография;
- рентгенконтрастная ангиография;
- радионуклидное сканирование с целью обнаружения тромбированного участка;
- электроэнцефалография и реоэнцефалография при тромбозе сонной артерии;
- электрокардиография и эхокардиография при коронарном тромбозе.
Лечение
Тромбоз артерий сосудов лечится в стационарных условиях. Применяется препараты различных групп:
- антикоагулянты (Гепарин);
- спазмолитическая терапия (Но-шпа);
- тромболитики вводятся во время лечения, а также при экстренной транспортировке больного в стационар (Стрептокиназа, Урокиназа);
- дезагрегантные средства следует дать пациенту сразу после появления симптоматики (Аспирин);
- средства для улучшения трофики тканей (Реополиглюкин);
- седативные средства;
- антиаритмические препараты при тромбозе коронарных артерий;
- анальгетики, новокаиновые блокады;
- для уменьшения проявлений гипоксии пациента помещают в барокамеры с повышенным содержанием кислорода;
- при неуплотненном тромбе возможно введение большой дозы тромболитических препаратов через катетер, это способствует растворению сгустка.
Если медикаментозная терапия не оказывает необходимого эффекта, проводится хирургическое вмешательство – тромбоэктомия. Удаляется сгусток крови и протезируется пораженный сегмент сосуда. В качестве замещающего средства используются искусственные и органические материалы.
Кроме того, может использоваться прошивание, шунтирование или перевязка вен. Для предотвращения эмболии артерий легких при высоком риске устанавливаются кава-фильтры. Хирургическое также лечение зависит от локализации закупорки.
Распространенной процедурой при тромбозе коронарных артерий является расширение пораженного сосуда при помощи баллонной ангиопластики.
Профилактика
Профилактика тромбоза артерий заключается в исключении факторов риска. Первая мера предупреждения заболевания, которую должен соблюдать пациент – ведение здорового образа жизни.
Выполнение физических упражнений, ходьба, отказ от курения, алкогольных напитков снижают риск развития тромбоза. Изменение рациона питания снижает вероятность возникновения одной из главных причин закупорки сосудов – атеросклероза.
Соблюдение диеты позволяет нормализовать вес, что также положительно влияет на состояние кровеносной системы.
Источник:
Тромб в сонной артерии: причины, симптомы, первая помощь и лечение
- Пациентов часто интересует, какими последствиями для мозга и организма в целом может быть чревато такое явление, как тромб в сонной артерии.
- Рассмотрим, какой симптоматикой характеризуется этот тип тромбоза, и какие действия надлежит предпринять, если вы обнаружили у себя его признаки.
Что такое тромбоз сонной артерии
Тромбоз сонной артерии — это образование сгустка крови (тромба) в просвете артерии.
Опасно оно тем, что, поскольку данная артерия является путем, по которому кровь направляется к головному мозгу, сгусток может быть вскоре после формирования отнесен потоком в сосуды головного мозга.
Источник: //igl-clinic.ru/venerologiya/tromb-v-sonnoj-arterii-tromboz-vnutrennej-lechenie-simptomy-diagnostika.html
Причины возникновения ↑
Выделяют две основных группы причин:
Вертеброгенный синдром позвоночной артерии
Это такой, который связан с патологиями позвоночника.
Так, у детей заболевание зачастую может быть вызвано аномалиями развития позвонков, а также травмами шейного отдела. У взрослых же синдром развивается при травмах позвоночника, спазме шейный мышц, а также при дегенеративных его поражениях (при болезни Бехтерева, остеохондрозе) и некоторых видах опухолей.
Предпосылкой к развитию синдрома позвоночных артерий вертеброгенного характера являются анатомические особенности костного канала, в котором проходит обозначенная артерия.
Невертеброгенные причины (не связанные с патологиями позвоночника)
Эти причины делятся на три группы:
- окклюзирующие патологии артерий: артерииты, тромбозы, их атеросклеротическое поражение, эмболии;
- деформация сосудов: их перегибы, патологическая извитость, аномалии хода артерий;
- сдавление позвоночных артерий извне – спазмированными мышцами, аномально развившимися шейными ребрами, рубцами (например, после катетеризации сосудов или операций на шее).
У ребенка синдром развивается вследствие таких причин:
- аномальный ход артерий;
- врожденная патологическая извитость сосудов;
- травмы, в том числе и родовая;
- спазм мышц вследствие переохлаждения или кривошеи – врожденной или приобретенной, возникшей из-за различных причин.
Первопричины
Почему появляется такой недуг? Тромбоз внутренней сонной артерии можно подразделить на типы исходя из области локализации сгустка крови. Основные причины появления перечислим ниже:
- Образование сгустка крови в подключичном сосуде.
- Тромбоэмболия вены легкого.
- Тромбоз в венах сердца.
- Атеросклероз острого типа.
- Сосудистый стеноз.
- Возраст выше шестидесяти лет.
- Наличие сахарного диабета любого типа.
- Активное курение.
- Предрасположенность к появлению тромбов.
Появление сгустка крови в вене без какой-либо причины случается крайне редко, примерно в трех случаях из ста. По статистике, тромбоз возникает из-за атеросклероза в 90 процентах случаев. Не стоит исключать такую ситуацию, когда тромб в сонной артерии, который появился в вене, отрывается и за быстрое время достигает сосудов в голове.
Диагностика ↑
Заподозрить синдром позвоночной артерии – задача не только невропатолога, но и врача-терапевта.
Исходя из описания симптомов, а также данных осмотра (напряжение затылочных мышц, болезненность при надавливании на отростки шейных позвонков и кожу головы), врач ставит этот диагноз под вопросом, и направляет на инструментальное исследование.
Его проводят с помощью нескольких основных методов:
- Ультразвуковая допплерография. Она выглядит и проводится как обычное УЗИ, позволяет оценить анатомию, проходимость, скорость и характер кровотока в артериях. Именно это исследование является основополагающим для постановки данного диагноза.
- МРТ головного мозга. Позволяет оценить состояние кровоснабжения мозга, выявить участки лейкомаляции, ишемические очаги, постгипоксические кисты – то есть те осложнения, к которым могло привести нарушение трофики.
- Рентгенография шейного отдела. Помогает выявить костные причины развития заболевания.
Методы выявления
Так как тромб в яремной вене – это серьезная патология, диагностировать ее желательно на начальных этапах. Правда, это достаточно тяжело, если он никак не дает о себе знать. Но, если все-таки появились некие подозрения, от посещения доктора лучше не отказываться.
ПОДРОБНЕЕ: Лечение сколиоза позвоночника в Волгограде
Для того, чтобы обнаружить тромб, используются современные инструментальные и лабораторные методы исследования:
- УЗИ той области, где пролегает яремная вена.
- Дуплексное сканирование сосудов, которое позволит рассмотреть возможные патологии вен на двухмерном изображении.
- МРТ – дает возможность подробно рассмотреть сантиметр за сантиметром исследуемого участка.
- Тромбодинамика – исследование, позволяющее выявить показатели свертываемости крови.
- Тесты протромбированного времени – направленные на оценку внешнего пути свертывания крови.
- Тромбоэластография. С помощью этого исследования врач получает полную картину об эластичных свойствах кровяных сгустков.
Поскольку тромбозы вен верхней части тела редко осложняются тромбоэмболией, лечение, преимущественно, консервативное. Строгого постельного режима у больного нет, но физические нагрузки должны быть воспрещены. Применяются такие методы терапии:
- Прием антикоагулянтов прямого действия — Гепарин, Фибринолизин, Фраксипарин. При острой стадии болезни эти препараты вводятся капельно внутривенно в стационаре. Курс терапии данными препаратами продолжается до исчезновения в плазме фибриногена и до нормализации уровня протромбинового индекса. В дальнейшем назначаются непрямые антикоагулянты, например, Аспирин Кардио, Кардиомагнил.
- Прием или введение никотиновой кислоты для активации разжижения крови и рассасывания тромба.
- Применение венотоников — Детралекс, Троксевазин, Эскузан, Гливенол. Эти препараты нужны для ускорения метаболизма в стенках вен, снятия воспаления и обезболивания.
- Введение спазмолитиков для расслабления мышечной стенки — Но-Шпа, Папаверин.
- Местное нанесение гепариновой мази, троксевазиновой мази для дополнительного воздействия на стенки сосуда.
Операция при тромбозе яремной вены применяется чрезвычайно редко. В крайнем случае, используются малоинвазивные методики — чрезкожный эндоваскулярный тромболизис, транслюминальная аспирационная тромбэктомия. Эти методы подразумевают растворение тромба. либо его удаление при помощи баллонного катетера. В обязательном порядке нужно воздействовать на факторы, которые привели к развитию заболевания, для чего следует устранять вредные привычки, проходить лечение онкологических заболеваний в специализированной больнице.
Как лечить синдром позвоночной артерии? ↑
Терапия заболевания должна быть комплексной.
Только таким образом можно добиться эффекта.
Ношение воротника Шанца при этой патологии – обязательно.
Оно включает в себя прием таких препаратов:
Комплекс упражнений должен быть подобран врачом индивидуально, так как чрезмерная активность может только навредить, равно как и гиподинамия.
Так, могут применяться такие движения:
- Помощник кладет руку на лоб, пациент должен давить на нее. Сначала противодавление должно быть небольшим, с течением времени оно увеличивается.
- Противодавление рукой ассистента оказывается на затылок.
- Легкие и осторожные повороты головой в стороны с постепенным наращиванием амплитуды.
- Противодавление на боковые отделы головы. Вначале такие упражнения выполняются в положении пациента лежа, затем – сидя. Сила надавливания должна возрастать.
- Пожимание плечами.
- Кивание.
- Наклоны головы в стороны.
Он назначается, начиная с подострого периода заболевания.
Основная его цель – расслабить напряженные мышцы шеи, что поможет уменьшить компрессию (сдавливание) позвоночных артерий.
Непрофессиональное выполнение массажных техник может привести к развитию очень серьезных и опасных для жизни осложнений: тромбоэмболии легочной артерии, полному пережатию сосудов шеи с развитием синкопального состояния или даже инсульту.
В случае неэффективности медикаментозного и физиотерапевтического лечения, а также, когда артерии сдавлены остеофитами, опухолями, без оперативного лечения не обойтись.
Проводятся такие операции в условиях нейрохирургических отделений: удаляются остеофиты, патологические костные и некостные образования.
Также может выполняться отдельный вид операции – периартериальная симпатэктомия.
Терапия включает в себя выполнение комплекса упражнений и препаратов, назначенных врачом.
Каких-либо действенных народных методов лечения этой патологии не существует.
Оно включает в себя такие методики:
- ношение воротника Шанца;
- остеопатия;
- лечебная гимнастика, в том числе и упражнения НИШИ;
- аутогравитационная терапия – вытяжение, которое должно применяться только квалифицированными специалистами;
- мануальная терапия;
- массаж;
- физиотерапевтические методы лечения: магнитотерапия, фонофорез с гидрокортизоном, диадинамические токи.
Иглорефлексотерапия или электрофорез, так же, как и прием каких-либо препаратов, во время беременности противопоказаны.
Лечение
Терапия проводится консервативными и оперативными методами в сочетании. По отдельности они неэффективны.
Не считая закупорки мелких сосудов, поверхностных структур, тогда можно прибегнуть к применению исключительно фармацевтических средств.
Среди медикаментов для терапии:
- Противотромбические. Растворяют аномальное образование. Стрептокиназа, Урокиназа. В адекватно высокой дозировке.
- Антикоагулянты. Разжижают кровь. Восстанавливают ее текучесть. Аспирин Кардио или стандартная ацетилсалициловая кислота, Гепарин.
- Купирование спазма артерий и вен. Пентоксифиллин, Папаверин, Дротаверин.
- Флеботоники для нормализации сосудистого тока. Троксерутин, Детралекс, Венарус и аналоги.
- Противовоспалительные нестероидного происхождения. Нимесулид, Кеторолак.
Среди оперативных методик:
- Механическое удаление тромба с иссечением сосуда.
- Устранение сегмента пораженной артерии или вены.
- Ампутация части кишечника или конечности (при начале некроза).
- Эндоваскулярная операция с применением катетера-ловушки и имплантация фильтрующего устройства (кава-фильтра) для предотвращения дальнейшего движения сгустка по руслу.
Лечение тромбоза смешанное, медикаментозное и хирургическое эффективность варьируется от 20 до 90%.
Профилактика ↑
Профилактические меры заключаются в следующем:
- Выполнять упражнения для шеи и плечевого пояса каждый час: поднимать и опускать плечи, аккуратно двигать головой в разные стороны, выполнять упражнения с противодавлением собственной ладонью. Особенно это важно для тех, кто работает в сидячем положении.
- Спать на ортопедической подушке в любом положении, только не на животе, и не в положении с запрокинутой головой.
- Проходить курсы массажа шеи и воротниковой зоны раз в год – полгода.
- Лечение в санаториях, специализирующихся на неврологических заболеваниях.
Важно помнить, что синдром позвоночной артерии и алкоголь – вещи несовместимые.
При этом синдроме и так нарушено кровоснабжение участка мозга, а спиртные напитки будут еще больше усиливать синдром обкрадывания мозга.
Новообразования на шее: лечение опухолей в шее
Чем может быть вызвано такое явление, как наличие опухоли в области шеи? Причины бывают разными. А сами новообразования могут быть доброкачественными или злокачественными, лечение же назначается каждый раз сугубо индивидуально.
Ниже мы рассмотрим основные виды образований в области шеи, и в каких случаях это явление имеет место быть.
Причины появления опухолей на шее
Это явление может быть следствием следующего:
- травм. Если вы наверняка уверены, что образование на шее – это следствие травмы, ушиба или другого механического воздействия, то проблему следует искать внутри;
- инфекций и вирусов. Наличие образования с левой и правой стороны может быть следствием инфекционного заражения, а это может вызвать воспаление в области лимфатических узлов. Если присоединяются вирусы, то это провоцирует проблемы с дыханием, лимфоузлы увеличиваются и болит горло. Это может быть симптомом ангины, ОРВИ или гриппа. Лечение заключается в избавлении от основного заболевания;
- анатомических особенностей строения шеи. Шейный отдел включает в себя пищевод, гортань, мышцы, нервы, позвоночник, лимфатические узлы, щитовидную железу и сосуды. При наличии заболевания в области каждой из этих частей отдела может присоединиться опухоль головы или шеи. А чтобы определить локализацию, требуется комплексная диагностика;
- лимфолейкоза, паротита или мононуклеоза. Они провоцируют опухоль шеи с левой и правой стороны. Эти заболевания носят инфекционный характер, лимфатические узлы тоже поражены.
Разновидности опухолей в области шеи
Образования на шее имеют такие разновидности:
- по месту появления – органные и внеорганные. Первые возникают в органах в области шеи, они чаще имеют злокачественный характер и сохраняют структурные элементы нормального органа. А вот внеорганные явления могут быть и злокачественными или доброкачественными и происходят из мышечной или нервной ткани;
- по происхождению – первичные и вторичные. Первые – это не результат разрастания метастазов, а вторые являются опухолями лимфоузлов на шее при метастазировании рака любого органа;
- по особенностям протекания – доброкачественные (медленный рост без метастазов) и злокачественные (агрессивные и быстрорастущие новообразования).
Характеристики доброкачественных опухолей на шее
Ниже приводим подробное описание опухолей в области шеи доброкачественного характера.
Папилломы и их характеристики
Папилломы – это заболевание, характеризуемое малыми наростами. Они имеют такие симптомы:
- развиваются на основе поверхностного эпителия;
- имеют черно-коричневый цвет или бледный;
- растет образование на основании или же на тонком пьедестале;
- отличается грубой структурой и может ороговеть;
- люди старшего возраста более склонны к папилломам;
- растут они медленно;
- при присоединении воспалительного процесса могут быть боли;
- может перерасти в раковую при изъявлении.
Папилломы в области шеи становятся злокачественными лишь тогда, когда на них оказывается механическое или химическое воздействие. В большинстве случае на шее папилломы бывают только простыми.
Особняком стоят пигментированные образования, которые могут спровоцировать меланому. Их лечат лазерным методом.
Липома и симптомы
Такое образование вырастает из жировой ткани. Оно часто она появляется на шее или голове. Ключевые симптомы липомы такие:
- могут располагаться на голове спереди или сзади в области затылка, иногда с правой стороны;
- иногда они задевают волосяную область;
- могут появляться в передней части и имитировать птичий зоб;
- липомы иногда очень велики, сзади шеи часто напоминают горб;
- на шее липомы чаще всего не имеют капсул;
- преимущественно они отличаются мягкой консистенцией, в отдельных случаях такие образования плотны или эластичны;
- на ощупь они гладкие. Блестят на солнце;
- подвижны и безболезненны.
Лечение этих образований – это их удаление. Поскольку липома не имеет определенных рамок, удалить целиком ее бывает сложно. Большой размер может спровоцировать изменения мышечной структуры, это вызывает боли. Заболевание может повториться.
Что такое фиброма?
Фиброма – это такая доброкачественная опухоль, которая развивается на основе соединительных тканей. Ее распознают по следующим симптомам:
- появление с левой и правой части шеи;
- характер образования бывает узловатым или диффузным;
- узловые фибромы гладкие и расположены под кожей. Строение может быть плотно-бугристым;
- фибромы при пальпации подвижны;
- могут иметь разный размер;
- плотные по структуре фибромы чаще более крупные, нежели мягкие;
- гомогенная внутренняя консистенция;
- с жировой примесью такие опухоли на шее называются фибролипомой;
- образования диффузной формы имеют четкие очертания, формируются в капсуле и могут прорастать в прочие ткани. Это говорит об инвазии;
- фибромы могут появляться как в органах шеи, так и на ее поверхности;
- имеют свойство пережимать сосуды и провоцировать боли, а также ограничение подвижности.
Диагностировать фиброму можно на начальной стадии, а лечение в таком случае может проходить без боли и достаточно быстро. Чтобы наверняка поставить диагноз, выполняют пункцию опухоли. Лечение – это хирургический метод с применением рентгенографии.
Невриномы: что это такое?
Невринома – это редкая форма опухоли, которая формируется на основе внутренних нервных шейных волокон. Часто они насыщены фиброзным содержимым, в таком случае их называют нейрофибромами.
Растут эти опухоли вверху шейного отдела. Характерны преимущественно для людей зрелого возраста и отличаются следующими симптомами:
- чувствительность и медленный рост образования;
- форма опухоли – овал;
- гладкая поверхность и плотная структура невриномы;
- она может сильно нагреваться и пульсировать, это провоцирует боли;
- пульс может замедляться при надавливании на опухоль. Симптом встречается редко;
- при проникновении невриномы в плечевое сплетение появляется стреляющая боль.
Нередко невриному путают с лимфоденитом, хомодектомами и метастазами. Лечение врач назначает только после точной постановки диагноза. А он ставится на основании гистологического исследования. Если опухоль доброкачественная, то пациент отправляется на операцию, где ее удаляют.
Лимфангиома и ее симптомы
Такой вид доброкачественной опухоли образуется на основе лимфатических сосудов. Это приводит к большому накоплению лимфы и может развиваться по бокам шеи. Симптомы опухоли такие:
- мягкая и эластичная консистенция;
- при надавливании опухоль сокращает размеры;
- боли не вызывает;
- размеры опухоли незначительны.
Лечение – это удаление самой опухоли и частично здоровых тканей, которые ее окружают.
Часто встречающиеся симптомы заболевания
Тромбоз внутренней яремной вены на шее проявляется огромным количеством симптомов. Основная симптоматика обусловлена процессами в тех местах, где происходит патологическое изменение. Симптомы могут зависеть от степени перекрытия тромбом сосуда. Если в вене сосредоточен небольшой тромб, то чаще всего пациент даже не подозревает свою проблему, так как болезнь никак не проявляется.
При крупном перекрытии сосуда первым признаком проблемы является возникновение сильных болевых ощущений в районе ключицы, плеча и шеи. Боль обычно имеет ноющий характер и может наблюдаться и в руках. Все это только усложняет процесс диагностики, так как сложно определить единственное место локализации тромба.
Часто в шее образуется отек, который быстро увеличивается в первые несколько часов. Зачастую заболевание проявляется в виде высыпаний на шее и ключице. Сопровождается этот процесс выпиранием вены даже без пения и крика. При касании к шее пациент ощущает сильную боль. Еще наблюдается ограничение подвижности рук и гипотония мышечной ткани.
Вышеуказанные симптомы наблюдаются исключительно у пациентов с острой стадией тромбоза. После этого периода наступает стадия стихания. Но если она так и не началась, то заболевание приобретает хронический характер. В таком случае болевые ощущения возникают у пациента постоянно. Если вы заметили такие проблемы, обязательно обратитесь за помощью к специалисту, иначе последствия могут быть плачевными.
Причины
Артерия позвоночника начинается под ключицей и доходит до поперечного промежутка 6-ого позвонка шеи. Проходит через отверстия позвонков шеи и входит в черепную область через крупное отверстие в затылке. Две шейные артерии обеспечивают треть доступа всей артериальной крови в головной мозг. Питаются через них затылочные области головного мозга и его ствол. Этим и объясняется появление симптоматики при синдроме позвоночной артерии.
С учетом того, что эти артерии на своем пути взаимодействуют не только с позвоночником, но и с мягкой тканью, находящейся вокруг него, синдром и его симптомы могут развиваться по разным причинам. Причины можно поделить на две группы:
- Патологические изменения в позвоночнике – в такой ситуации синдром называется вертеброгенным. Происходит это на фоне дегенеративных изменений межпозвонковых дисков и позвонков, искривления шейного отдела позвоночника;
- Другие причины (невертеброгенная симптоматика). Проблема здесь уже в работе самих артерий, их атерсклерозе либо врожденных нарушениях работы сосудистой системы.
В левой стороне шеи синдром позвоночной артерии появляется намного чаще, чем справа. Причина в том, что артерия слева отходит напрямую от дуги аорты, поэтому на нее чаще влияет атеросклероз или аномалия лишнего ребра в шейном отделе позвоночника слева. Чаще всего источник симптоматики синдрома шейной артерии заключается в:
- Артрозе межпозвоночного сустава между 1-ым и 2-ым позвонками;
- Патологии Киммерли;
- Ненормально высоко расположенном зубовидном наросте 2-ого позвонка шеи;
- Нетипично большом расстоянии между позвоночной артерией и артерией под ключицей;
- Напряжении косой шейной мускулатуры.
Вы рискуете получить симптоматику шейной артерии, если резко двигаете шеей. Когда артерию пережимает, деформируется ее сосудистая оболочка.
Давление от грыжи позвоночника
- 1 Что такое грыжа?
- 2 Какие симптомы грыжи в шейном отделе позвоночника?
- 3 Как влияет на давление и механизм развития проблемы?
- 4 Что делать?
Учеными доказано, что на артериальное давление влияют нарушения в шейном отделе позвоночного столба. Часто встречающееся заболевание позвоночника — остеохондроз. Почти 80% людей страдают этим недугом, начиная уже с 20-ти лет. Заболевание отличается присутствием осложнений, но самое опасное — грыжа межпозвоночного диска.
Что такое грыжа?
Между позвонками есть своеобразные «подушки», выполняющие функцию амортизаторов — межпозвоночные диски, которые делают позвоночный столб гибким и прочным, компенсируют колебания и толчки при движении. Диски состоят из твердой наружной (фиброзное кольцо) и полужидкой внутренней ткани (пульпозное ядро). Когда происходит разрыв фиброзного кольца, пульпозное ядро смещается за пределы диска. Такое смещение и называется грыжей. Диск выпячивается и становится похож на сдавленный воздушный шар.
на
Практически всегда грыже предшествует остеохондроз — дегенеративно-дистрофическое изменение в структуре межпозвоночного диска. Среди других причин возникновения называют кифоз, сколиоз, лордоз и различные травмы позвоночника. Диск питается за счет глубоких мышц спины, так как в нем отсутствуют кровеносные сосуды. При недостаточной физической активности диски недополучают питательные вещества. Поэтому фиброзное кольцо может разорваться даже при несущественной нагрузке на позвоночник.
Вернуться к оглавлению
Какие симптомы грыжи в шейном отделе позвоночника?
Резкие скачки давления могут быть вызваны грыжей.
Часто человек испытывает боли в шее, которые сопровождаются хрустом, усиливающийся при вращении или наклонах головы. Зачастую боль отдается в руки, плечи, под ключицу, лопатку и усиливается при подъеме рук вверх. Такие симптомы с большой вероятностью свидетельствуют о грыже в шейном отделе позвоночника. Болевые ощущения возникают даже при небольшом размере грыжи — 3 мм. Новообразование сдавливает оболочку спинного мозга или нерв, что и вызывает боль. Часто первопричиной мигреней и хронической ишемии служит грыжа в шейном отделе. Также формирование грыжи сопровождается такими симптомами:
- резкое снижение или повышение АД, а разница в показателях зачастую достигает 50—60 мм рт.ст.;
- головокружение, тошнота, обмороки;
- приступы головной боли;
- мышечная слабость и онемение рук;
- кратковременные нарушения зрения и слуха.
Вернуться к оглавлению
Как влияет на давление и механизм развития проблемы?
Грыжа шейного отдела позвоночника частично или полностью пережимает позвоночную артерию, из-за чего нарушается мозговое кровообращение. Мозг испытывает недостаток кислорода, и сосуды «ищут» способ улучшить кровоток. За давление отвечает участок продолговатого мозга, который в таком случае отдает команду на повышение АД. Артерии расширяются, а давление повышается. Реже наблюдается понижение АД. Это происходит тогда, когда организм не в состоянии решить проблему с кровообращением, повышая скорость кровотока. Тогда организм искусственно «замораживает» систему, понижая потребление клетками мозга кислорода. При грыже шейного отдела колебания давления скачкообразные и часто незначительные. Поэтому больной чаще не придает скачкам давления должного внимания, запуская свое заболевание.
Вернуться к оглавлению
Медикаментозное лечение
Основой терапии при образованиях тромбов кровеносной системе является прием препаратов-антикоагулянтов прямого и непрямого действия. Они направлены на разжижение крови за счет снижения уровня фибриногена, вещества, при повышении концентрации которого формируются сгустки.
К прямым антикоугулянтам относятся:
- Фибринолизин,
- Фраксипарин,
- Гепарин.
После снижения протромбинового индекса переходят к медицинским средствам с непрямым антикоагулянтным действием таким, как Курантил или Аспирин.
Еще одним важным аспектом в комплексной терапии выступает назначение флеботоников, чье действие направлено на улучшение обменных процессов и устранение воспаления.
Помните! Дозировка любых медицинских препаратов и способ их применения назначается исключительно компетентным медицинским работником.
При необходимости назначаются спазмолитики для снижения тонуса сосудистых стенок и снятия боли. Присоединение сепсиса свидетельствует о необходимости применения антибактериальной терапии.
Узнать что такое варифорт от варикоза и мнение Елены Малышевой вы можете из нашей статьи.
Опасность тромбоза яремной вены
Тромбоз яремной вены редко приводит к развитию тромбоэмболии легочной артерии, хотя такие случаи известны. В отсутствие лечения возможно развитие сепсиса, отека диска зрительного нерва. Посттромбофлебитический синдром чреват разрушением сосудистых клапанов и развитием венозного застоя, что проявляется отечностью рук и ног.
Своевременное обращение а медицинской помощью позволяет избежать развития опасных последствий. При адекватной терапии прогноз благоприятный, полное восстановление происходит в течение 3-6 месяцев.