Этапы восстановления больных, перенесших болезнь
Реабилитация после инфаркта включает ряд мероприятий, задача которых состоит в предотвращении повторных приступов, устранении осложнений и возвращении больного к нормальной жизни.
Основными направлениями восстановительного процесса являются:
- нормализация физической активности;
- медикаментозная терапия;
- диета;
- психологическая помощь.
Выбор тактики реабилитации основывается на индивидуальном состоянии больного, а также его возрасте и причинах, которые привели к развитию сердечного приступа.
Если болезнь не вызвала серьезных осложнений, реабилитация пациентов после инфаркта миокарда может успешно осуществляться и в домашних условиях.
При тяжелом состоянии пациента, когда у него выявлены такие осложнения как аритмия или сердечная недостаточность, реабилитация первое время должна проводиться в специализированном медицинском учреждении, с дальнейшим переводом на домашнее восстановление организма и соблюдением сестринского процесса при инфаркте миокарда.
Кардиогенный шок
Его можно выявить по следующим признакам:
- АД обычно ниже 60 мм рт. ст.
- Олигоурия (уменьшение количества отделяемой мочи) или анурия (полное отсутствие мочи).
- Влажная и бледная кожа.
- Холодные конечности.
- Температура тела снижена.
- Глухие сердечные тоны.
- Тахикардия.
- Влажные хрипы в легких при аускультации.
- Дыхание поверхностное частое.
- Нарушения ЦНС (спутанное или потеря сознания).
Описанные ранние осложнения инфаркта миокарда возникают наиболее часто и требуют немедленной врачебной помощи. Среди поздних осложнений этой патологии наиболее распространен постинфарктный синдром и ХСН.
Цели реабилитации после инфаркта
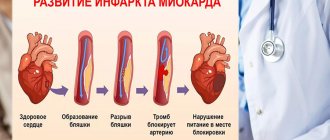
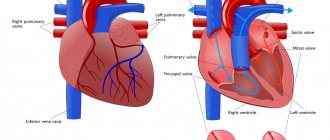
Венечные артерии снабжают кровью сердечную мышцу. Резкое нарушение кровотока вызывает гипоксию (кислородное голодание), а затем отмирание клеток – инфаркт. После рубцевания ткань не выполняет необходимых функций, формируется недостаточность кровообращения, и организму приходится адаптироваться к новым условиям. Качество и длительность жизни пациентов после инфаркта и стентирования определяется развитием компенсаторных механизмов.
Программа реабилитации пациентов после инфаркта или кардиохирургических операций (шунтирование, стентирование) преследует такие цели:
- профилактика ранних и поздних осложнений: острые и хронические аневризмы (истончение и выпячивание сердечной стенки), нарушения ритма, кардиогенный шок с отеком легких, разрыв сердца, миокардит;
- восстановление физической активности (в том числе профессиональной) до максимально возможных показателей;
- психологическая подготовка пациента к жизни после инфаркта, настрой на длительную реабилитацию;
- снижение риска повторных сердечно-сосудистых событий, в том числе инсульта.
Определение
Острый инфаркт миокарда – признаки некроза кардиомиоцитов в клинических условиях, предполагающих наличие острой ишемии миокарда.
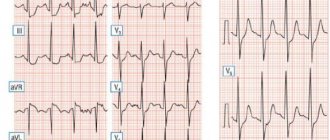
Острый коронарный синдром со стойкими подъемами сегмента ST – недавно возникшие клинические признаки или симптомы ишемии миокарда в сочетании с наличием стойких (длительностью более 20 минут) подъемов сегмента ST как минимум в двух смежных отведениях ЭКГ. Включает инфаркт миокарда со стойкими подъемами сегмента ST и нестабильную стенокардию.
Первые рекомендации
Лечебная физкультура является важнейшим этапом восстановления физической активности перенесшего инфаркт человека. Время начала ЛФК назначается врачом в зависимости от степени поражения миокарда и состояния больного.
При средней тяжести патологии к гимнастике приступают уже на 2-3 день, при тяжелой обычно требуется выждать неделю. Основные принципы восстановления физической активности пациента сводятся к следующим шагам:
- первые несколько дней необходим строгий постельный режим;
- на 4-5 день больному разрешается принимать сидячее положение со свешенными с кровати ногами;
- на 7 день, при благоприятной ситуации, пациент может начать передвигаться недалеко от постели;
- через 2 недели можно будет совершать короткие пешие прогулки по палате;
- с 3 недели после приступа обычно разрешено выходить в коридор, а также спускаться по лестнице под контролем инструктора.
Расстояние, которое преодолевает больной, должно увеличиваться с каждым днем.
После повышения нагрузки врач обязательно измеряет давление и пульс пациента. Если показатели отличаются от нормы, нагрузки потребуется снизить. Если же восстановление происходит благоприятно, пациента могут направить в кардиологический реабилитационный центр (санаторий), где он продолжит свое восстановлением под наблюдением профессионалов.
Профилактические меры
Человек, который перенес инфаркт, находится в группе риска повторного появления болезни. Пациенту крайне важно проходить медицинский осмотр в условиях клиники, и сдавать анализы. Обязательно измерять давление и пульс. Дважды в год проводится развернутый анализ крови.
В более, чем 70% случаев всех пациентов отмечается отклонение психического характера, поэтому важно регулярно посещать психолога для корректировки эмоционального состояния здоровья. Категорически запрещено употребление алкогольных напитков, наркотических веществ. Пациенту необходимо постоянно контролировать свой вес, не допуская его увеличения.
Касательно половой жизни стоит отметить, что многие лекарства, которые применяются в период реабилитации, негативно влияют на половое здоровье как у женщин, так и у мужчин. Стоит ограничить некоторые постельные позиции во время занятий сексом. Не стоит использовать позы, при которых нужно нагибаться вперед.
Инфаркт — тяжелое сердечное заболевание, с большим количеством осложнений, но даже с этим диагнозом, при соблюдении всех мер реабилитации и профилактики, можно вести полноценную жизнь, качество которой будет зависеть только от пациента.
Методы реабилитации
Лечение и восстановление организма после перенесенного инфаркта требует комплексного подхода. Основные методы реабилитации:
- прием фармацевтических препаратов;
- дозированная физическая нагрузка;
- соблюдение диеты;
- следование основным принципам правильного образа жизни.
Прежде всего, необходимо отказаться от табакокурения, употребления алкоголя. Токсины, содержащиеся в спирте и никотине, оказывают следующие негативные воздействия на организм:
- способствуют росту уровня содержания «плохого» холестерина (липопротеидов низкой плотности);
- вызывают спазмы сосудов;
- приводят к скачкам артериального давления;
- провоцируют развитие аритмии или тахикардии.
После инфаркта данные проявления особенно опасны, так как могут стать причиной повторного приступа, внезапной смерти человека.
Лекарства применяют на всех стадиях терапии. При поступлении в стационар больному назначают средства, направленные на снижение нагрузки на миокард, предотвращение тромбообразования, снятие боли, устранение панического страха смерти.
Для этого используют препараты следующих фармацевтических групп:
- анальгетики;
- тромболитики;
- транквилизаторы;
- антикоагулянты.
В постстационарный и поддерживающий периоды реабилитации средства подбирают индивидуально, в зависимости от наступивших последствий.
Чаще применяют:
- бета-адреноблокаторы;
- антиагреганты;
- статины для предотвращения развития атеросклероза сосудов;
- нитропрепараты при приступах стенокардии;
- антиаритмические препараты;
- гипотензивные средства;
- противоотечные вещества.
Внимание: лекарства необходимо принимать только по назначению лечащего врача!
Самостоятельно отменять прием препаратов или менять дозировку нельзя. Это может спровоцировать развитие жизнеугрожающих осложнений.
Грамотно подобранная физическая нагрузка – одно из необходимых условий выздоровления. По данным исследований регулярная зарядка снижает смертность в первыцй год после перенесенного инфаркта на 25%.
Разработкой допустимого комплекса упражнений должен заниматься врач-физиотерапевт. Заниматься можно дома или в кабинете ЛФК.
После инфаркта гимнастика помогает:
- укрепить миокард;
- увеличить сократительную способность сердечной мышцы;
- нормализовать кровообращение;
- снизить уровень холестерина;
- минимизировать вероятность образования тромбов.
Пример комплекса упражнений:
- сесть на стул, выпрямить спину, колени сомкнуть, руки опустить. На вдохе поочередно поднимать руки, на выдохе – опускать;
- согнуть руки в локтевых суставах, выполнять вращательные движения. Сначала по ходу часовой стрелки, затем – против;
- в положении «сидя» развести руки в стороны. На вдохе подтягивать руками к груди левую (затем правую) ногу, на выдохе возвращаться в исходное положение;
- разместить ладони на талии, выполнять наклоны в стороны;
- встать ровно, руки на талии, ноги на ширине плеч. Вращать туловищем вправо и влево;
- шагать на месте 15 минут.
Увеличивать нагрузку следует постепенно. Даже при хорошем самочувствии интенсивные тренировки после инфаркта противопоказаны.
Внимание: если появились болевые ощущения в области сердца (включая слабые покалывания), зарядку нужно немедленно прекратить, принять нитроглицерин, проконсультироваться с лечащим врачом.
Начинать тренироваться надо спустя 1,5-2 часа после приема пищи. Постоянно контролировать сердцебиение. Сразу после занятия пульс не должен превышать 120 ударов в минуту, после пятиминутного отдыха возвращаться к нормальным значениям.
Питание
Соблюдение специальной диеты необходимо для восстановления полноценной работы миокарда, профилактики повторных приступов.
В первые несколько суток в стационаре пациенту дают маленькими порциями только постные супы и блюда из протертых продуктов без соли. Это снижает нагрузку на поврежденную сердечную мышцу.
После выписки перечень разрешенных блюд и их объем увеличиваются, но некоторые ограничения остаются на всю жизнь.
Полностью исключить из употребления придется:
- любое жирное мясо;
- колбасные изделия;
- острые приправы;
- соленья;
- копчености;
- маргарин;
- чипсы;
- полуфабрикаты;
- сало;
- пирожные;
- фастфуд.
Ограничить надо употребление бобовых, яиц, субпродуктов, жирного сыра, сладостей. Основу рациона должны составлять:
- овощи. Особенно полезна капуста разных видов. Картофель лучше запекать неочищенным, по возможности есть вместе с «мундиром»;
- мясо нежирных сортов;
- фрукты;
- молочные продукты с низким процентом жирности;
- зелень;
- морская рыба;
- крупы;
- орехи (включать в меню регулярно, но понемногу);
- цельнозерновой хлеб;
- ягоды;
- растительные масла.
В качестве десертов подойдут желе, пюре, пудинги, щербет. Крепкий чай и кофе хорошо заменить соками без сахара, морсами, минеральной водой. В сутки нужно выпивать 1-1,5 литра жидкости.
Питание должно быть сбалансированным, содержать достаточное количество белков, жиров, углеводов.
Внимание: строгие диеты при сердечной патологии противопоказаны!
Чтобы нормализовать вес, достаточно снизить калорийность блюд. Контролировать показатели можно при помощи измерения талии. У мужчин окружность не должна превышать 94 см, у женщин – 80 см.
Физическая реабилитация постинфарктных больных проводится поэтапно, с постепенным увеличением нагрузок и постоянным контролем функциональных возможностей. Методы адаптации органов и систем (сердечно-сосудистой, дыхательной, опорно-двигательной), а также психологической поддержки используют комплексно.
Средства реабилитации:
- лечебная физкультура (ЛФК);
- санаторно-курортное восстановление в специализированных кардиологических пансионатах;
- образовательная программа в организованных школах больных с ишемической болезнью сердца (ИБС);
- медикаментозное лечение в зависимости от состояния пациента, нарушений кровообращения;
- физиотерапия;
- психологическая реабилитация.
Программу восстановления подбирают исходя из диагноза пациента: учитывают обширность инфаркта (трансмуральный или мелкоочаговый), локализацию (верхушка, стенка, перегородка), сопутствующие заболевания.
| Клиническая группа | Основные признаки |
| Первая (легкая) |
|
| Вторая (средней тяжести) |
|
| Третья (тяжелая) |
|
Клиническая группа пациента определяет общую и поэтапную продолжительность реабилитации.
Чтобы подобрать упражнения для физической реабилитации, оценивают функциональное состояние систем организма. Для этого проводят тестовые нагрузки:
- тест 6-минутной ходьбы: пациенту необходимо пройти наибольшее расстояние за 6 минут без перехода на бег;
- велоэргометрия – на велотренажере с заданной мощностью;
- тредмил-тест – ходьба по беговой дорожке.
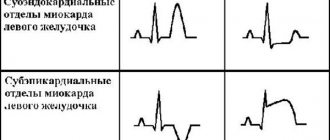
В зависимости от возникающих симптомов выделяют типы ответов, представленные в таблице.
| Критерий | Физиологический | Промежуточный | Патологический |
| Усталость | Умеренная | Выраженная, исчезает менее чем за 5 минут | Выраженная с длительным периодом восстановления |
| Одышка | Нет | Незначительная | Выраженная |
| Боль за грудиной | Нет | Эпизодами, самостоятельно купируется | Сильная, требует приема нитроглицерина |
| Артериальное давление и пульс | В пределах нормы для уровня нагрузки | Нечастые нарушения с восстановлением в течение 5-10 минут | Длительное превышение лимита, требующее более 10 минут отдыха |
| Изменения на ЭКГ | Нет |
|
|
В зависимости от ответа пациента, стадии реабилитации и степени тяжести подбираются программы разных уровней.
Упражнения программы ЛФК 1 (первые 2-4 дня реабилитации с исходным положением лежа):
- сгибание и разгибание пальцев кисти и стоп (по 6-8 раз);
- на вдохе согнуть предплечья, локти развести в стороны, на выдохе – выпрямить руки вдоль туловища (2-3 раза);
- поочередные сгибания ног в коленях, без отрывания стоп от постели (4-6 раз);
- развернуть кисти ладонями вниз: на вдохе – тянуться к коленям, напрягая мышцы туловища и ног, на выдохе – расслабиться (2-3 раза);
- согнутые в коленях ноги поочередно опускать в правую и левую сторону (4-6 раз);
- поочередно тянуться руками к согнутым в коленях ногам (3-5 раз).
Между упражнениями необходимо делать паузы по 10-30 секунд для восстановления дыхания.
Примерный комплекс ЛФК 2 (с 4 по 12 день реабилитации в стационаре, исходное положение – сидя):
- спина ровная, руки на коленях: на вдохе – кистями прикоснуться к плечам, локти развести в стороны, на выдохе – в исходное положение (6-8 раз);
- на вдохе – руки вперед и вверх, на выдохе – опустить (3-5 раз);
- двигать стопами вперед-назад, не отрывая от пола (10-15 раз);
- на вдохе – развести руки в стороны, на выдохе – вернуть в исходное положение (6-8 раз);
- руки, согнутые в локтях, на талии: поворачивать голову поочередно в левую и правую сторону (5-10 раз).
Реабилитация после инфаркта миокарда в домашних условиях (ЛФК 3) может проводиться с помощью специальных мобильных приложений для контроля выполнения упражнений.
Реабилитация больных в санаториях после инфаркта проводится при стабильном состоянии и расширении двигательной активности до ходьбы на 500 метров.
Основная цель санаторно-курортного восстановления (до 2 месяцев после инфаркта) – стимуляция компенсаторных механизмов для дальнейшего перевода пациента на поликлинический этап.
Осложнения инфаркта миокарда
Осложнения инфаркта
Отягощающие моменты могут возникнуть как в остром периоде уже в больнице, так и в острейшем — в первые минуты развития некроза кардиомиоцитов.
В современном мире принято считать, что жизнь после перенесенного инфаркта миокарда должна предусматривать продолжение своей рабочей деятельности, хотя и с некоторыми ограничениями. Большинство людей вполне могут возвращаться к былой работе после трех или четырех месяцев качественной реабилитации.
И, тем не менее, важно понимать, что каждый человек строго индивидуален, кому-то такой возврат к нервной работе совершенно не нужен. А для многих людей, последующее возвращающихся на любимую работу, может оказаться самой важной частью полноценного восстановления былого качества жизни.
Конечно же, оптимальным подходом считается только поэтапное возвращение к трудовой деятельности. Например, можно начинать с половины рабочего дня с выходом на работу через день. Конечно же, начинать следует только с самых легких обязанностей. Кроме того рекомендуется включать и несколько дополнительных периодов для отдыха если замечена чрезмерная усталость.
Часть пациентов считают наилучшим вариантом после инфаркта – так называемый досрочный выход на заслуженную пенсию. При этом очень важно, чтобы подобное решение принималось самим пациентом без давления родственников и только по правильным на то причинам, а вовсе не из-за страха перед повторением приступа.
Острый период инфаркта миокарда характеризуется развитием кардиогенного шока и острой недостаточности. Эти разновидности представляют собой самые ранние осложнения при инфаркте и являются одними из наиболее опасных для человека в острый период развития недуга.
Сердечная недостаточность представляет собой очень частое осложнение, возникающее сразу после инфаркта, а степень тяжести развивающейся недостаточности зависит от обширности поражения сердечной мышцы. В случае развития недостаточности в тяжелой форме у человека возникает кардиогенный шок. Это осложнение характеризуется снижением насосной функции миокарда, который происходит в результате некротических явлений, возникающих в толще мышечного слоя сердца. Чаще всего осложнения такой тяжести развиваются у женщин в пожилом возрасте и больных, страдающих сахарным диабетом.
Лечение возникающих осложнений, проявляющихся в острый период, состоит в приеме медицинских препаратов, содержащих нитроглицерин и ингибиторы АПФ. Помимо этого, в курс лечения входит прием вазопрессорных препаратов и средств, обладающих диуретическими свойствами. Использование эндоваскулярных методик предполагает применение ангиопластики и внутриаортальной баллонной контрпульсации. Иногда, в особых случаях, применяется оперативное лечение.
Ранние осложнения развиваются в первые минуты, часы или сутки после приступа. К ним относятся:
- Кардиогенный шок.
- Отек легких.
- Острая сердечная недостаточность.
- Нарушения проводимости и ритма, особенно часто бывает фибрилляция желудочков.
- Образование тромбов.
- Тампонада сердца возникает вследствие разрыва стенки сердечной мышцы (бывает редко).
- Перикардит.
Кроме того, перенесенный инфаркт миокарда опасен своими поздними осложнениями, которые развиваются в подостром и постинфарктном периоде болезни. Как правило, они происходят спустя приблизительно 3 недели после случившегося приступа. К ним относятся:
- Синдром Дресслера или постинфарктный синдром.
- Тромбоэмболические осложнения.
- Сердечная аневризма.
- Хроническая сердечная недостаточность (ХСН).
Рассмотрим наиболее тяжелые осложнения инфаркта миокарда.
Чаще развивается левожелудочковая ОСН, т. е. поражение миокарда происходит в области левого желудочка. Это очень тяжелое осложнение. Оно включает в себя кардиальную (сердечную) астму, отек легких и кардиогенный шок. Тяжесть ОСН зависит от объема пораженной зоны.
В результате сердечной астмы происходит заполнение серозной жидкостью периваскулярных и перибронхиальных пространств — это приводит к ухудшению обмена и дальнейшему проникновению жидкости в просвет альвеол. Эта жидкость смешивается с выдыхаемым воздухом, и образуется пена.
Сердечная астма характеризуется резким началом, как правило, в состоянии покоя, чаще ночью. Больной ощущает острую нехватку воздуха. В положении сидя становится немного легче. Кроме того, наблюдаются:
- Бледные кожные покровы.
- Отечность.
- Цианоз.
- Холодный пот.
- В легких прослушиваются влажные хрипы.
Характерным отличием сердечной астмы от бронхиальной является тот факт, что затруднен вдох. Тогда как в случае с бронхиальной астмой, наоборот, пациент испытывает трудности при выдохе.
Если в такой ситуации не предпринять срочные меры и не госпитализировать больного для оказания квалифицированной помощи, развивается отек легких.
При этом осложнении инфаркта наблюдаются трудности с перекачиванием сердечной мышцей нужного объема крови. В результате этого страдают все органы от нехватки питания и снабжения кислородом. Проявляется эта патология отеками и одышкой иногда даже в состоянии покоя. При ХСН больному следует вести исключительно здоровый образ жизни.
При этом у больных с острым инфарктом миокарда могут нарастать признаки ишемии сердечной мышцы и увеличиться размер инфаркта. При нестабильной стенокардии возможно прогрессирование симптоматики или развитие инфаркта миокарда.
- Лучший способ вылечиться от гипертонии (быстро, легко, полезно для здоровья, без «химических» лекарств и БАДов)
- Гипертоническая болезнь — народный способ вылечиться от нее на 1 и 2 стадии
- Причины гипертонии и как их устранить. Анализы при гипертонии
- Эффективное лечение гипертонии без лекарств
У большинства больных с острым инфарктом миокарда артериальное давление остается в норме или снижается. При умеренной или тяжелой гипертензии встает вопрос о быстром снижении артериального давления во избежание увеличения размера инфаркта.
При нестабильной стенокардии во время приступа ишемии давление обычно повышается, а после приступа, как правило, нормализуется или возвращается к исходному уровню. Если, несмотря на терапию антиангинальными препаратами (например, нитратами, пропранололом или анальгетиками), приступы стенокардии сохраняются, то для предотвращения развития инфаркта и устранения симптомов необходимо быстрое снижение артериального давления до исходного уровня, предпочтительно с помощью внутривенного введения нитроглицерина.
Эффективным является также применение бета-блокаторов, ингибиторов АПФ и натрия нитропруссида. Последний может вызывать «синдром обкрадывания», в связи с чем его целесообразнее использовать в случаях, когда гипертония устойчива к другим препаратам.
Снижение кровяного давления у больных с острым коронарным синдромом имеет вспомогательное значение. Необходимо принять экстренные меры к восстановлению коронарного (сердечного) кровотока: тромболизис, гепаринотерапия, ангиопластика, аортокоронарное шунтирование.
Обо всех лекарственных препаратах, которые упоминаются в этой заметке, вы можете подробно узнать в статье «Лекарства для лечения гипертонического криза«.
- Осложненный и не осложненный гипертонический криз: как отличить
- Когда гипертонику необходима срочная госпитализация
- Инсульт – осложнение гипертонического криза – и как его лечить
- Осложнение гипертонического криза: сердечная недостаточность
- Аневризма аорты – осложнение гипертонического криза
- Как лечить гипертонический криз у беременных женщин, после хирургической операции, при сильных ожогах и при отмене клофелина
Правила питания
В процессе реабилитации большое значение уделяется правильному питанию пациента. Диеты могут быть различные, но все они имеют общие принципы:
- снижение калорийности пищи;
- ограничение жирных, мучных и сладких продуктов;
- отказ от острых и пряных блюд;
- минимум потребления соли – не более 5 г в день;
- количество потребляемой жидкости должно составлять около 1,5 л ежедневно;
- питание должно быть частым, но небольшими порциями.
Какое должно быть питание после инфаркта? В рацион обязательно нужно включить продукты, содержащие клетчатку, витамины С и Р, полиненасыщенные жирные кислоты, калий. Разрешено есть следующие продукты:
- маложирное мясо;
- фрукты и овощи, кроме шпината, грибов, бобовых, щавеля, редиса;
- растительные масла;
- овощные супы;
- компоты и соки без сахара, слабо заваренный чай;
- отрубной и ржаной хлеб, каши;
- нежирная рыба;
- молочные продукты без жиров;
- омлет.
Потребуется отказаться от:
- жирного мяса;
- натурального кофе;
- свежего хлеба, любой сдобы;
- яиц в жареном или вареном виде;
- маринадов, солений, консервов;
- тортов, шоколада, пирожных и других сладостей.
Этапы постинфарктной реабилитации
Эффективность восстановления адаптационных возможностей человека зависит от адекватности нагрузок в разные периоды. В общей кардиологической реабилитации выделяют основные три этапа:
- ранний;
- амбулаторный;
- отдаленный.
Длительность этапов отличается для каждого человека в зависимости от клинической ситуации.
Ранний
Ранний период подразумевает реабилитацию пациента в условиях стационара различных отделений.
- Отделение интенсивной терапии и реанимации (не более 3 суток при неосложненном течении). Пациенту разрешается делать повороты тела в постели, движения головой и низкоамплитудные – конечностями. Выполнение комплекса ЛФК 1 проводится исключительно под контролем инструктора по лечебной гимнастике. Наибольшее внимание уделяется психологической стороне восстановления: ведутся беседы о заболевании, используемых методах лечения и реабилитации, дальнейшей модификации образа жизни.
- Кардиологическое отделение (10-14 дней). Двигательный режим пациента расширяется до ходьбы по палате, езде на кресле-каталке по коридору. Используется комплекс упражнений ЛФК 2, при положительной реакции больного допускаются выходы в коридор.
- Стационар специализированного санатория или курорта (до 1,5-2 месяцев). Основным направлением считается возвращение пациента к нормальной жизни, участие в образовательной программе для больных, физиопроцедуры.
Физическая активность сильно ограничена из-за необходимости формирования адекватного рубца на месте некротизированного миокарда, который будет способен удерживать показатели гемодинамики на достаточных уровнях.
Амбулаторный
В зарубежных источниках период реабилитации после стационара называется фазой выздоровления. Средняя длительность – 6-8 недель, во время которых пациент находится под наблюдением специалистов поликлиники или центра амбулаторного типа.
Основные направления работы с больным:
- восстановление физических возможностей пациента;
- подготовка к профессиональной деятельности;
- вторичная профилактика сердечно-сосудистых катастроф и поздних осложнений.
Пациенту в этом периоде предлагают использовать методы реабилитации в условиях поликлиники (физиопроцедуры, велоэргометрию).
Длительность данной фазы реабилитации больного подразумевает пожизненное соблюдение рекомендаций врача касательно:
- физической активности;
- рационального питания: таким больным рекомендована средиземноморская диета с низким содержанием животных жиров;
- отказа от вредных привычек;
- адекватной трудовой деятельности (возвращение к низкоинтенсивной работе возможно через 2 месяца после инфаркта).
В России восстановление в амбулаторном периоде подразумевает регулярные визиты к участковому терапевту, а также другим врачам. В зарубежных странах государственные программы обеспечивают 21-дневное пребывание больных в стационарах специализированных центров 1 раз в год.
Предынфарктное состояние
Чтобы не стать жертвой неожиданного сердечного приступа, важно знать симптомы предынфарктного состояния. Это так называемые предвестники надвигающейся опасности. Острый инфаркт миокарда чаще развивается по сценарию усиливающейся стенокардии (боли или дискомфорта за грудиной). Как правило, симптомы типичной стенокардии проходят после принятие пациентом нитроглицерина. Если же средство не помогает, а стенокардия усиливается, то можно говорить о приближающемся приступе инфаркта. Такое состояние называется нестабильной стенокардией. В этом случае больному лучше поменять свои планы и вызвать скорую. Нестабильная стенокардия проявляется несколькими признаками.
- Боль в грудине отдает в область ключицы и в руку.
- Болевые ощущения могут сопровождаться жжением (абдоминальный синдром).
- Появляется слабость и холодный пот.
- Учащается пульс.
- Больной ощущает панический страх.
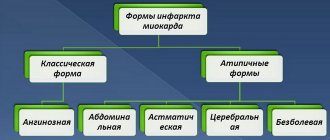
В некоторых случаях, болевой синдром может отсутствовать, такой тип известен как атипичный предынфарктный синдром. Его признаками является головокружение, беспричинная
Физические нагрузки и половая жизнь
Возвращение к физической активности начинается еще в условиях стационара. После стабилизации состояния, больному разрешают выполнять небольшие физические упражнения, сначала пассивные (просто сидеть в кровати), затем более активные.
Восстановление простейших двигательных навыков должно произойти в течение первых нескольких недель после приступа.
С 6 недели пациентам обычно назначают лечебную физкультуру, занятия на велотренажере, пешие прогулки, подъем по лестнице, легкий бег трусцой, плавание. Нагрузка должна увеличиваться очень аккуратно.
Лечебная физкультура очень важна в реабилитации после сердечного приступа. Благодаря специальным упражнениям, можно улучшить кровообращение и восстановить функцию сердца.
ЛФК назначают лишь при удовлетворительном состоянии больного и благоприятном течении восстановительного периода.
Людям, перенесшим инфаркт, заниматься домашними делами можно в зависимости от функционального класса заболевания. Больным третьего класса разрешается мыть посуду, протирать пыль, второго класса – выполнять мелкие работы по дому, при этом запрещено заниматься пилением, работать с дрелью, стирать вручную белье. Для больных первого класса возможности почти не ограничены. Необходимо лишь избегать работы в неудобном положении тела.
Половую жизнь больные могут начинать через месяц-полтора после приступа. О возможности сексуальных контактов будет свидетельствовать сохранение нормального пульса и давления даже при подъеме на 2 этаж.
Основные рекомендации к половым контактам:
- рядом всегда должны быть приготовлены таблетки нитроглицерина;
- заниматься сексом рекомендуется только с проверенным партнером;
- температура в помещении не должна быть слишком высокой;
- позы нужно выбирать такие, которые не будут вызывать чрезмерную физическую нагрузку – например, не рекомендуются позы в вертикальном положении;
- не употреблять перед половым актом алкоголь, жирную пищу и энергетические напитки, не принимать горячие ванны.
Применять средства для повышения потенции нужно с предельной осторожностью. Многие из них негативно сказываются на работе сердца.
Если такое средство вызвало приступ стенокардии, строго запрещено глотать нитроглицерин – совокупное действие этих препаратов обычно резко снижает давление и нередко приводит к летальному исходу.
Инфаркт миокарда ранее считался болезнью мужчин старшего возраста, однако сейчас патологию все чаще регистрируют среди трудоспособного населения. Нарушение сердечной функции существенно ухудшает качество жизни пациента.
Благодаря новым методам диагностики, лечения и ранней реабилитации больные, перенесшие инфаркт миокарда, могут дожить до глубокой старости, соблюдая нетрудные рекомендации:
- системная медикаментозная терапия, чаще всего Аспирином, статинами, нитратами;
- регулярная физическая активность: утренняя гимнастика, дозированная ходьба 3-4 раза в неделю по 1 часу;
- снижение веса (необходимый уровень рассчитывает врач с помощью индекса Кетле);
- средиземноморская диета;
- оптимистический настрой на полное выздоровление.
Восстановление после инфаркта миокарда в домашних условиях – наиболее ответственный для пациента этап, поскольку от системности занятий и соблюдения рекомендаций зависит качество жизни.
Предынфарктное состояние
Чтобы не стать жертвой неожиданного сердечного приступа, важно знать симптомы предынфарктного состояния. Это так называемые предвестники надвигающейся опасности. Острый инфаркт миокарда чаще развивается по сценарию усиливающейся стенокардии (боли или дискомфорта за грудиной). Как правило, симптомы типичной стенокардии проходят после принятие пациентом нитроглицерина. Если же средство не помогает, а стенокардия усиливается, то можно говорить о приближающемся приступе инфаркта. Такое состояние называется нестабильной стенокардией. В этом случае больному лучше поменять свои планы и вызвать скорую. Нестабильная стенокардия проявляется несколькими признаками.
- Боль в грудине отдает в область ключицы и в руку.
- Болевые ощущения могут сопровождаться жжением (абдоминальный синдром).
- Появляется слабость и холодный пот.
- Учащается пульс.
- Больной ощущает панический страх.
В некоторых случаях, болевой синдром может отсутствовать, такой тип известен как атипичный предынфарктный синдром. Его признаками является головокружение, беспричинная
одышка и бессонница. В отдельных случаях отмечаются расстройства со стороны ЖКТ:
Если больной и его окружающие, при описанных выше симптомах, не предпринимают никаких мер, то синдром будет усиливаться и перейдет непосредственно в инфаркт миокарда. Боль в грудине многократно усиливается, человек бледнеет и, в тяжелых случаях, теряет сознание.
При возникновении признаков нестабильной стенокардии, клинические рекомендации для больного заключаются в отказе от любых физических нагрузок. Нужно выпить нитроглицерин, принять лежачее положение и ждать приезда врача. В комнате, где находится больной, обязательно должен быть обеспечен доступ свежего воздуха.
Привычки
Курящие люди намного чае подвержены различным заболеваниям сердца. Курение вызывает спазмы сосудов сердца, а также кислородное голодание сердечной мышцы. В период реабилитации после инфаркта необходимо полностью отказаться от курения, а для профилактики рецидивов понадобится предпринять все усилия, чтобы бросить навсегда эту пагубную привычку.
С вопросом употребления алкоголя все не так кардинально, но умеренность соблюдать все же потребуется. В реабилитационный период от алкоголя нужно отказаться совсем, а в дальнейшем придерживаться строгой дозировки. Максимальная разрешенная доза чистого спирта в день составляет: мужчинам – 30 мл, женщинам – 20 мл.
Где пройти восстановление: список центров и заведений
В России существует множество курортов и здравниц, специализирующихся на кардиологических патологиях. Выбор необходимого заведения проводится в зависимости от сопутствующих заболеваний, географического расположения и материальных возможностей пациента.
Наиболее популярные кардиологические реабилитационные центры страны:
- Кисловодск (Ставропольский край) – бальнеоклиматический курорт из группы кавказских минеральных вод;
- санаторий им. Кирова (Крым);
- реабилитационный центр им. Герцена (Подмосковье);
- санаторий «Звездный» (Краснодарский край), который также занимается больными с патологией органов дыхания, пищеварения, почек, кожи;
- центр реабилитации клиники им. Н. И. Пирогова занимается тяжелыми больными после инфаркта и сложных операций на сосудах и сердце;
- санаторий «Электра» (Иркутск);
- санаторий-профилакторий «Салынь» (Брянская область).
Необходимо подбирать учреждение для реабилитации среди проверенных сертифицированных санаториев, которые предлагают специализированные медицинские услуги.
Терминология
Голометаллический стент – стент, представляющий собой стальной каркас из биологически инертного материала.
Инфаркт миокарда без стойких подъемов сегмента ST – инфаркт миокарда, при котором в ранние сроки заболевания отсутствуют стойкие (длительностью более 20 минут) подъемы сегмента ST на ЭКГ.
Инфаркт миокарда с зубцом Q – инфаркт миокарда с появлением патологических зубцов Q как минимум в двух смежных отведениях ЭКГ.
Инфаркт миокарда без зубца Q – инфаркт миокарда, когда патологические зубцы Q на ЭКГ не сформировались.
Операция коронарного шунтирования – наложение обходного анастомоза, позволяющего улучшить кровоток дистальнее гемодинамически значимого стеноза в коронарной артерии. В зависимости от методики включает аортокоронарное, маммаро-коронарное и другие виды шунтирования.
Острый коронарный синдром – любая группа клинических признаков или симптомов, позволяющих заподозрить острый инфаркт миокарда или нестабильную стенокардию.
Острый некроз кардиомиоцитов – повышение и/или снижение содержания в крови биомаркеров некроза миокарда (предпочтительно сердечного тропонина), которое как минимум однократно превышает 99-й перцентиль значений у здоровых лиц.
Первичное чрескожное коронарное вмешательство – способ реперфузионного лечения острого коронарного синдрома со стойкими подъемами сегмента ST на ЭКГ, когда первым мероприятием по восстановлению проходимости коронарной артерии является чрескожное коронарное вмешательство.
“Подготовленное” чрескожное коронарное вмешательство – способ реперфузионного лечения острого коронарного синдрома со стойкими подъемами сегмента ST на ЭКГ, при котором перед первичным чрескожным коронарным вмешательством вводится полная или половинная доза фибринолитика, иногда в сочетании с блокатором гликопротеинов IIb/IIIa. В настоящее время не рекомендуется.
“Спасительное” (“спасающее”) чрескожное коронарное вмешательство – срочное чрескожное коронарное вмешательство после неуспешной тромболитической терапии.
Стент, выделяющий лекарство – стент, с поверхности которого выделается антипролиферативное вещество, препятствующее образованию неоинтимы и за счет этого способствующее снижению выраженности процессов рестенозирования.
Тромболитическая терапия – способ реперфузионного лечения острого коронарного синдрома со стойкими подъемами сегмента ST на ЭКГ, когда осуществляется медикаментозное восстановление проходимости окклюзированной коронарной с помощью парентерального введения фибринолитического препарата, обычно в сочетании с антиагрегантами и антикоагулянтом.
Фармако-инвазивный подход – способ реперфузионного лечения острого коронарного синдрома со стойкими подъемами сегмента ST на ЭКГ, когда проводится тромболитическая терапия и в ближайшие сутки всем больным выполняется диагностическая коронарная ангиография с намерением осуществить стентирование инфаркт-связанного стеноза .
Чрескожное коронарное вмешательство – восстановление кровотока в стенозированном участке коронарной артерии с использованием чрескожного введения необходимых для этого устройств. Включает чрескожную баллонную ангиопластику, коронарное стентирование и другие, менее распространенные методики. Как правило, если не указано иное, под чрескожным коронарным вмешательством подразумевают коронарное стентирование.
Медицинский и врачебный контроль
Лечение медикаментами играет ведущую роль в профилактике возможных рецидивов. В постинфарктный период назначаются следующие препараты:
- Средства для снижения вязкости крови: Плавикс, Аспирин, Тиклид.
- Средства для лечения аритмии, стенокардии, гипертонии (зависит от того, какое заболевание привело к развитию инфаркта): бета-адреноблокаторы, нитраты, антагонисты кальция, ингибиторы ангиотензипревращающего фермента.
- Средства для профилактики атеросклероза: фибраты, статины, секвестры желчных кислот, никотиновая кислота.
- Препараты для улучшения обменных процессов в тканях: Солкосерил, Актовегин, Милдронат, Пирацетам.
- Антиоксиданты: Рибоксин, витамин Е.
Кроме того, могут быть назначены ежегодные месячные курсы поливитаминных комплексов, которые помогут укрепить организм и предотвратить пагубное влияние внешних факторов на состояние сердечно-сосудистой системы.
Психологическая реабилитация после инфаркта
Выздоровление во многом зависит от настроя самого пациента. Вернуться к обычной жизни после инфаркта пожилому человеку бывает тяжело. Приступ всегда происходит внезапно. Длительное лечение, резкое ограничение активности, невозможность выполнять бытовые задачи приводит к серьезным изменениям психики.
Больной становится раздражительным, капризным, утрачивает стрессоустойчивость. Некоторые пациенты испытывают сильный страх перед повторным «ударом», отказываются совершать любые движения, затягивая процесс восстановления. Другие, наоборот, недооценивают серьезность положения, пренебрегают клиническими рекомендациями, провоцируют новый инфаркт.
Особенно важна для человека в этот период поддержка близких, ощущение важности своего существования. Дополнительно может потребоваться помощь психиатра. Специалист поможет пациенту осознать, что болезнь – не приговор, предотвратит развитие невроза, депрессивных состояний.
Восстановление организма после сердечно-сосудистого заболевания – сложный и длительный процесс, требующий постоянного врачебного контроля. Если нет возможности обеспечить полноценный домашний уход, первые этапы лечения лучше пройти в специализированном учреждении. Грамотная реабилитация после инфаркта в пансионате для пожилых людей существенно сокращает время, необходимое на возвращение человека к привычной жизни.
Переживший инфаркт человек нередко подвержен депрессивным состояниям. Его опасения вполне обоснованы – ведь приступ может случиться снова. Поэтому в постинфарктный период психологической реабилитации отводится особое место.
Основными задачами психотерапии являются предотвращение неврозов, нормализация психического состояния, устранение фобий и проблем со сном.
Для устранения страхов у больного проводится обучение техникам релаксации, мотивация к работе.
Психолог обычно работает и с родственниками пациента. Зачастую после инфаркта они начинают считать больного инвалидом, окружают чрезмерной заботой и пытаются ограничить его физическую активность – такое отношение плохо сказывается на психологическом состоянии больного и затрудняет его возвращение к полноценной жизни.
Дополнительные советы
Для предотвращения рецидивов инфаркта больному необходимо избегать нервных и физических нагрузок. Первые дни он должен соблюдать постельный режим. Если в положении лежа наблюдается одышка, лучше находиться в приподнятом состоянии.
Занятия лечебной физкультурой запрещены при выраженной аритмии, высокой температуре тела, пониженном артериальном давлении и сердечной недостаточности.
При наличии у пациента почечной недостаточности или тяжелой степени сердечной недостаточности, внутричерепных гематом и повышенной кровоточивости некоторые препараты ему могут быть противопоказаны – например, Маннитол. Ряд диагностических обследований могут негативно сказаться на состоянии больного. Например, коронарную ангиографию проводят только перед хирургическим лечением.