Причины и симптомы
Причины и механизмы капиллярита на ногах, как правило, не всегда ясны. Иногда, причиной может послужить иммунологический фактор, увеличение венозного давления (варикоз или флебит нижних конечностей) или аллергия. Заметить болезнь достаточно легко, поскольку она напрямую влияет на цвет и состояние кожи.
Если кожа имеет фиолетовый оттенок, заболевание находится на завершающей стадии. Но обычно, кожа характеризуется пятнами красного цвета, которые никогда не исчезают. Это происходит из-за венозного давления, которое способствует разрыву эритроцитов по капиллярам.
Если же цвет кожи имеет более коричневый или желтоватый оттенок, это говорит о переизбытке железа в организме, который также ведёт к разрушению эритроцитов.
Некоторые формы капиллярита свидетельствуют о некрозе клеток. В данном случае, можно наблюдать пятна с чёрной корочкой по всей области заболевания. Если не начать лечение, замечая эти признаки, болезнь может дать некоторые осложнения, что сразу же выявится на коже — она станет белого цвета. Белая кожа служит признаком атрофии.
Причиной капиллярита может стать и дилатация сетей капилляров. Так, воспаление станет заметным на коже в виде красных и фиолетовых чёрточек небольшого размера.
К сожалению, этих симптомов недостаточно, чтобы с уверенностью определить заболевание капиллярита. Иногда может потребоваться микроскопическая биопсия для внимательного рассмотрения поражённого участка.
Для лечения капиллярита пока не существует действительно эффективной терапии. Но можно использовать серию витаминов для того, чтобы защитить капилляры.
Опасность капиллярита у детей
Несмотря на то, что капиллярит – это заболевание, свойственное в основном взрослым людям, дети также могут им заболеть.
Различают две основные формы капиллярита у детей.
Наиболее встречающаяся форма капиллярита — заболевание Шенлейн-Геноха. Она затрагивает возраст от 4 до 10 лет.
Это заболевание характеризуется появлением точных и очевидных симптомов, таких как пятен фиолетового цвета, зуда и боли в животе, очень похожей на колики. Обычно данная форма болезни имеет тенденцию проходить сама, без применения каких-либо лекарственных средств.
Другой тип капиллярита, который поражает детей, особенно ниже 5 лет, — это болезнь Кавасаки. Она характеризуется такими симптомами, как:
- лихорадка;
- увеличение лимфатических узлов;
- конъюнктивит;
- воспаление губ, языка рук и ног;
- боли в суставах и высыпания.
Эта форма капиллярита обычно распространяется на все участки артерий и может привести к сердечно-сосудистым осложнениям. Как и другие разновидности капиллярита, эта форма может пройти самостоятельно, но чтобы избежать осложнений в большинстве случаев рекомендуется использование иммуноглобулина.
Причины возникновения
Среди причин возникновения кератомы можно отметить нарушения в протекании некоторых процессов в организме. Особенно часто это следующие:
- Патологии в работе желудочно-кишечного тракта.
- Патологии в работе эндокринной системы.
- Проблемы гормонального характера.
Нередко первичной причинно может становиться неправильное питание пациента, к примеру, отсутствие определенного графика, переедание или голодание, а также употребление в пищу вредных для организма веществ в большом количестве.
Другими причинами возникновения можно назвать:
- Патологии в работе иммунной системы, которые могли возникнуть вследствие недавнего излечения от инфекционной или другой болезни.
- Сильные переживания, которые могут быть единичными или возникать на постоянной основе, периодически. Сильный страх, испуг.
- Получение какого-либо вируса, который поражает эпителиальную ткань.
Чаще всего это не первичные причины. Они просто способствуют появлению и развитию кератопапиллом на кожном покрове.
Особенно распространенной разновидностью недуга является старческая. Она поражает эпителиальную ткань пожилых людей, которым более шестидесяти лет. Спустя определенный промежуток времени образование само отпадает.
Как правило, проявляется групповыми высыпаниями. В обычном случае для исправления ситуации не требуется вмешательство врачей, потому что недуг возникает вследствие особенностей организма людей такой возрастной среды.
Лечение у взрослых
Лечебный курс для капиллярита включает препараты, которые делятся на два типа. Это кортикостероиды, которые держат воспаление под контролем, и иммунодепрессанты, которые регулируют действие клеток иммунной системы, особенно в случае аутоиммунного капиллярита.
Что касается стероидов, то доза и продолжительность терапии напрямую зависят от серьёзности проблемы. Следует помнить, что эти лекарства также могут вызывать побочные эффекты. Иногда бывает необходимо прибегнуть к операции, особенно когда капиллярит поражает некоторые органы, такие как сердце или легкие. Цель операции — улучшить функциональность органов.
Важно иметь в виду, что лекарственные препараты, использующиеся для контроля заболевания, могут иметь побочные эффекты. Необходимо также включить в свой рацион белки, горох, цитрусовые, печень и овощи.
Как вылечить дерматит – лекарства и природные средства
Поскольку атопический дерматит – это не одна болезнь, а многочисленная группа очень разных заболеваний, невозможно определить единый терапевтический протокол. Терапия будет варьироваться в зависимости от причины, которая приводит к воспалению. Однако, несмотря на возможное разнообразие, наиболее часто для лечения дерматита используются:
- кортикостероиды, которые борются с воспалением на местном уровне или, в более серьезных случаях, системно;
- иммунодепрессанты, которые ослабляют действие иммунной системы;
- антигистаминные препараты, которые позволяют держать под контролем симптомы зуда.
Также часто используется светотерапия. То есть воздействие на кожу естественным или искусственным освещением.
Природные средства лечения дерматита
Некоторые природные средства могут быть полезны в ожидании консультации с врачом:
- Свежие обертывания и ванны, которые снимают зуд.
- Одежда из натуральных волокон, мягких, которые не вызывают дополнительного раздражения кожи.
- Защита пораженных мест от рассчесывания. Так как трение поврежденной кожи обостряет воспаление и зуд.
- Стирка одежды деликатными моющими средствами и тщательное споласкивание.
- Пробиотики. Живые организмы (лактобациллы), которые в состоянии преодолеть барьер желудка и колонизировать кишечник. Некоторые исследования показали их эффективность в устранении атопического дерматита.
- Обертывания из рисовых отрубей. Снимает симптомы зуда, в частности, в случае атопического дерматита. Доступны также в виде порошка для растворения в воде и купания новорожденных.
- Кремы на основе хряща быка. Снимают симптомы при контактном дерматите.
- Компрессы из ромашки. Смягчают симптомы зуд и уменьшают воспаление.
- Кокосовое масло. Имеет успокаивающие и смягчающие свойства и делает кожу упругой, предотвращает бактериальные инфекции травм.
Лечение у детей
Когда мы говорим о капиллярите, мы имеем ввиду особую патологию, название которой болезнь Шенлейн-Геноха. Она затрагивает нижние конечности детей. Данная болезнь выражается воспалением капилляров. Эта патология имеет тенденцию проявляться у детей от 5 до 15 лет. Она сопровождается различными симптомами, включая покраснения на коже. Кроме внешней высыпи, заболевание сопровождается болью в суставах или артритом. Но эти симптомы исчезают уже через несколько дней.
Другими проявлениями заболевания могут быть отеки ( особенно у очень маленьких пациентов) и поражения кожи, заметные на ощупь. Они, как правило, образовываются в нижних конечностях или в области ягодицы. Но, в редких случаях, сыпь может выступить и на руках, сопровождаясь судорогами, кровотечением мозга и лёгких. Болезнь Шенлейн-Геноха не передается по наследству и совершенно не заразна.
К сожалению, ещё не совсем ясно, что конкретно вызывает этот тип патологии, но предполагается, что он может быть вызван применением некоторых медицинских препаратов. Например, инфекционных агентов от укусов насекомых, химических веществ или определённых продуктов питания.
Как уже было замечено выше, заболевание регрессирует без какой-либо определённой терапии, но при необходимости можно ускорить процесс выздоровления с помощью обезболивающих и противовоспалительных средств.
Классификация заболевания
Клинические формы геморрагического васкулита:
- молниеносная;
- кожная;
- суставная (ревматоидная);
- почечная;
- абдоминальная;
- смешанная.
Характер течения:
- острый – до двух месяцев;
- затяжной – до полугода;
- хронический – длительный период, отмечены рецидивы, фазы рецессии и обострения.
Степени болезни Шенлейн-Геноха:
- лёгкая. Общее состояние пациента не вызывает опасений, высыпания редкие, необильные, наблюдаются слабые суставные боли;
- среднетяжёлая. Состояние ухудшается, кожа покрывается обильными высыпаниями, периодически возникают боли в животе, суставы ломит, выкручивает, как при артрите;
- тяжёлое течение болезни. Общая слабость, недомогание, ангионевротические отёки, сыпь покрывает большие участки кожи, появляются язвы. Возникают желудочно-кишечные кровотечения, поражение почек, может развиться почечная недостаточность.
Причины
Воспаление сосудов ног может быть первичным и вторичным. В первом случае оно является самостоятельным заболеванием. Достоверно причины не известны. Немаловажная роль отведена наследственности.
Причины вторичного васкулита:
- заболевания соединительной ткани, например, ревматоидный артрит, системная красная волчанка;
- инфекционные болезни, в частности, вызванные вирусом гепатита или стафилококком;
- опухолевые образования;
- ослабление защитных сил организма;
- переохлаждение конечностей;
- травмы;
- солнечные ожоги или термические поражения кожи;
- тяжелые хронические заболевания;
- аллергия на некоторые медикаменты (наиболее часто васкулит вызван приемом анальгетиков, антибиотиков и препаратов, содержащих йод);
- регулярные стрессовые ситуации.
Причиной воспаления стенок сосудов конечностей может стать проведенная вакцинация или диагностика с использование контрастного вещества.
Причины васкулита
Воспалительный процесс может быть обусловлен наличием в организме хронической инфекции, сильной интоксикацией, в том числе отравляющими ядами, приемом некоторых лекарств, перегревом или, наоборот, переохлаждением, травмой, ожогом. Иногда заболевание носит аутоиммунный характер (когда по неизвестной причине иммунитет начинает атаковать клетки собственного организма).
Васкулит кожи возникает, как правило, при длительном ее взаимодействии с отравляющими веществами. Проникающий в слои эпидермиса яд оказывает отрицательное воздействие на мелкие кровеносные сосуды, провоцируя воспаление их стенок и появление характерных для данного процесса признаков.
Причиной васкулита у ребенка может стать вакцинация. Организм маленьких детей часто подобным образом реагирует на введенную в него сыворотку. С подобной проблемой также сталкиваются больные онкологическими заболеваниями, проходящие курс химиотерапии внутривенно. Препараты в данном случае буквально сжигают стенки сосудов, заболевание проходит при уменьшении количества вводимого в сутки лекарства либо спустя некоторое время после его отмены.
В некоторых случаях васкулит рассматривается как совершенно отдельное заболевание, не связанное с наличием в организме иных патологий. Причины первичного васкулита до сих пор не установлены.
ВАМ БУДЕТ ИНТЕРЕСНО
ВИЧ инфекция
Виды и симптомы
Воспаление сосудов на ногах бывает таких видов:
- Геморрагический ангиит. Для этой разновидности характерно поражение капилляров и сосудов, которые располагаются во внутренних органах, воспаление кожи ног и суставов. Наиболее часто причиной появления данного вида заболевания является поражение капилляров на ногах.
- Аллергический. Возникает на фоне аллергической реакции.
- Криоглобулинемический. Для этого вида характерно поражение мелких сосудов на ногах.
- Системный. Поражаются как крупные, так и мелкие сосуды. Чаще причиной становится аллергия или инфекция.
- Кожный лейкоцитокластический. Поражаются капилляры и артериолы.
- Узловатая эритема. Поражаются сосуды подкожной клетчатки.
- Гранулематоз Вегенера. Чаще воспаляются сосуды органов дыхательной системы, в 30% — кожи. Воспалительный процесс сопровождается образованием гранул и участков некроза.
Глубокий васкулит сосудов нижних конечностей (узловатая эритема) лечится тяжелее, нежели поверхностный.
Симптомы ангиита отличаются в зависимости от вида, характера поражения и места локализации воспалительного процесса. Например, геморрагический васкулит проявляется пятнами на ногах.
Начальная симптоматика может напоминать любое другое заболевание. Пациент ощущает слабость, повышается температура тела, беспокоит боль в суставах.
При воспалении сосудов нижних конечностей одним из основных симптомов являются кожные высыпания. Сыпь очень напоминает волчанку, затем появляются подкожные кровоизлияния и геморрагические пятна, образуются язвы. Пациента беспокоит зуд и жжение.
При наличии тяжелых хронических заболеваний, например, сахарного диабета, симптоматика более выраженная.
В отличие от геморрагической формы ангиита, при узловатой отсутствует пигментация. Сначала появляются ярко-красные узелки, чаще они локализуются снизу голени. Пациент ощущает боль. Со временем узелки исчезают, а кожа восстанавливается.
Причины и факторы риска дерматита
Поскольку дерматит включает достаточно большую группу заболеваний, причины, очевидно, будут сильно различаться, в зависимости от конкретного типа.
В случаях, когда не удается идентифицировать точные причины, предполагается, что дерматит вызывает сочетание факторов:
- Генетические причины. Несколько исследований связали возникновение дерматита с мутацией соответствующего набора генов. Среди них наибольшее значение, по всей видимости, имеет мутации генов, которые кодируют белок филаггрин, который связывает кератин со структурой эпителиальных клеток. Эпидемиологические исследования выявили, что пациенты, страдающие от целиакии, с вероятностью в три раза выше, сталкиваются с дерматитом.
- Причины окружающей среды. Как в случае астмы и других аллергических состояний, типа ринита, была выдвинута гипотеза, что в основе дерматита лежит чрезмерная гигиена, которая лишает иммунную систему необходимого воздействия внешних факторов, через которые происходит её «обучение» классификации и распознавания чужеродных тел. В отсутствие этих условий, очевидно, увеличивает вероятность того, что иммунная система совершит ошибку.
Факторы риска дерматита
Некоторые условия увеличивают вероятность развития определенных видов дерматита.
Приводим наиболее распространенные из них:
- Возраст. Дерматиты, как правило, может появиться в любом возрасте, но для некоторых из них риск выше. Типичный пример – атопический дерматит, от которого в 90% случаев страдают дети младше 5 лет.
- Работа в агрессивной среде. Работа в контакте с металлами, химическими веществами и некоторыми продуктами очистки увеличивает риск контактного дерматита.
- Наличие аллергии. Люди, которые страдают от астмы, ринита или имеют близких родственников, страдающих от аллергии, имеют больший риск развития некоторых типов дерматита.
Лечение
Лечение васкулита нижних конечностей продолжительное. Оно включает:
- прием медикаментов;
- соблюдение диеты;
- массаж и ЛФК;
- применение средств народной медицины.
Эффективность лечения зависит от того, насколько пациент соблюдает рекомендации врача. От этой сосудистой патологии невозможно избавиться, если не устранить действие провоцирующего фактора, поэтому на результат терапии влияет качество диагностики.
Медикаменты
Воспалительные процессы сосудов нижних конечностей лечатся комплексно:
- НПВС – Индометацин, Диклофенак;
- антигистаминные препараты – Кларитин, Эриус, Супрастин;
- глюкокортикостероиды – Преднизолон;
- препараты для укрепления сосудов – Венорутин, Аскорутин;
- средства, улучшающие кровоток – Продектин;
- витамины – аскорбиновая кислота, препараты кальция.
При инфекционных процессах назначаются антибактериальные средства. Для быстрого заживления кожного покрова и устранения симптомов местного воспаления подойдут мази и гели, например, Троксевазин, Ируксол, Солкосерил.
ЛФК
Когда воспалились сосуды на ногах, нарушается кровообращение. Для улучшения кровотока и уменьшения проявлений васкулита нужно делать лечебную гимнастику.
Эффективны такие упражнения:
- «велосипед»;
- «ножницы»;
- «березка»;
- «подъем на носочки».
ЛФК способствует лучшему кровообращению, поэтому исчезает зуд и жжение.
От болей ног поможет избавиться лечебный массаж.
Народные средства
Народная терапия предполагает использование таких средств:
- настой цветов бузины, плодов софоры японской, листьев крапивы и тысячелистника;
- отвар цветов календулы, бузины, мяты, хвоща, тысячелистника и почек тополя.
Если воспаляются сосуды кожи ног можно делать компрессы из смолы сосны. Для этого понадобится 100 г сосновой смолы, 25 г пчелиного воска и 20 г растительного масла. Все ингредиенты подогреть на водяной бане и перемешать до однородной консистенции. Готовую смесь нужно прикладывать к пораженным участкам.
Диета
Важную роль в лечении заболевания играет диета. Из рациона нужно исключить всевозможные аллергены. Это цитрусовые, шоколад, красные ягоды, продукты с красителями и консервантами в составе. Следует отказаться от соленой, острой и жареной пищи.
Полезно употреблять еду, богатую витамином C. Рекомендуется есть свежие фрукты и овощи, а также принимать витаминные комплексы.
Профилактика
Профилактические мероприятия:
- отказаться от курения и алкоголя;
- избегать переохлаждений и перегревов;
- соблюдать режим труда и отдыха;
- избегать стрессов;
- отказаться от чрезмерных нагрузок, но умеренные физические упражнения полезны;
- повышать иммунитет.
Лечится васкулит долго и непросто, поэтому лучше соблюдать профилактические меры. Данное заболевание нужно диагностировать и лечить вовремя. Васкулит сосудов ног без лечения приводит к тяжелым осложнениям, среди которых обильные внутренние кровотечения.
Автор: Оксана Белокур, врач, специально для xVarikoz.ru
Источник: xvarikoz.ru
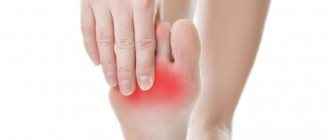
Проявление телеангиоэктазий — результат на лице и не только
Телеангиоэктазии имеют в среднем диаметр от 0,1 до 0,3 мм и могут быть красного, синего или фиолетового цвета в зависимости от того, какая кровь течет по ним — венозная или артериальная. Тонкие красные сосудистые звездочки, не возвышающиеся над поверхностью кожи, обычно развиваются из артериол и капилляров. Более толстые синие сосуды, которые могут немного выступать над кожей, обычно образуются из венул и несут в себе венозную кровь.
По форме сосуды могут быть:
- линейными — то есть представлять собой практически одну линию или несколько линий, идущих параллельно;
- паукообразными — с четко выраженным центром и расходящимися от него лучами;
- древовидными — с ветвящейся, внешне напоминающей дерево структурой.
На лице чаще всего появляются красные капиллярные линейные сосудистые звездочки. Это заболевание называют куперозом. На ногах обычно можно встретить красные и синие линейные и древовидные телеангиэктазии.
Чаще всего сосудистые звездочки появляются на обеих ногах, но обычно с одной стороны их значительно больше, чем с другой. Самое частое их расположение — это область под коленкой. Далее — средняя треть наружной поверхности бедра, передняя и наружная поверхность голени, нижняя треть внутренней поверхности бедра, лодыжки и стопа.
Сама по себе капиллярная сетка на ногах не вызывает дискомфорта, она не болит и не мешает жизни. Но, как мы уже сказали, чаще всего появление «звездочек» и «сеточки» говорит о проблемах с сосудами. По международной классификации CEAP телеангиэктазии являются первой стадией хронических заболеваний вен нижних конечностей [2] . А значит, если такие симптомы, как тяжесть в ногах, усталость или отеки, еще не появились, то есть большая вероятность приобрести их в будущем при условии отсутствия своевременного лечения.
Диагностика
Чтобы установить причину появления сосудистых звездочек и подобрать курс лечения, нужно обратиться к врачу-флебологу. Он проводит осмотр, выявляет количество и распространенность сосудистых звездочек, факторы риска развития варикозной болезни. Обязательно проводит ультразвуковое дуплексное сканирование — это исследование, которое позволяет увидеть направление и скорость кровотока в поверхностных и глубоких сосудах. Только после этого врач может дать свое заключение и говорить о прогнозе.
Кроме этого, флеболог может дать направление на исследование состояния печени, сердца, женской половой и гормональной системы. Так как эти факторы тоже могут стать причиной нарушения кровоснабжения и появления расширенных сосудов на ногах.
Лечение сосудистых звездочек
Терапия телеангиэктазий должна быть направлена не только на чисто косметическое устранение этого симптома, а обязательно на причину проявления сосудистой сетки, чтобы предотвратить появление новых образований в будущем.
Если врач предлагает вам провести удаление звездочек и не назначает никакого другого лечения, то через некоторое время сосудистая сетка проявится снова. Такой специалист, скорее всего, надеется, что вы вернетесь к нему на повторный курс лечения. Вот только заболевание все это время может прогрессировать.
Основой лечения должно быть устранение провоцирующих факторов и самой причины появления сосудистой капиллярной сеточки. В терапии могут использоваться наружные средства (мази, гели) для стимуляции кровообращения в месте нанесения. В эту же группу можно отнести и компрессионный трикотаж. Но это лишь вспомогательные методы, которые приносят результат только в комплексе с медикаментозным лечением.
Так как сосудистые звездочки на ногах — это один из первых внешних признаков варикозной болезни, то и относиться к их лечению следует серьезно. Обязательно нужно принимать препараты с ангиопротекторным, венотонизирующим действием. Для профилактики тромбоза желательно также использовать антиагреганты. Также в некоторых случаях требуется дополнительный прием лекарств, которые подавляют воспаление и болевой синдром.
Конечно, сложно принимать каждый день такое количество таблеток, поэтому фармацевтические компании стремятся разработать лекарства, в которых будут сочетаться сразу все перечисленные действия. На данный момент таким препаратом является новый отечественный препарат «Ангионорм». Он сочетает антиагрегантную, антитромбоцитарную активность, ангиопротекторные и противовоспалительные свойства, венотонизирующее и улучшающее микроциркуляцию действие. То есть все необходимые для лечения варикоза свойства «в одной таблетке». Это удобно и выгодно.
Что касается устранения непосредственно самого косметического дефекта сосудистой сетки, то для этого используется ряд современных безоперационных процедур: например, склерозирование (когда в сосуд вводится специальный раствор, вызывающий слипание стенок сосудов и их последующее рассасывание), лазерная коагуляция, озонотерапия и другие. Конкретный метод должен подобрать флеболог — в зависимости от распространенности телеангиэктазий, толщины сосуда и других факторов. Однако напомним, что только комплексный подход — с обязательным подключением медикаментозного лечения — поможет не просто удалить имеющиеся звездочки, но также предотвратить их последующее появление, улучшить состояние сосудов в целом и снизить или вовсе устранить симптомы венозной недостаточности и начинающейся варикозной болезни.
Появление сосудистых звездочек даже при отсутствии других симптомов — это первый звоночек, при котором обязательно нужно обратиться к врачу. Своевременное и правильное лечение поможет не только избавиться от косметического дефекта, но и предотвратить или замедлить развитие серьезного заболевания. Отнеситесь к своему здоровью внимательно и не упустите момент.
Источник: www.kp.ru
Васкулиты (патология сосудов кожи)
Многие заболевания стенки сосудов кожи и внутренних органов давно известны и детально описаны. Однако в последние 2-3 десятилетия появилась тенденция объединить эти дерматозы в отдельную нозологическую группу, назвав их «васкулитами» — сосудистыми заболеваниями кожи. В клиническом отношении группу васкулитов непрерывно расширяют, описывают новые синдромы и делают попытки создания общеприемлемой классификации. Сложность вопроса заключается в чрезвычайном разнообразии и пестроте клинической симптоматологии васкулитов, в отсутствии в большинстве случаев достоверных данных об их этиологии, в существенных различиях патогенеза ряда заболеваний, включаемых в общую группу васкулитов.
Васкулярные дерматозы являются результатом первичного поражения дермогиподермальной (артериальной, венозной, капиллярной), сосудистой системы. Они могут развиваться под влиянием аллергических (гииерергических) механизмов, наследственной отягощенности, гормональных влияний, инфекционных болезней, токсических и фармакологических факторов, статической нагрузки, радиационных и температурных воздействий. Особое значение в развитии васкулитов кожи придают иммунопатологическим механизмам. Сдвиги в иммунологическом статусе наиболее резко выражены у больных с острыми, диссеминированными и некротическими формами васкулитов кожи.
В диагностике васкулитов наряду с клиническим симптомокомилексом ведущее значение имеет результат патогистологических исследований. В основе патогистологических проявлений лежат поражения сосудистой стенки гистологического и субмикроскопического (микроциркуляторного) характера, изменения находящихся в коже и подкожной клетчатке.
Аллергические васкулиты кожи
Участие кровеносных сосудов в формировании воспалительных заболеваний кожи является существенным компонентом патоморфоза многих дерматозов. Однако сосудистые реакции при таких заболеваниях, как экзема, псориаз, атонический дерматит и многие другие, не являются ведущими, основными. В связи с этим выделилась группа дерматозов, при которых воспалительное поражение сосудов возникает первично, преобладает в патологической воспалительной реакции и нуждается в специфическом патогенетическом лечении. В соответствии с существующей в настоящее время классификацией (Шапошников O.K. и др., 1989) аллергические васкулиты кожи подразделяются на 2 группы — поверхностные и глубокие. К поверхностным аллергическим васкулитам кожи относятся дерматозы, сопровождающиеся поражением капилляров, артериол и венул дермы. В группу глубоких аллергических васкулитов кожи причисляют дерматозы, при которых поражаются сосуды среднего и крупного калибра, расположенные на границе дермы и гиподермы, а также в гиподерме.
Этиология и патогенез.
Васкулярные дерматозы — заболевания полиэтиологические. Ранее ведущим патогенетическим фактором считался аллергический компонент, однако в настоящее время выделяются инфекционный и аутоиммунный механизмы. По данным O.K. Шапошникова, в формировании васкулитов кожи основная роль принадлежит инфекционному воздействию, причем ведущая роль принадлежит стрептококкам и стафилококкам. Имеют значение вирусная флора, микобактерии туберкулеза, некоторые виды патогенных грибов. Подтверждают участие стрепто- и стафилококков в формировании васкулитов следующие данные: выделение этих микроорганизмов из очагов поражения или очагов хронической инфекции, обнаружение в крови высоких титров антистрептолизина-0 и анти-а-токсина стафилококка, наличие антител к стрептостафилококкам, выявление в повышенной концентрации антистафилококковых гемагглютининов, а также воспроизведение острого васкулита у экспериментальных животных (обезьян, кроликов) при введении им иммунного комплекса — стрептоантиген с антистрептококковыми антителами. Патологическая аутоиммунная реакция, отмечающаяся у больных аллергическими васкулитами кожи, обеспечивается недостаточностью функциональной активности гуморальных и клеточных факторов Т-системы иммунитета, наличием повышенной концентрации циркулирующих иммунных комплексов в крови и их отложением в эндотелии сосудов. Установлена корреляция между концентрацией иммунных комплексов, реакцией антиген-антитело и тяжестью течения васкулита. Большинство авторов, исследующих патогенез васкулитов кожи, подчеркивают комплексное действие многих факторов: инфекции, иммунной недостаточности, изменений коагуляционных свойств крови, гиповитаминозов, экзогенных провоцирующих влияний (радиация, лекарственная непереносимость, травмы, интоксикация, температурные перепады), а также и эндогенных нарушений (нейровисцеральные расстройства, гормональная и сердечно-сосудистая патология).
Клиническая картина.
Клиническая симптоматика варьирует в зависимости от калибра и типа пораженных сосудов, выраженности воспалительных патологических симптомов и участия в патоморфозе нарушений гомеостаза, нейроэндокрйнной и висцеральной патологии.
К поверхностным аллергическим васкулитам кожи относятся гемосидерозы (геморрагически-пигментные дерматозы), геморрагический васкулит (болезнь Шенлейна-Геноха), аллергический артериолит Рутера, узелковый некротический васкулит (дерматит Вертера-Дюмлинга), геморрагический лейкокластический микробид (микробид Мишера-Шторка) и острый оспенновидный лихеноидный парапсориаз (Габермана-Муха тип парапсориаза).
К группе глубоких аллергических васкулитов кожи относятся различные клинические разновидности узловатой эритемы, проявляющейся в виде острой и хронической форм.
Поверхностные аллергические васкулиты
Гемосидерозы (геморрагически-пигментные дерматозы). Заболевания этой группы представляют собой различные нозологические пурпурно-пигментные поражения, формирующиеся в результате воспалительных изменений эндотелия капилляров и прекапилляров с отложением железосодержащего пигмента — гемосидерина и повышения в сосудах гидростатического давления. К ним причисляется ряд клинических разновидностей: кольцевидная, телеангиэктатическая пурпура (болезнь Майокки), болезнь Шамберга, пурпурозный лихеноидный пигментный дерматит (синдром Гужеро-Блюма), экзематоидная пурпура (Дукаса-Капетана-киса), зудящая пурпура (Левенталя), дугообразная телеангиэктатическая пурпура (Турена), пурпурозный пигментный ангиодермит (дерматит охряный, синдром Фавра-Шэ), белая атрофия кожи (Милиана), сетчатый старческий гемосидероз и ортостатическая пурпура. Перечисленные клинические разновидности гемосидерозов кожи часто сочетаются у одного и того же больного и нередко являются различными стадиями единого патологического процесса, в основе которого лежит не только воспаление эндотелия прекапилляров и капилляров, но и нарушение их проницаемости, увеличение ломкости с пропотеванием форменных элементов и белковых компонентов плазмы.
Кольцевидная телеангиэктатическая пурпура (болезнь Майокки) и дугообразная телеангиэктатическая пурпура (Турена)
— однотипные заболевания, так как проявляются сходными пурпурозными пятнами овально-округлой или дугообразной формы, образующимися в результате расширения капилляров, телеангиэктазий и отдельных точечных геморрагий. Процесс протекает стадийно от начальной телеангиэктатической фазы с геморрагически-пигментными эффлоресценциями до конечной стадии атрофии. Атрофия чаще очаговая, в области фолликулов. Субъективные ощущения отсутствуют. Иногда наблюдаются отдельные, пурпурозные пятна на слизистых оболочках ротовой полости.
Прогрессивный пигментный дерматоз Шамберга
(dermatosis pigmentosa progressiva Schamberg).
Заболевание встречается почти исключительно у мужчин. Появляются высыпания точечных рассеянных пятен красно-коричневого цвета, обычно сравниваемых по виду с зернами кайенского перца. В результате слияния пятен и отложения гемосидерина образуются округлые, пигментированные, пронизанные телеангиэктазиями бляшки. При диаскопии пятна не исчезают, а лишь слегка бледнеют, в поздних стадиях процесса в очагах развиваются атрофия, истончение и депигментация кожи. Высыпания вначале появляются на голенях, а затем распространяются на стопы, бедра. Изредка в процесс вовлекается кожа туловища и верхних конечностей. Заболевание имеет хроническое течение. Через несколько месяцев от начала заболевания высыпания начинают разрешаться, хотя весь процесс может длиться много лет. Этиология неясна. Обращают внимание на нарушение холестеринового обмена у этих больных.
Элементы поражения являются следствием ломкости и эндотелиальной пролиферации капилляров. В последней стадии процесса возникают отложения гемосидерина, небольшая эпидермальная атрофия.
Пурпурозный лихеноидный пигментный дерматит (синдром Гужеро-Блюма)
протекает хронически. Высыпания представлены геморрагически-пигментными пятнами желтовато-коричневого цвета. На их фоне в центре располагаются возвышающиеся округлые или полигональные папулезные элементы размером с просяное зерно интенсивно-пурпурной окраски. При слиянии лихеноидных эффлоресценций образуются бляшки различных размеров округлой или неправильной формы с шелушением на поверхности. Отмечается нерезко выраженный зуд. Общее состояние больных не нарушается.
Наиболее часто процесс локализуется на нижних конечностях, а затем сыпь распространяется на туловище, верхние конечности и лицо. У детей дерматит Гужеро-Блюма первоначально формируется на лице и верхних конечностях, сопровождаясь жжением, зудом или парестезиями. Высыпания у детей проявляются эритематознолихеноидными эффлоресценциями или бляшками, с диффузно-прогрессирующим распространением сыпи. Течение дерматоза хроническое, рецидивирующее. Диагноз основывается на характерных лихеноидных элементах, сочетающихся с эритематозно-сквамозными пятнами, что позволяет дифференцировать данное заболевание от красного плоского лишая, при котором сыпь мономорфна. От экземы и атопического дерматита дерматит Гужеро-Блюма отличается наличием пурпурных пятен, телеангиэктазий, положительным симптомом Кончаловского-Румпеля-Лееде.
Экзематоидная пурпура (Дукаса-Капетанакиса)
характеризуется возникновением эритематозно-сквамозных пятен различной величины, желтовато-коричневой окраски, с незначительным отрубевидным шелушением и наличием геморрагии. Отдельные элементы иногда экзематизируются, особенно при локализации на голенях. Высыпания возникают симметрично, вначале на голенях, затем бедрах, ягодицах, туловище, иногда сопровождаются зудом. Заболевание встречается как у мужчин, так и у женщин в любом возрасте, чаще от 40 до 50 лет.
Классификация
Недуг подразделяется на множество подвидов, различающихся причинами развития, локализацией, спецификой, видом пораженных сосудов. Выделяют две основные формы:
- васкулит первичный (или лейкоцитокластический), являющийся самостоятельной болезнью, и не сопровождающийся другими патологиями;
- вторичный (или ревматоидный), развивающийся на фоне других заболеваний — ревматоидного артрита, дерматомиозита, красной системной волчанки.
Также васкулит нижних конечностей подразделяется на заболевания крупных, средних или мелких сосудов.
По степени тяжести патология бывает:
- легкая – сыпь необильная, общее состояние человека без изменений;
- средняя – сыпь отчетливо выражена, болевые ощущения в суставах, в анализе мочи выявляют эритроциты, больной ощущает слабость, снижение аппетита;
- тяжелая – высыпания практически по всей поверхности тела, заметные изменения в суставах, развивается почечная недостаточность, нередки легочные и кишечные кровотечения, состояние человека классифицируется как тяжелое.
По локализации васкулит подразделяется на сегментарный (поражение отдельных участков) и системный, когда определенное местоположение отсутствует. Второй вариант является наиболее сложным в лечении, так как воспаление сосудов происходит в разных частях тела, что осложняет возможность адекватной терапии.
В медицинской практике заболевание классифицируют и по методу Иванова, рекомендованному к применению:
- дермальный – поражение сосудов верхнего слоя кожи, подразделяющееся в зависимости от клинической картины на несколько подвидов (геморрагический, уртикарный, язвенно-некротический и др.);
- дермогиподермальный – заболевание сосудов, находящихся между верхними и глубокими кожными слоями, проявляющееся узелковой формой, нередко с изъязвлениями;
- гиподермальный – поражение сосудов в глубоких слоях кожи, часто проявляющееся узловато-язвенным течением.
Каждый тип и подвид заболевания имеет отдельную клиническую картину.
Симптомы и проявления
На начальной стадии васкулита отсутствуют ярко выраженные симптомы, и случается, что заболевание распознают не сразу. Несмотря на то что проявления его разнообразны, имеются общие признаки:
- воспалительное изменение кожных покровов;
- появление отеков, сыпи, кровоизлияний, некрозов;
- поражение проявляется симметрично на обеих ногах;
- высыпания возникают в виде красных точек, узелков, эрозии, язвочек;
- первоначальное проявление случается преимущественно на голенях.
Для васкулита характерно наличие пурпуры. Это возвышающийся над поверхностью кожи покрасневший участок, который отчетливо прощупывается пальцами.
Кроме того, человек ощущает суставную и мышечную боль, общую слабость, зуд и жжение на пораженных участках кожи, у него происходит повышение температуры свыше 38 градусов.
При поражении сосудов разного размера симптоматика заболевания несколько отличается:
- Мелкие сосуды. Небольшие красные пятна на ногах, пузырьки, поверхностные язвочки, пораженные участки отечные, уплотненные. Человек жалуется на желудочные колики, воспаление глаз, возможно кровоизлияние в легкие.
- Средние сосуды. Подкожные узлы, пораженные места приобретают синюшный оттенок, на пальцах возникают глубокие язвы, гангрена, неврит, истончаются стенки сосудов. У пациента повышается артериальное давление, возникает риск инфаркта.
- Крупные сосуды . Появление синяков, расширение аорты, отсутствие пульса.
Причины заболевания
До сегодняшнего дня причины, вызывающие развитие патологии, до конца не изучены. Основным провоцирующим фактором принято считать сбой в иммунной системе организма. Толчком способно стать перенесенное инфекционное заболевание, особенно вирусное.
Прогрессируя, воспаление все больше поражает сосуды, ухудшая кровоснабжение органа, что приводит к кровоизлиянию, некрозу, так как при отсутствии полноценного питания клетки погибают.
Спровоцировать поражение сосудов нижних конечностей способны следующие факторы:
- частые простудные заболевания без соответствующего лечения;
- наследственная предрасположенность;
- воспаления щитовидной железы;
- болезни, перешедшие в хроническую стадию;
- недолеченные либо запущенные артриты;
- склонность к аллергии.
Негативное воздействие оказывает постоянный стресс, переохлаждение, травмы, бесконтрольный прием некоторых лекарственных препаратов.
Иногда на коже вместе с сыпью появляются синяки.
Специалисты считают, что причиной их возникновения являются аутоиммунные нарушения, тогда как в остальных случаях васкулит провоцируют наследственные заболевания и недуги, вызванные сбоем в деятельности внутренних органов.
Причины болезни
Первопричина данной патологии — аллергическое поражение организма. Запуск такой реакции провоцируется целым рядом неблагоприятных факторов. Зачастую речь идет о продуктах питания, химических элементах либо лекарственных препаратов. Важное требование — триггер должен спровоцировать в организме нетипичную реакцию. Аллергены сами по себе могут быть различными, поэтому выделяют различные и формы и симптомы болезни.
Такое поражение зачастую встречается у малышей. У них эта патология протекает в разы тяжелее. Достаточно часто капилляротоксикоз может развиваться на фоне осложненной ангины, после медицинских вмешательств. В целом капилляротоксикоз у детей чаще всего — результат непосредственного влияния аллергена на слабый, незащищенный организм. У взрослых лиц несколько иной принцип развития заболевания. Капилляротоксикоз у взрослых провоцирует скрытая инфекция. При геморрагическом васкулите поражение может распространиться на любые органы. То есть, болезнь довольно часто развивается в почечных, сердечных структурах.
В целом можно выделить такие этиологические факторы, которые провоцируют капилляротоксикоз:
- острые бактериальные инфекции;
- длительно текущие инфекционные заболевания с частыми рецидивами;
- вирусные заболевания;
- радиоактивное или лучевое облучение;
- сахарный диабет;
- системные заболевания;
- аллергическая реакция на лекарства или прививки;
- частое и длительное переохлаждение.
Не исключается и такая причина, как наследственная предрасположенность к заболеванию.
Какой врач лечит, как выявляется недуг
При обнаружении первых признаков, указывающих на эту болезнь, человека интересует, какой врач лечит от нее.
При обнаружении высыпаний на коже ног и появлении каких-либо иных симптомов васкулита следует обратиться к терапевту. Для постановки правильного диагноза он направит на консультацию к узким специалистам – дерматологу, ревматологу, неврологу, аллергологу, гематологу и другим.
Лечащий врач назначает дополнительное обследование:
- клинический и биохимический анализ крови, мочи;
- ЭКГ, рентген, УЗИ;
- биопсию;
- иммунологический анализ.
Чаще всего, если заболевание обнаружено впервые, окончательный диагноз ставится ревматологом, который при необходимости направляет пациента к узкопрофильному специалисту. Тот, опираясь на имеющееся заключение, назначает лечение, направленное на устранение причины, вызвавшей васкулит.
После окончания терапии пациент должен в течение двух лет наблюдаться у соответствующих докторов во избежание рецидивов.
Лечение
Для избавления от васкулита требуется медикаментозное лечение. В каждом случае терапия подбирается индивидуально после установления точной формы заболевания.
Традиционные методы
Классическое лечение заключается в приеме таких лекарств, как:
- негормональные противовоспалительные средства («Напроксен», «Индометацин»), снимающие воспаление, болевые ощущения, но они противопоказаны при язве желудка, заболеваниях почек и печени, в период беременности;
- глюкокортикостероидные препараты, например «Преднизолон», для подавления иммунной системы, ставшей агрессивной для собственного организма;
- цитостатические вещества («Циклофосфан»), замедляющих деление клеток;
- антигистамины («Супрастин»), если диагностировали узловато-эритематозную форму заболевания;
- средства, содержащие витамин С и кальций, способствующие поддержанию тонуса сосудов и препятствующие их ломкости.
Полезными будут физиотерапевтические процедуры – облучение ультрафиолетом крови, плазмаферез, оксигенотерапию.
Народная терапия
Положительный эффект при лечении васкулита дают и народные средства. Для того чтобы избежать негативных последствий, перед их применением следует проконсультироваться с доктором.
Для терапии используют:
- отвары фиалки, сбора из листьев крапивы, спорыша, цветков бузины, тысячелистника, ягод японской софоры;
- самодельные мази из смеси березовых почек и нутряного жира, из сосновой смолы, которыми можно мазать больные места;
- настой бузины, спиртовая лимонная настойка.
Полезно лечение отварами растений, содержащих витамины. Применяются листья черной смородины, зверобой, плоды шиповника.
Для улучшения кровоснабжения ног показаны такие упражнения, как «велосипед», «ножницы», «березка», подъем на кончики пальцев.
Лечение васкулита
Терапия в данном случае преследует несколько целей:
- предотвращение развития болезни и возникновения осложнений;
- устранение угрозы летального исхода (в особо тяжелых случаях);
- избавление больного от неприятных симптомов;
- предотвращение возникновения патологии в будущем.
Уменьшению воспалительного процесса способствует применение глюкокортикоидов- препаратов на основе вырабатываемых поджелудочной железой гормонов (Преднизолон), цитостатиков – лекарственных средств, способствующих замедлению процессов деления клеток (Циклофосфан). Лечение васкулита длительно, проводится в стационарных условиях. При легкой форме заболевания могут быть назначены нестероидные средства. Например, Индометацин. Негормональные препараты лучше переносятся больными, их прием не сопровождается побочными действиями.
В качестве дополнения при васкулите используются лекарства, способствующие расширению сосудов и восстановлению эластичности сосудистой стенки, предотвращающие возникновение тромбоза.
Васкулит может стать причиной летального исхода. При отсутствии лечения смерть наступает более чем в половине всех случаев заболевания. Пятилетняя выживаемость пациентов при своевременно оказанной медицинской помощи составляет от 60 до 90 %.
ВАМ БУДЕТ ИНТЕРЕСНО
Геморрагический инсульт