Высокий холестерин не является прямой причиной атеросклероза. Причина в механизмах гипоксии, провоспаления, которые изнашивают и повреждают стенки сосудов, где холестерин «латает» повреждения.
Просто так холестерин никогда не осядет на стенках сосудов. Для этого нужны особые причины, которыми и являются высокие уровни гомоцистеина (гомолог цистеина). Долгое время считали, что завышенные показатели гомоцистеина связаны с употреблением завышенного количества животного происхождения белков. Однако теоретические приоритеты поменялись. Основной виновник его повышения оказался исходит не из питания, а из-за гиподинамической гипоксии. Причиной этого является гипоксия (кислородное голодание связанное с оксидативным стрессом). Причины этого исходят из внутренних программ клеток, подстроенных под онтогенез, что проявляется как в возрастной митохондриальной недостаточности (с возрастом клетки стареют), так и с внешними, экзогенными факторами, например связанные с гиподинамией и другими внешними факторами (вирусы, сахар, токсины).
Уменьшение гомоцистеина можно достичь разными путями. Среди них уменьшение употребления мёртвой вареной пищи, увеличивая прием живой пищи, особенно из проростков различных семян. Именно они «пробуждают» митохондриальную энергетику и ведут к выходу из состояния окислительного стресса. Чем дольше длится кислородное голодание клеток (окислительный стресс), тем больше запускаются механизмы провоспаления и увеличивается число поврежденных сосудов. Холестерин здесь просто вторично латает повреждения, итогом чего является исход в атеросклероз. Бороться надо не с холестерином и не с гомоцистеином (действие их вторично), а с клеточной гипоксией (оксидативным стрессом), митохондриальной недостаточностью и последующим провоспалением – незатухающим пожаром, который активно надо как-то гасить. Холестерин здесь как пеновый огнетушитель. Причем провоспаление может переходить или запустить гипоксию, а последняя сама по себе открыть дорогу провоспалению. Они взаимозаменяемы, взаимно предрасполагают.
Окислительный стресс всегда сопряжен с закислением организма, то есть, когда рН жидких сред организма ниже нормы, например меньше 7.
Помогут здесь и регулярный приём «Живой Воды», борьба с гиподинамией, то есть обеспечение достаточной физической нагрузки, что снимает застой крови, а также преодоление скрытого стресса.
Уридин – нуклеотид, предотвращающий гипоксию, а значит и провоспаление на клеточном уровне
Там, где гипоксия, там процветает вдогонку и провоспаление. Появились данные, что атеросклероз крупных артерий связан с ухудшением питания и кислородообеспечения через мелкие капилляры, которые питают их. Поэтому в первую очередь лечить надо не крупные сосуды, а именно капилляры, то есть мелкие. Именно для этих целей подходит Уридин. Ключевую роль в защите от гипоксии отводят митохондриальному АТФ-зависимому калиевому каналу (митоКАТФ), и в настоящее время во многих лабораториях мира идет поиск фармакологических активаторов этого канала. В качестве активаторов митоКАТФ-канала на многих моделях окислительного стресса в этой лаборатории давно изучают нуклеотид уридин. Влияние уридина при развитии тканевой гипоксии может играть важную, если не решающую, роль для оптимизации снабжения организма кислородом. Много уридина в икре, желтках яиц, сое, фасоли, пророщенных бобовых, арахисе, пекарские дрожжи, зеленые овощи и травы: брокколи, китайская капуста, шпинат, петрушка, то есть в продуктах, содержащих лецитин.
Для этих целей можно заказать:
Лецитин подсолнечный – от ]ВИТАУКТ[/anchor].
Физическая активность – лучшее лекарство для профилактики и лечения атеросклероза
Можно воспользоваться множеством трав и препаратов, хорошей диетой, но при этом не получить требуемый результат. Его можно достигнуть только при подключении физической активности. Оно по значимости стоит на первом месте. Только она может запустить полноценно все внутренние механизмы и программы по предотвращению последствий атеросклероза как гипертония, стенокардия, аритмия, инфаркт и инсульт.
Если специфика вышей работы или особенности вашей жизни связаны с гиподинамией немедленно задумайтесь как изменить свой образ жизни и поменяйте работу. Не уповайте на одни лекарства! Гиподинамия больше приносит вред чем физические перегрузки.
Как итог, следует ожидать снятие провоспаления и гипоксии, а затем к отслаиванию и элиминации холестериновых бляшек. Этому помогут и полиненасыщенные жирные кислоты, и Янтарная Кислота. Атеросклероз излечим.
Так что без опаски можете применять определенное количество желтков яиц и даже мяса (в пределах разумных потребностей). Не надо до безумия их бояться. Не там опасность, где считали ранее.
Народные методы лечения
В некоторых случаях пациенты применяют альтернативные нетрадиционные методы лечения. Они не отличаются высокой степенью эффективности, но помогают снизить выраженность симптоматики. К средствам народной медицины относят лечебные отвары на основе трав и плодов растений. Среди них выделяют напиток с содержанием болотной сушеницы, земляники, укропа, мать-и-мачехи и зверобоя.
На заметку! Больным атеросклерозом рекомендуется включить в рацион грецкий орех, чеснок, лимон, мед и сельдерей.
Артериосклероз — порождение провоспалительных процессов.
Артериосклероз часто идёт параллельно с атеросклерозом.
Следует понимать, что это совсем иной процесс хронического склерозирования сосудов. В отличие от атеросклероза, где преимущественно имеет место холестериновых отложений на внутренней поверхности сосудов, при склерозе происходит перерождение интимы, внутренней структуры ткани сосуда. Вместо специализированных слоев клеток преобладает соединительнотканные прослойки, то есть рубцовая, а не функциональная ткань. Это так называемый дегенеративный исход перерождения ткани. По сути, дегенеративные процессы при старении организма имеют место практически во всех его тканях. Это самостоятельный и независимый от атеросклероза процесс. Механизмы у них разные. В ряде случаев склероз может быть следствием и сугубо аутоиммунных процессов. То есть провоспаление и аутоиммунные процессы при ряде заболеваний часто имеют схожий склерозный конечный итог. Поэтому ряд исследователей ошибочно обозначают склероз сосудов как следствие аутоиммунного якобы неизбежного процесса. Нет, это разнопричинные процессы. Лечить склероз сосудов, как возрастной процесс, методами антиаутоиммунного воздействия неверно. Антигистаминовые средства здесь не помогут. Важнее тактика на сдерживание превалирования сенелититующих линий (клонов) клеток, запускающих механизмы провоспаления. Они-то и запускают механизмы на самоликвидацию стареющего организма. Эти сенелитирующие линии постепенно начинают доминировать над обычными линиями клеток. Баланс активности сенелитирующих клеток преобладает над балансом клеток ювенилизирующих организм. В основе склероза и дегенеративного исхода лежат провоспалительные процессы, которые сопровождают, а вернее сопряжены со старением. Ихние последствия могут быть схожи с аутоиммунными последствиями. Базовые механизмы их схожи. В обоих случаях происходит скрытый тлеющий процесс самовоспаления. Обычно всё это сопровождается атеросклерозом.
Ученые из Гарварда показали, что хронические неинфекционные воспалительные процессы в сосудах являются лидирующей причиной артериальной болезни. Мотивируют они это тем, что воспаление провоцирует избыток кислотного типа положительно заряженных радикалов. Последние в свою очередь появляются в избытке из-за недостатка отрицательно заряженных зарядов. Подробно о значимости отрицательных зарядов, то есть живых, а также о живой пище и приеме «живой» воды мы поговорим отдельно. В норме на внешних и внутренних стенках сосуда имеется четко сбалансированное соотношение положительных и отрицательных зарядов. Любой перекос этого баланса в сторону снижения отрицательных приводит к переизбытку положительных вредных радикалов. Здесь мы обсудим значимость антиоксидантов в подавлении вреда от радикалов. Важно задействовать не только силу антиоксидантов, но и минусовые заряды, которые имеют аналогичное действие и тоже гасят радикаловый пожар. Но при этом следует понимать, что, туша пожар, мы только его ограничиваем, но не гасим, так как его заново разжигают механизмы провоспаления.
Средства при церебральном атеросклерозе
Церебральный атеросклероз требует особого подхода, и для его лечения есть отдельные средства. Лечить атеросклероз сосудов головного мозга в домашних условиях можно только после консультации лечащего врача, так как при этом проявляются еще тревожные симптомы и состояние может быстро осложниться.
Для лечения атеросклероза используют сок сырого картофеля с медом
Специфическим рецептом является средство из картофельного сока (2 ст. л.) и мёда (1 ст. л.). Данные ингредиенты смешиваются и полученное количество разделяется на 3 части. Это суточная доза. Картофельный сок следует чередовать со свекольным. Ежедневно нужно готовить свежую порцию смеси. А также при церебральном атеросклерозе рекомендовано принимать настойку женьшеня, которая употребляется по 5 капель 3 раза в день.
Чабрец помогает при лечении атеросклероза сосудов головного мозга, так как он способен снимать их спазм. Для приготовления средства от атеросклероза сосудов потребуется столовая ложка измельченной сухой травы и 500 мл кипятка. Около 1 часа трава настаивается под крышкой. После этого нужно процедить настой и можно пить. Но намного эффективнее будет если в стакан настоянного чабреца добавить 5 капель сока золотого уса.
Курс лечения таким средством может продолжаться около 4 месяцев, но принимать отвар с соком можно не более 3 раз в неделю. Так как сок золотого уса содержит много активных компонентов. Такие компоненты помогают устранить патологию с мозговым проявлением.
Интерлейкиновая концепция провоспалительных процессов
Новейшие исследования показывают, что основное значение как для склероза сосудов, так и старения всего организма имеют не радикаловая природа или недостаток минусовых зарядов или антиоксидантов, а провоспалительная, то есть завязанная с гуморальными интерлейкиновыми механизмами. Дело в том, что со старением во всех наших клетках, во всех тканях неминуемо нарастает уровень провоспалительных веществ цитокиновой группы. Это особенно интерлейкины-12. Уровень их в крови и в тканях неминуемо катастрофически растет с каждым очередным прожитым десятилетием. Такой фактор зарождения провоспаления здесь может зарождаться не на верхних этажах регулировки организма, а из самого нижнего, первичного клеточного, обусловленного их программами и возможностями. Организм равномерно стареет во всех органах и тканях. Начинается этот процесс на уровне возобладания баланса стареющих линий клеток над стволовыми, ювенильными. Именно стареющие линии повсеместно наращивают выработку интерлейкинов. Этим запускается программа по включению механизмов на самоликвидацию стареющего организма с помощью болезней старости. Вернее, это программа по отключению механизмов противодействия, то есть болезням старости. Большинство клеток на уровне ткани становятся менее функциональными, не выполняют свои обязанности по противодействию прессингу. И именно это пролог, основа к склеротическим процессам. Какова природа, механизм этого наращивания провоспалительных процессов – это отдельный разговор. Но ясно одно, что если мы сможем остановить этот тотальный провоспалительный процесс на уровне всего организма и всех его клеток, то мы сможем отодвинуть как старение всего организма и клеток, так и склероз сосудов.
Отказ от курения — часть лечения
Негативное влияние оказывает даже выкуривание 1 сигареты в день
Курение считается одним из главных факторов, повышающих риск развития сосудистых патологий. Никотин, поступающий в организм с дымом, провоцирует выработку надпочечниками адреналина. Это способствует сужению сосудов и, как следствие, перепадам артериального давления. При длительном курении отмечается повышение вязкости крови. Эластичность сосудистых стенок со временем ухудшается. Они становятся более восприимчивыми к внешним факторам.
Специалисты утверждают, что негативное влияние оказывает даже выкуривание 1 сигареты в день. Токсические вещества успевают распространиться по организму через 30 секунд после затяжки. Каждое последующее вдыхание дыма снижает уровень кислорода в крови, что провоцирует появление симптомов асфиксии. Первый шаг в борьбе с атеросклерозом – полный отказ от курения. Только в этом случае атеросклероз можно вылечиться полностью.
Преодоление холестеринового избытка в виде липопротеина низкой плотности (ЛПНП) в крови.
Гарантировано могу утверждать, что у 95% людей после 40 лет вялая печень – причина высокого холестерина в виде ЛПНП. Для этого вам надо обратиться ко мне дополнительно за консультацией: «Восстановление вялой печени» — закажите её и препарат: ГЕПАТРОП.
Печень обеспечивает нормальный уровень холестерина в крови. Примерно 80% холестерина продуцируется в организме, а именно в печени. Остальные 20% поступают в организм вместе с питанием. Транспортировку холестерина обеспечивает образующаяся оболочка, состоящая из специальных белков — аполипопротеинов. В комплексе образуется липопротеин. Основной задачей ЛПВП (хороший липопротеид) является транспортировка излишних липидов к печени, с целью дальнейшей переработки. В случае если печень вялая она плохо утилизирует его, особенно ЛПНП (плохого) и его уровень в крови поднимается. Именно высокий уровень ЛПНП отвечают за атерогенность. Похоже ЛПНП с возрастом плохо усваивает, метаболизирует не только печень, но и сами клетки потребители его. Следует отметить, что уровень образования ЛПНП (плохого) повышается при воспалительных процессах. Хронические скрытые воспаления и стресс провоцируют как усиление синтеза ЛПНП, так и ускорение старения в организме. Понятно почему мною так много внимания уделяется по устранению провоспалительных процессов в организме, в том числе включены Куркумин+ и Омега-3 в виде Урбеч «Льняной».
Исследования показывают, что Омега-3 кислоты не просто снижают холестерин, а именно тот который содержится в липопротеинах низкой плотности (ЛПНП), который и ответственен за атерогенность.
Важно снизить и уровень скрытого стресса с высоким уровнем кортизола. Для этих целей предложено принимать Нейрвану и наладить качественный сон.
Атеросклероз сосудов шеи: причины, симптомы и проявления, диагностика, как лечить
Атеросклероз – это хроническое заболевание обмена веществ (жирового и белкового) характеризующееся отложением во внутренних стенках крупных сосудов холестерина и отдельных фракций липопротеидов, что формирует атеросклеротическую бляшку. Сама по себе атеросклеротическая бляшка на определенном этапе своего развития создает препятствие току крови, что нарушает кровоснабжение целого органа или его части.
Кровоснабжение головного мозга осуществляется посредством двух основных пар артерий – сонной и позвоночной. Для понимания симптоматики атеросклероза артерий шеи нужно понимать, какую часть головы кровоснабжает та или иная артерия, что и определяет симптомы атеросклероза сосудов шеи.
Сонные артерии (каротидные) расположены в области передней боковой поверхности шеи, прикрыты мягкими тканями шеи и могут быть легко прощупаны пальцами даже неподготовленного человека. На уровне верхнего края щитовидного хряща (примерно на том же уровне где кадык) сонные артерии делятся на наружную и внутреннюю ветви, в этом месте находится важнейшая рефлексогенная зона нашего организма – каротидный синус, выполняющая множество жизненно важных функций. Наружная сонная артерия преимущественно несет кровь к мягким тканям головы вне полости черепа, внутренняя сонная артерия доставляет большую часть крови потребляемой головным мозгом.
Позвоночные артерии (вертебральные) проходят внутри поперечных отростков шейных позвонков, проникает в полость черепа в затылочной области и обеспечивает до 35% потребностей головного мозга кровью, кровоснабжая преимущественно спинной мозг и отделы мозга в задней черепной ямке.
Атеросклероз сонной артерии
Атеросклероз магистральных артерий шеи имеет непредсказуемое течение. В начале своего развития он не создает препятствия току крови и носит название нестенозирующего атеросклероза, при этом, за исключением ситуаций, когда атеросклеротическая бляшка расположена в области каротидного синуса, каких-либо симптомов заболевание попросту не демонстрирует. Данная стадия развития атеросклероза артерий шеи может сохраняться на всю жизнь, никак себя не проявляя, однако нередко практически спонтанно ранее не беспокоивший атеросклероз сосудов шеи стремительно прогрессирует, манифестируя клинические проявления ишемического инсульта или транзиторной ишемической атаки (ТИА).
Классификация проявлений атеросклероза шейных сосудов на территории постсоветского пространства основана на симптоматике и длительности ее сохранения:
- Первая стадия характеризуется наличием объективно установленного клинически значимого стеноза шейных артерий без каких-либо симптомов;
- Вторая – атеросклероз сосудов шеи проявляется в виде очаговой неврологической симптоматики, которая полностью проходит в течение одних суток (чаще через 20-30 минут);
- Третья – характеризуется признаками хронической общемозговой симптоматики, так называемая дисциркуляторная энцефалопатия;
- Четвертая стадия устанавливается, в случае если человек перенес полный (инвалидизирующий) инсульт или же микроинсульт (неинвалидизирующий).
Симптомы атеросклероза сонной артерии редко манифестируют масштабным инсультом, обычно ему предшествуют проходящие за короткое время клинические проявления:
- Головная боль, которая плохо купируется анальгезирующими препаратами;
- Ощущение шума в ушах, который некоторое время сохраняется, затем бесследно исчезает;
- Внезапное кратковременное головокружение без выраженного провоцирующего фактора;
- Чувство онемения, покалывания, «ватности» или потеря контроля в области определенной части тела, иногда нескольких, но практически всегда данные проявления носят односторонний характер (половины языка или лица, верхняя или нижняя конечности с правой или левой стороны);
- Кратковременная утрата или падение остроты зрения;
- Нарушения речи (афазия), когда человек не отдает себе отчета, что он говорит, или не понимает речь, или путает слова.
Данные симптомы могут являться предшественниками инсульта и требуют обращения за медицинской помощью в максимально сжатые сроки, поскольку при периодически возникающей вышеописанной клинической картине вероятность обширного ишемического инсульта многократно возрастает.
Атеросклероз позвоночной артерии
Клинические проявления атеросклероза позвоночных артерий во многом схожи с проявлениями сужения сонных артерий, однако имеют свои особенности связанные с той областью головного мозга, которую они снабжают кровью. Клиническая картина сужения позвоночных артерий имеет собственное название – вертебро-базилярная недостаточность, одной из причин которой является стенозирующий атеросклероз.
Вне зависимости от причин вызвавших препятствие движению крови по позвоночным артериям симптомы однотипны:
- Выраженная жгучая или пульсирующая головная боль преимущественно односторонней локализации, трудно поддающаяся лечению;
- Тошнота, а не редко и рвота, после которой чувство облегчения не возникает;
- Нарушения зрения – боль и двоение в глазах, пелена или туман перед глазами, выпадение полей зрения, даже временная слепота;
- Шум, чувство биения сердца в ушах и голове, головокружение, временное одностороннее снижение слуха;
- Неуверенность при ходьбе (шаткая походка);
- Астеническое состояние – утрата интереса к жизни, слабость, утомляемость;
- Нарушения речи и глотания.
Невзирая на относительно небольшой объем поставляемой посредством позвоночных артерий крови к мозгу развитие ишемического инсульта в их бассейне нередко гораздо более опасно, нежели в зоне кровоснабжения сонных артерий, поскольку по позвоночным сосудам протекает кровь к наиболее жизненно важным центрам – дыхательному и сосудодвигательному поражение которых несет непосредственную угрозу жизни.
При появлении симптомов вертебробазилярной недостаточности необходимо в кратчайшие сроки посетить квалифицированного врача-невролога, а при их длительном сохранении незамедлительно вызвать скорую помощь.
Диагностика атеросклероза артерий шеи
В связи с различным анатомическим положением диагностика атеросклероза магистральных артерий шеи несколько различается. Однако существуют диагностические приемы позволяющие исследовать как состояние позвоночных, так и сонных артерий. К таким методам относятся:
- Допплерография – ультразвуковое исследование магистральных артерий шеи, определяющее наличие препятствий току крови, а также изменение скорости и упорядоченности кровотока;
- Магнитно-резонансная томография (МРТ) исследование без радиационного облучения, которое позволяет определить наличие очагов ишемии головного мозга, наличие, размеры и локализацию препятствия току крови;
- Ангиография – введение контрастного вещества в сосуды шеи с последующей их визуализацией при помощи КТ, МРТ либо рентгена.
По причине особенной локализации позвоночных артерий другие эффективные и достоверные методы диагностики на данном этапе развития медицинской науки не разработаны.
Для диагностики атеросклероза сонных артерий также применяются технически более простые и дешевые методы исследований, но при этом их эффективность не вызывает сомнений:
- Аускультация – прослушивание проекции сонных артерий при помощи фонендоскопа позволяет выявить систолический шум, который провоцирует атеросклеротическая бляшка;
- Пальпация – в далеко зашедших случаях может нести определенную диагностическую значимость прощупывание сонных артерий, однако производить такую манипуляцию следует крайне осторожно.
Важнейшую прогностическую информацию дают лабораторные исследования, которые указывают на нарушение обмена веществ в организме и помогают избрать лечебную тактику. К таким анализам относятся:
- Уровень общего холестерина в крови;
- Определение уровня липопротеидов высокой плотности (ЛПВП);
- Исследование липопротеидов низкой плотности (ЛПНП);
- Концентрация триглециридов (ТГД);
- Коэффициент атерогенности;
- Состояние свертывающей системы крови.
Лечение
Лечение атеросклеротического поражения магистральных артерий шеи подразумевает системный подход, включающий в себя консервативные и оперативные методы лечения.
Медикаментозное лечение позволяет снизить риск возникновения клинических проявлений и их интенсивность, а также снижает вероятность ишемических инсультов:
- Антиагреганты (Аспирин) рекомендован в дозе 75-325 миллиграмм ежедневно;
- Антикоагулянты (Клопидогрель, Дипиридамол), выбор препарата и доз осуществляется индивидуально;
- Антагонисты витамина К (Варфарин);
- Статины (Правастатин, Ловастатин, Питавастатин) нормализуют состав и уровень холестерина в крови;
- Нормализация артериального давления производится индивидуальным подбором препаратов и доз, при которых сохраняется достаточное кровоснабжение головного мозга, обычно артериальное давление не снижают ниже 140/90 мм рт.ст.;
- Определенное значение имеет нормализация уровня глюкозы крови, что улучшает трофику головного мозга;
- Борьба с лишним весом, вредными привычками (особенно курение и алкоголь), гиподинамией, здоровое питание значительно улучшает прогноз.
Хирургическое лечение подразумевает радикальное решение проблемы атеросклероза сосудов шеи, значительно улучшает качество жизни пациента и общий прогноз, однако оперативное вмешательство сопряжено со значительным риском опасных осложнений и производится лишь пациентам с чрезмерным сужением сонных артерий, либо выраженными клиническим проявлениями.
Каротидная эндартерэктомия (КЭА) – операция при которой происходит пережатие сонной артерии выше и ниже атеросклеротической бляшки при этом иногда формируют анастомоз позволяющий сохранить движение крови к головному мозгу во время операции, затем продольным (классический подход) или поперечным (эверсионная методика) рассекают сонную артерию, после чего производят иссечение атеросклеротической бляшки, что восстанавливает адекватное кровоснабжение головного мозга, затем осуществляют пластику (восстановление) сосудистой стенки.
Каротидная ангиопластика со стентированием (КАС) – малоинвазивная операция, включающая в себя введение через бедренную артерию под контролем рентгена проводника в сонную артерию, перекрытие сонной артерии выше уровня атеросклероза специальным раздувающимся баллоном (фильтром), установку само расширяющегося стента, который обеспечивает восстановление проходимости сосуда путем собственного постоянного расширения, затем производят рентген контрастный контроль проведенной операции и извлекают из сосудов фильтр и катетер.
При атеросклерозе позвоночных артерий оперативное вмешательство подразумевает два основных метода эндартерэктомия и стентирование, которые восстанавливают кровоснабжение по этим сосудам. Однако из-за анатомических особенностей расположения позвоночных артерий значительно возрастает сложность оперативного доступа и повышается риск осложнений, потому оперативные вмешательства на позвоночных артериях производятся редко, когда консервативные методы лечения себя исчерпали, и польза от операции превышает возможный риск.
В заключение
Атеросклероз артерий шеи грозное заболевание, которое часто приводит к смерти и инвалидизации, поэтому требует пристального внимания со стороны, как врача, так и пациента. Развитие болезни можно остановить, проводя консервативное лечение и изменив образ жизни, привычки. Успешно проведенное хирургическое лечение значительно улучшает прогноз и качество жизни человека, но при этом требует повышенного внимания к своему здоровью и образу жизни, поскольку сохраняется шанс развития атеросклероза другой локализации, как сосудов шеи, так и других жизненно важных органов.
Видео: об атеросклерозе артерий шеи и гиперхолестеринемии
Шаг 2: после оплаты задайте свой вопрос в форму ниже ↓ Шаг 3: Вы можете дополнительно отблагодарить специалиста еще одним платежом на произвольную сумму ↑
Основная связь атеросклероза с плохим холестерином.
Долгое время ошибочно связывали атеросклероз с избыточным холестерином. При этом абсолютно не учитывали, что холестерин может быть завышен на стадии роста организма, но при этом нет никакого атеросклерозного процесса. Действие холестерина двояко и в большей степени он полезен и важен.
Холестерин не растворим в крови и перемещается по сосудам с помощью специальных белков — липопротеидов.
Существует два основных вида, которые различаются по химическому составу: липопротеид высокой плотности и низкой (ЛПВП и ЛПНП). На образование бляшек оказывает большое влияние ЛПНП «плохой холестерин».
Методы лечения заболевания
Лечение атеросклероза направлено на очищение сосудов
Чтобы понять, как вылечить атеросклероз, необходимо ознакомиться с природой его происхождения. Он развивается при накоплении холестерина в результате нарушения баланса между липопротеидами высокой и низкой плотности. В норме выведение холестерина осуществляется желчными кислотами. При наличии различных патологий вещество откладывается на стенки сосудов, образуя бляшки. Они препятствуют перемещению крови, провоцируя постепенный некроз тканей.
Лечение атеросклероза сосудов требует комплексного подхода. Основная цель терапии – снижение интенсивности симптомов и предотвращение дальнейшего разрушения сосудов. При наличии атеросклероза требуется постоянный контроль над состоянием здоровья. Он подразумевает регулярное прохождение профилактических медицинских осмотров. В запущенных случаях атеросклероз лечат хирургическим путем. Если заболевание диагностировано вовремя, то удается обойтись медикаментозными средствами.
Механизм образования бляшки
Это связано с тем, что ЛПНП больше подвержен видоизменению. Под влиянием определённых факторов происходит модификация (окисление) липопротеида. Он начинает восприниматься организмом (иммунной системой), как чужеродное тело. Активируется ответная реакция. На «уничтожение» ЛПНП отправляются специальные клетки – макрофаги. Они захватывают и «впитывают» видоизменённые липопротеиды. Они же могут усилить воспалительный статус в зоне бляшки. Далее происходит сбой и накопление клеткой холестерина и жиров. Вокруг макрофага запускается механизм роста тканей с образованием атеросклеротической бляшки.
Почему же с возрастом увеличивается ЛПНП. Гипотез много, но все же это в первую очередь связано с гипоксией, стрессом и провоспалением. В итоге крен в пользу ЛПНП над ЛПВП. Ученые до сих пор связывают причину такого крена и перерождения ЛПНП с некими внешними факторами, такими как неправильное питание, стрессы, интоксикация и инфекция. Но забывают, что даже полное устранение этих внешних факторов не устранит полностью атеросклероз, а лишь слегка его замедлит. Основная причина идет из внутреннего возрастного изменения клеток, проще их старения и не выполнения своих функций.
Густая вязкая кровь – важнейший пролог для атеросклероза, инсультов и инфарктов!
Тромбофлебит, варикозное расширение вен, геморрой, хроническая усталость, инфаркт, инсульт, высокий холестерин крови, атеросклероз, густая желчь с образованием камней… Что общего у вышеперечисленных болезней? То, что важнейшей составляющей механизма их развития является Густая Кровь на фоне снижения биоэлектропотенциалов как в крови, так и на мембранах клеток тканей и органов!
Для лечения и профилактики возникновения этих заболеваний надо разжижать кровь, чтобы она циркулировала по венам и тканям не как густой кисель, а свободно. Без этого мы можем годами добиваться очистки сосудов, снижать холестерин и т. д., но не избавиться от вероятности проявления этих заболеваний и в первую очередь атеросклероза, инсульта, инфаркта… и многочисленных других хронических и неизлечимых заболеваний.
Познакомьтесь с моей консультацией: «Густая кровь».
«Плохой» холестерин не вызывает инфаркты и атеросклероз
Новейшие научные данные также опровергают доказательства того, что высокие уровни общего или «плохого» холесте-рина вызывают сердечно-сосудистые заболевания.
Ученые выражают обеспокоенность появлением рекламы препаратов для дальнейшего снижения уровня липопротеидов низкой плотности (того самого «плохого» холестерина).
Утверждается, что высокие уровни «плохого» холестерина, как у пациентов с наследственной гиперхолестеринемией, так и в общем по популяции, не связаны с риском развития болезней сердечно-сосудистой системы.
Связи между уровнем общего холестерина и атеросклерозом также найдено не было, а в четырёх исследованиях было подтверждено также отсутствие связи между «плохим» холестерином и атеросклеротическим поражением сосудов. Более того, оказалось, что у пациентов с острым инфарктом миокарда и пониженными показателями липопротеидов низкой плотности «существенно выше» риск развития инфекционных заболеваний и рака. Последнее утверждение справедливо и в отношении здоровых людей с низким уровнем «плохого» холестерина.
Использование препаратов как статины и понижающих липопротеины в 12 европейских странах в период между 2000 и 2012 гг. не привело к снижению смертности.
Гипотеза о способности высоких концентраций общего холестерина и липопротеидов низкой плотности вызывать атеро-склероз и ССЗ названа исследователями «ложной», а сам «плохой» холестерин — полезным в контексте общей продол-жительности жизни.
Вывод: современная медицина ищет причины проблемы не там, где надо и лечит не тем, чем надо.
Причины и механизмы надо искать других направлениях. Очевидно, атеросклероз сосудов первично обусловливает ба-нальный их склероз. Склероз сосудов в свою очередь обуславливают гипоксия, провоспаления, недостаток аскорбинки, возрастное ослабление энергетики клеток и снижение их функциональной работоспособности. Причем в механизмах провоспаления, ведущих к склерозу сосудистой ткани, большую долю могут играть не процессы исходящие с верхних уровней организма и иммунитета, а именно на самом нижнем уровне, то есть самовоспаления клеток, по сути банально-го их старения.
Лечение холестериновых бляшек
Атеросклероз — заболевание, которое развивается незаметно и чаще поражает мужчин с сорокалетнего возраста, а женщин в четыре раза реже. Следствием атеросклероза являются такие тяжелые болезни как инфаркт миокарда и инсульт. На сегодняшний день они представляют главную опасность для жизни человека, так как по статистическим данным занимают первое место по смертности во всех странах независимо от уровня развития. Холестериновые бляшки — это основная структура атеросклероза. Они представляют собой опасные поражающие факторы болезни.
Механизм образования
Возникновение бляшек связано с нарушением жирового обмена. Доказано, что одной из составляющих обмена жиров является процесс образования и утилизации липопротеидов и триглицеридов. Они вырабатываются ночью клетками печени из поступившего с пищей животного жира, поступают в кровоток, доходят до клеточного уровня, где участвуют в построении структуры ткани, синтезе гормонов и витаминов. Остатки возвращаются в печень на уничтожение. Как видно из названия, липопротеиды — это соединения жировых молекул и белка. Жировую часть представляет известный всем холестерин.
Учеными обнаружены три фракции липопротеидов, играющие роль в развитии атеросклероза:
- высокой плотности,
- низкой плотности
- очень низкой плотности.
Если накапливается слишком большое количество липопротеидов (либо много жира поступило с пищей, либо печень не способна переработать), начинается их вредоносное действие на сосудистую стенку. Причем, липопротеиды высокой плотности обладают положительным влиянием, а низкой — служат строительным материалом для холестериновой бляшки. Укоренилось название «хороший холестерин» и «плохой холестерин».
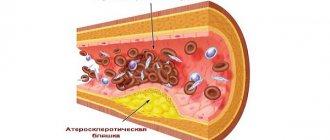
Что такое холестериновая бляшка?
Для появления бляшки нужны два условия:
- нарушение баланса жирового обмена;
- повреждение внутренней стенки сосуда.
В норме поддерживается определенный баланс между «хорошим» и «плохим» холестерином, преобладают липопротеиды высокой плотности. При атеросклерозе увеличивается доля белково-жировых комплексов низкой и очень низкой плотности.
На интиме (внутренней оболочке) крупных и среднего калибра артерий появляются мелкие повреждения. Особенно часто в местах разветвления сосудов. Научные данные связывают их с вирусной инфекцией. При гриппе, остром респираторном заболевании, герпесе на губах и крыльях носа вирусы находятся не только на наружных слизистых, но и в сосудах. Это доказывается параллельными данными о повышении смертности от инсульта и инфаркта во время вспышки респираторных вирусных инфекций и гриппа. Такое же действие оказывает хламидийная инфекция, цитомегаловирус.
Далее образование бляшки проходит 3 этапа:
- Стадия жирового пятна — в месте повреждения сосудистая стенка разрыхлена и отечна, она защищается от наружного воздействия ферментами. Когда их запасы заканчиваются, в поврежденную интиму откладывается «плохой» холестерин. Длительность этого процесса различна, возможно существование пятна с детского возраста, так как под микроскопом оно обнаруживается у детей.
- В жировом пятне появляются и разрастаются волокна соединительной ткани, оно уплотняется, но еще рыхлое и мягкое. На этой стадии холестериновую бляшку можно растворить и освободить сосуд. С другой стороны, возникает опасность отрыва кусочка бляшки, образования тромба и закупорки артерии. Стенка в месте поражения уплотняется, изъязвляется, что способствует разрыву и еще более увеличивает опасность появления сгустков крови.
- Происходит отложение солей кальция (атерокальциноз), уплотнение и рост бляшки. Растворение уже невозможно. Созданы условия для замедления кровотока и скопления тромбоцитов. Они образуют сгустки крови (тромб), который вызывает клинические проявления. При быстром развитии наступают острые внезапные заболевания или хроническое течение при постепенном перекрывании доступа крови к пораженному органу.
Симптомы
Атеросклеротический процесс поражает артериальные сосуды среднего и крупного размера. Венозные и лимфатические сосуды, а также мелкие капилляры не повреждаются. Излюбленное место развития бляшек — сосуды эластического (крупные артерии, включая грудную и брюшную аорту, бедренную артерию) и мышечно-эластического типа (сонная артерия, сосуды сердца, головного мозга, почек).
Наличие холестериновых бляшек в сосудах сердца приводит к нарушению кровоснабжения миокарда (мышечной ткани) и вызывает хроническую коронарную недостаточность в виде приступов стенокардии или острый инфаркт. Степень поражения сердца зависит от области поражения, распространенности, способности организма к развитию добавочного кровообращения (коллатеральных сосудов).
Холестериновые бляшки в сосудах шеи ухудшают питание всех органов, расположенных в голове. Прежде всего головного мозга, глаз. Это выражается снижением их функциональных способностей: памяти, зрения, процесса мышления, возможностей к обучению. Приступы головной боли с тошнотой и рвотой, повышением артериального давления и развитием гипертонической болезни также связаны с атеросклерозом сосудов головного мозга и почек, холестериновыми бляшками в сонной артерии. При внезапном отрыве сгустка крови или части бляшки происходит острое нарушение кровоснабжения — инсульт с полным или частичным параличом, нарушениями внутренних органов. Клиническая картина зависит от места попадания тромба.
После шестидесяти лет у пациентов могут возникнуть симптомы расположения бляшки в грудном отделе аорты. Клинически это проявляется беспрестанными болями за грудиной, отдающими в спину. В отличии от стенокардии они не зависят от физической нагрузки или стресса. Тяжелое осложнение — разрыв аорты.
При поражении бедренной артерии и сосудов голеней возникает похолодание ног, хромота, заставляющая останавливаться от болей, гангрена стопы с сильными болями и разложением тканей.
Изменения почечной артерии могут полностью вывести орган из работоспособного состояния, что приводит к хронической почечной недостаточности, накоплению азотистых веществ и не выведенных с мочой шлаков. Нарушение питания надпочечников вызывает стойкую неуправляемую гипертонию.
Закупорка брюшной аорты служит причиной боли в животе, некроза тканей кишечника, поджелудочной железы.
Развитие раннего атеросклероза сосудов малого таза выявляется при снижении потенции и эректильной дисфункции у мужчин.
Холестериновые отложения возможны на коже суставов, шеи, груди. Чаще возникают у женщин. При этом они никак не связаны с сосудами. Правильное название холестериновых бляшек на лице — ксантелазмы. Они появляются в результате нарушенного жирового обмена. Некоторые даже считают их своеобразным маркером степени развития атеросклеротического процесса в организме.
Ксантелазмы имеют округлое, плоское или бугристое строение, размеры от совсем мелкого до горошины. Это доброкачественные образования. Растут в течении жизни, безболезненны, мягкие на ощупь. Расположение холестериновых бляшек на глазах носит чисто косметический дефект, не влияет на зрение. Рекомендации врачей по соблюдению диеты такие же как при развитии атеросклероза. Ксантелазмы способны разрастаться, появляться вновь на соседнем месте. По желанию пациентки удаление холестериновых бляшек на веках производится с помощью холодового воздействия (криотерапия), термокоагуляции, лучом лазера, хирургическим путем.
Как остановить атеросклероз?
Убрать холестериновые бляшки с помощью лекарств нельзя. Для этого используются различные хирургические способы.
Прежде всего пациенты должны пройти полное диагностическое обследование, включающее определение расширенной липограммы, электрокардиографическое исследование, ультразвуковое исследование сердца, почек. Возможности головного мозга изучаются с помощью компьютерной томографии, электроэнцефалографии. С помощью введения контрастирующих веществ при ангиографии, магниторезонансной томографии определяется расположение и размер тромба в сосуде.
Во время операции хирург вместе с тромбом удаляет часть бляшки. От того как быстро убрать холестериновые бляшки зависит жизнеспособность пораженного органа и самого человека.
На начальных стадиях заболевания (жировое пятно) для растворения холестериновых бляшек используют такие препараты как ферменты, но они должны вводиться непосредственно в место поражения сосуда. Такое лечение очень сложное и возможно только в специализированных сосудистых центрах. Поэтому гораздо реальнее думать не о том, как избавиться от холестериновых бляшек, а как не допустить их раннего появления, о возможностях профилактики атеросклероза.
Существуют два вида причин развития атеросклероза:
- причины, на которые мы повлиять не можем (возраст, наследственная предрасположенность, пол);
- входящие в пределы возможностей человека при его желании.
Именно второй вариант должен интересовать людей после сорока лет.
Выделены пять направлений, в которых важна роль индивидуума:
- переедание жирной пищи животного происхождения — вызывает поступление в организм излишек «плохого» холестерина, с которым печень не в состоянии справиться;
- отсутствие активных движений — ограничивает расход холестерина организмом, нарушенный баланс жирового обмена приводит к патологии;
- курение и алкоголизм — одно из действий никотина и алкоголя сводится к токсическому поражению печени и орган не справляется с переработкой жиров;
- избыточный вес — приводит к нарушению всех видов обмена веществ, в том числе жирового;
- повышенная подверженность стрессам — организм находится постоянно под действием гормона адреналина, это срывает приспособительный механизм, вызывает накопление липопротеидов низкой плотности.
Диета при нарушении жирового обмена должна исключить животные жиры (жирное мясо, сало, сливочное масло, сливки), сладкие и мучные блюда. Ежедневно необходимо принимать не менее 0,4 кг овощей и фруктов. Доказано, что только с помощью диеты в течении месяца уровень «плохого» холестерина можно снизить на десять %.
Физическая нагрузка должна быть дозированной, до 40 минут ежедневно. Рекомендуется ходьба пешком, плавание, катание на велосипеде. Ни в коем случае нельзя заниматься в возрасте после 50 лет силовыми видами спорта.
Устойчивость к стрессу можно выработать с помощью аутотренинга, приема легких растительных успокаивающих препаратов.
Из медикаментов, способствующих снижению холестерина, широко применяются статины. Подобрать необходимый лекарственный препарат поможет врач.
Недостаток аскорбиновой кислоты как один из факторов подготавливающем сосуды к атеросклерозу
Скрытые формы недостаточности витамина С способствуют также развитию атеросклероза. В организме создаются благоприятные условия для развития этого заболевания, так как сосуды в известной степени становятся подготовленными для атеросклеротических изменений.
Имеются данные, что с возрастом количество витамина С в организме снижается. Однако ткани пожилых людей хуже насыщены им по сравнению с молодыми и нуждаются в повышенных количествах этого витамина. В то же время избы-точное питание в сочетании с С-витаминной недостаточностью — это верный путь к раннему развитию атеросклероза. Особенно часто наблюдается это заболевание у людей, ведущих малоподвижный образ жизни, сопровождающийся недостаточной физической нагрузкой и малыми энергетическими затратами. Синтетический витамин С не подходит. Лучшими источниками витамина С являются черная смородина, киви, апельсины и многие др. ягоды. Кстати, мыши которых в эксперименте кормили жирной едой и корками апельсина, не набирали лишний вес, а также реже страдали от заболеваний сердца и сосудов по сравнению с животными из контрольной группы, которым не давали апельсиновую корку.
Можно ли вылечить атеросклероз
Те люди, которые впервые услышали диагноз – атеросклероз, сразу спрашивают у врача, можно ли вылечить атеросклероз? Врачи на этот вопрос отвечают, что болезнь поддается лечению, главное, слушать рекомендации и следовать им.
Желательно начать занимать физической нагрузкой, посещать тренажерный зал, например, или заниматься спортом. Лечебный массаж тоже пойдет на пользу. Запомните одно, причиной развития атеросклероза является именно неправильный образ жизни. Что имеется в виду под неправильным образом жизни? Это курение, алкоголь и высококалорийная пища. Если отказаться от всего этого, то можно с легкостью победить болезнь.
Медикаментозное лечение
Можно ли вылечить атеросклероз медикаментозно? Есть вариант лечения с помощью медикаментов. Действие этих лекарств направлено на расширение сосудов, которые повреждены. Если консервативные методы лечения не смогут помочь, то врачи прибегают к вмешательству хирургов.
Для начала тем, кто хочет избавиться от атеросклероза и задается вопросом — можно ли вылечить атеросклероз, необходимо полностью изменить свой привычный образ жизни. Рекомендовано обязательно избавиться от таких вредных привычек как курение и употребление алкогольных напитков. Обязательно нужно обратить внимание на питание, потому что придется изменить свой рацион и переключиться на полезную пищу.
Влияние аскорбиновой кислоты на уровень холестерина крови
Известное действие ее на различные стороны обмена веществ и, в частности, участие в переводе холестерина в желчные кислоты в печени и в стероидные гормоны в надпочечниках, а также ее влияние на проницаемость сосудистых стенок дают основание применять аскорбиновую кислоту в комплексной терапии больных атеросклерозом.
Но логика подсказывает, что холестерин не может быть лидирующим фактором в развитии атеросклероза. Ведь у детей с цингой нет атеросклероза. Напрашиваются выводы, что с возрастом снижается его усваиваемость и дозы должны увеличиваться.
Например, больному сердцу требуется особо много витамина С, поэтому оно забирает почти все, что есть в организме, вызывая состояние, близкое к цинге. Первые опыты были проведены на 26 мужчинах и 5 женщинах, больных инфарктом. После инфаркта содержание аскорбиновой кислоты в лейкоцитах постепенно снижалось, пока через 6—12 ч не достигло уровня, соответствующего цинге — болезни, вызванной значительным дефицитом витамина С.
Лейкоциты — белые кровяные тельца, доставляющие во все ткани нашего организма множество необходимых им ве-ществ, в том числе и витамин С. Содержание витамина С в лейкоцитах принято считать общим его содержанием в орга-низме.
Что же произошло с аскорбиновой кислотой, если уровень ее в организме вдруг катастрофически снизился? Считалось, что «она принимает участие в спасении сердца». Ведь известно, что витамин С способствует формированию соедини-тельной ткани. И если сравнить нашу соединительную ткань с железобетонным каркасом, то она — это цементный рас-твор, соединяющий кирпичи стен этого здания. Именно с возрастом с нарастанием склероза увеличивается доля соеди-нительных тканей над функциональными, то есть дегенеративные процессы. Такое же накопление витамина С наблюда-ется и в постинфарктный период.
Показано, что у больные цингой имеют низкий уровень холестерина в крови, который после лечения витамином С воз-вратился к норме. У здоровых людей тот же витамин не вызывал никаких изменений в содержании холестерина. Отсюда следует вывод: аскорбиновая кислота не только вымывает холестерин из артерий, но и нормализует его метаболизм: снижает слишком высокое содержание и повышает слишком низкое. Из текста следует, что аскорбинка помогает вымы-вать холестерин. Следовательно, дополнительно ее надо рекомендовать при выраженном атеросклерозе. Особенно хорошо бы сочетать применение Диосклефита с Аскорбинкой.
Излишнее потребление сахара, изделий из белой очищенной муки и других продуктов промышленной обработки снижа-ет долю фруктов и овощей в диете, а тем самым вызывает дефицит витамина С.
Следует отметить, что зимой и ранней весной бывает гораздо больше инфарктов и других сердечных заболеваний, чем летом или ранней осенью, когда нет недостатка в овощах и фруктах в нашем питании.
Таким образом выявлена корреляция витамина С с холестерином. Но истинные первопричины и механизмы этой коррляции не объяснены.
Итак, возрастная недостаточность аскорбиновой кислоты вторичный фактор в проблеме атеросклероза. Очевидно, на этот фактор влияет неминуемое с возрастом снижение уровня энергетики клеток и их метаболизма.
Первичные механизмы склероза и атеросклероза с повышенным холестерином следует искать в других механизмах и уровнях жизнедеятельности организма.
Известно, что с возрастом также снижается уровень ОВП (оислительно-восстановительный потенциал) клеток и жидких фаз организма. Он снижается с 200 мв у детей до 70-100 мв у взрослых здоровых людей, до 50-60 – у старых. Какая здесь связь. Очевидно, у пожилых людей за счет этого всегда более вязкая густая кровь, что тоже способствует выпадению холестерина в осадок особенно в зонах с провоспалением.
Такая густая кровь всегда гипоксична. Густая кровь, по сути, внешний для сосудистой ткани фактор по усилению в ней гипоксии. Вторым фактором будет ослабление энергетики клеток с возрастом. Это два процесса идущие с разных проти-воположно направленных уровней организации организма, но ведущие к общему знаменателю – усилению гипоксии, окислительному стрессу, а значит провоспалению, что и является плацдармом для многочисленных последующих забо-леваний, в том числе и атеросклероза.
Минусовые заряды и высокий ОВП может обеспечивать только живая пища. Частично мы можем влиять на уровень ОВП через верхние этажи регулировки, но пока современный уровень знаний нам мало позволяет влиять на нижний уровень регулировки, связанный с клеточным возрастным угасанием.
Преодоление склеротических процессов в интиме сосудов или концепция ауто-иммунной компоненты.
Следует отличать атеросклероз сосудов (отложение холестериновых бляшек) от их обычного их склероза.
В последние годы стала прорисовываться аутоиммунная концепция природы склероза сосудов. Для преодоления склеротических процессов даже предложена диета с повышенным содержанием Омега-3 кислоты, например Урбеч «Льняной». Да сходство аутоиммунных заболеваний и возрастного склероза имеется. В обоих случаях конечный итог – склероз. Но аутоиммунный процесс в организме не неизбежен, тогда как склероз сосудов непредотвратим, неминуем, он следствие других причин и механизмов.
Известно, что холестерин можно снизить на 65% путем применения Льняного масла как источника омега-3 кислот. Но избавимся ли мы одновременно от склероза и атеросклероза? Оказывается, что вместе с «плохим», крайне вредным холе-стерином уходит и хороший, жизненно необходимый организму. А это может привести к таким тяжелейшим заболевани-ям, как инсульт, болезнь Паркинсона и даже рак! Следовательно, сильное преобладание Омега-3 кислот тоже не верный путь, нужно комплексное применение всех Омега-кислот: Омега-3, -6 и -9. Но за снижение провоспалительных процессов и ограничение склероза больше отвечает Омега-3.
Похоже, что омега-3 кислоты способны повлиять на процессы склероза идущие с верхних этажей организации организма, но как они будут работать на нижнем, базовом уровне регулировки и сохранения гомеостаза, то есть на уровне угасания клеток, доказательств нет. Таким образом у нас имеются некоторые рычаги управления процессом атеросклероза, но практически мизерные возможности по борьбе со склеротическим процессами. Но даже те возможности, что мы имеем позволяют нам отвоевать пару десятков лет у старости.
излечим ли атеросклероз
Излечим ли атеросклероз?
Атеросклероз (от греч. athere – кашица и sklerosis – уплотнение)
-это хроническое заболевание, возникающее в результате нарушения жирового обмена, характеризующееся поражением артерий эластического и эластически-мышечного типа в виде очагового отложения в стенке (интиме) липидов и реактивного разрастания соединительной ткани. Отложения в стенке сосудов формируются в виде очагов (атеросклеротических бляшек), суживающих просвет сосуда и нарушающих физиологические функции пораженных артерий, что приводит к органным и общим расстройствам кровообращения.
Образование атеросклеротической бляшки — динамичный процесс, для которого характерно как прогрессирование, так и обратное развитие изменений в стенке артерии. Однако со временем атеросклероз прогрессирует, приводя, в конечном итоге, к клиническим проявлениям заболевания
Термин «атеросклероз» был предложен F. Marchand в 1904 г. для выделения заболевания, при котором склероз артерий обусловлен нарушением метаболизма липидов и белков, так называемый “метаболический артериосклероз”. Атеросклероз является разновидностью артериосклероза. Термин “артериосклероз” применяют для обозначения склероза артерий независимо от причины и механизма его развития.
Частота атеросклероза за последние 50 лет значительно возросла и продолжает увеличиваться во всех Европейских странах. Тенденция к ее снижению за последнее десятилетие отмечается лишь в США.
Атеросклероз развивается постепенно, в среднем, 15-20 лет, прежде чем появятся первые клинические его симптомы. Заболевание обычно проявляется во второй половине жизни. Осложнения атеросклероза являются одними из наиболее частых причин инвалидности в большинстве стран мира. Атеросклероз обусловливает примерно половину всех смертных случаев и около 1/3 летальных исходов у лиц в возрасте 35–65 лет.
Общепринятые суждения об атеросклерозе сосудов сводятся к следующему-
1) Если появились атерослеротические бляшки, то это необратимо, и они со временем будут только расти в размерах и умножаться в количестве.