ПОЧЕМУ СЛУЧАЮТСЯ ИНФАРКТЫ? МОЖНО ЛИ ПРОГНОЗИРОВАТЬ И ПРЕДУПРЕДИТЬ ЕГО ВОЗНИКНОВЕНИЕ?
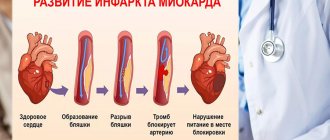
Инфаркт на здоровом сердце возникнуть не может, поражает он только больной, искалеченный орган.
К сожалению, болезни сердца не сразу дают о себе знать. Как правило, человек чувствует себя нормально, даже если сосуды наполовину заросли холестериновыми бляшками.
При атеросклерозе холестериновая бляшка может периодически изъязвляться и на ней образуется тромб. Он быстро растет, пока, наконец,не закроет весь просвет артерии. Кровоток по ней прекращается, начинается кислородное голодание и гибель клеток: так развивается инфаркт миокарда.
Первым его признаком становится жесткая, резкая, сильная боль за грудиной, которая может отдавать в руку, плечо, спину, челюсть, шею.
Особенности повторных приступов
Установить, почему происходит рецидив инфаркта миокарда, точно невозможно. Пациенты, которые четко следуют предписаниям врача, следят за диетой и занимаются физическими упражнениями, переносят вторичный инфаркт не реже тех, кто придерживается рекомендаций избирательно.
Невозможно предугадать, каков после 2-го или даже 3-го миокарда прогноз. Для некоторых это не несет значительных перемен, и они продолжают жить после болезни еще десятки лет. Для других же второй инфаркт оказывался смертоносным.
Рецидивирующий и повторный: в чем разница
Врачи различают рецидивирующий и повторный инфаркт. Для многих это одно и то же. На самом деле рецидивирующим специалисты называют такой приступ, который развивается в первые месяцы после первичного.
Инфаркт, который развился спустя несколько месяцев и больше, считают повторным. Он может локализоваться в том же месте, где и предыдущий, или же поражать совершенно другие площади мышцы.
ВСЕГДА ЛИ ВО ВРЕМЯ ИНФАРКТА ЧЕЛОВЕК ИСПЫТЫВАЕТ СИЛЬНЕЙШИЕ БОЛИ?
Подробнее…
Нет, не всегда. Бывает так, что только по кардиограмме врач может определить перенесенный пациентом инфаркт, хотя у больного уже есть огромные рубцы на сердце. И пациент вспоминает, что недавно плохо себя чувствовал, трудно было ходить, ломило грудь, но потом стало легче.
Кстати
Чем кормить сердце
Доказано, что употребление рыбы 2 раза в неделю снижает риск развития сердечных недугов на 30%. Рыба — рекордсмен по содержанию полиненасыщенных жирных Омега-3 кислот, которые регулируют уровень липидов и холестерина в крови.
Рыбный рацион препятствует развитию атеросклероза (одного из главных виновников сердечных катастроф) и благотворно влияет на состояние сердца и сосудов. Также для сердца полезны продукты, богатые калием (бобовые, злаки, орехи) и клетчаткой (овощи и фрукты).
Статья по теме
Сбить температуру до смерти. Лекарства от простуды могут вызвать инфаркт
МОЖНО ЛИ ПРИ ИНФАРКТЕ ЧЕМ-ТО СЕБЕ ПОМОЧЬ ДО ПРИЕЗДА «СКОРОЙ помоищ»?
При появлении болей за грудиной необходимо сразу положить под язык таблетку нитроглицерина или использовать нитроминт (аэрозольный препарат). Главная задача этих лекарств — расширить сосуды так, чтобы инфаркт был минимальным.
Если «скорая» приезжает быстро, то можно надеяться на лучший прогноз. Сейчас в больницах применяются лекарственные средства для растворения только что образовавшихся тромбов. Но уже через несколько часов такое лечение будет неэффективным.
Лечение повторных инфарктов
К экстренной терапии после инфаркта относят две процедуры:
- тромболизис;
- ангиопластику.
Эти методики эффективны только в первые 12 часов после некротических процессов в миокарде.
Под тромболизисом подразумевается введение препаратов, растворяющих образование, из-за которого произошла закупорка. Процедура противопоказана при кровотечениях из внутренних органов и геморрагическом инсульте. Метод запрещается при внутричерепных опухолях и аневризмах. Если такие явления есть в анамнезе, должно пройти по крайней мере полгода, чтобы можно было применять тромболизис.
Ангиопластика – процедура, при которой с помощью специального катетера внутрь сосудов вводится баллон. Он расширяется и восстанавливает нормальный просвет внутри сосуда. Кровоснабжение быстро восстанавливается, и питание миокарда улучшается.
Ангиопластику проводят не только после приступа, но и позже. Если допустим тромболизис, проводят его сразу. Через 5-6 дней возможна отсроченная ангиопластика. Иногда такую процедуру выполняют в плановом порядке. Данная методика практически не имеет противопоказаний. Наоборот, ее применяют в качестве эффективной экстренной помощи.
МОЖНО ЛИ ПОСЛЕ ИНФАРКТА ВЕРНУТЬСЯ К ПРИВЫЧНОЙ ЖИЗНИ?
Жизнь после инфаркта
Можно, но для этого следует пройти курс реабилитации.
На месте повреждения сердечной мышцы постепенно образуется рубец, вокруг которого нарастает мышечная ткань. Сердце со временем адаптируется к новым условиям, но его нужно аккуратно и регулярно тренировать, поскольку резервы уже ограничены.
Цель реабилитации — «залатать» сердечную мышцу так, чтобы сердце могло работать в оптимальном режиме. Для этого используется дозированная физическая нагрузка с постепенным ее увеличением (под контролем врача).
Физическая активность
Людям с избыточным весом нужно попытаться снизить его, но не следует для этого садиться на жёсткие диеты. Они обычно сопровождаются стрессом, что недопустимо в постинфарктном состоянии. Эмоциональных потрясений вообще нужно избегать, стараясь не думать о чем-то негативном. Сделать это непросто, но можно, если воспользоваться психологическими тренингами и медитациями. Для восстановления работы организма после инфаркта требуются щадящие физические нагрузки
Для восстановления работы организма после инфаркта требуются щадящие физические нагрузки. Самая элементарная из них – пешие прогулки на свежем воздухе, которые рекомендуется делать при любой погоде, за исключением слишком жарких и холодных дней. Большую роль в реабилитации здоровья играют занятия лечебной физкультурой, назначаемые врачом.
И, наконец, люди, перенесшие инфаркт миокарда, должны не забывать о постоянном приёме препаратов, потому что без них осложнения с сердцем неизбежны. Принимать их следует строго по предписаниям врача.
Тревожные симптомы
Подробнее…
Чувство невыносимой боли в грудной клетке — классическая картина инфаркта. Однако иногда симптомы инфаркта сбивают с толку.
Например, нерв, который управляет болевыми ощущениями в сердце, посылает сигналы в живот, шею, левую руку. И вместо того чтобы вызывать боль в сердце, нарушение в коронарных артериях приводит к болезненным ощущениям в других частях тела. Последствия этих неверно понятых симптомов могут быть очень серьезными.
Разумеется, не каждый приступ боли в животе или в плече означает, что надвигается инфаркт. У всех нас время от времени случаются эти незначительные недомогания. Но следует насторожиться, если такие неясные симптомы длятся дольше 15-20 минут и не смягчаются при приеме домашних средств, которые раньше помогали в подобных случаях.
Подробнее…
- ❗ ощущение гнетущего давления в груди, сжатие или боль в центре грудной клетки, продолжающиеся дольше двух минут, — «как будто слон наступил на грудь»;
- ❗ распространение боли от груди в левую руку или левую часть шеи;
- ❗ одышка, обильное потоотделение и усталость, иногда сопровождаемые обмороком, головокружением или тошнотой.
Первая помощь при повторном ИМ
При появлении у человека болезненных ощущений в груди, сильного потоотделения, нарушения ритма сердца, общего недомогания следует дать ему таблетку «Нитроглицерина» и сразу же вызвать скорую помощь.
Надо помнить, чем раньше будет оказана квалифицированная медицинская помощь при повторном инфаркте миокарда (МКБ-10 код I 22), тем больше шансов на успешное лечение. Больной обязательно госпитализируется, ему делают кардиограмму. Хорошо, если есть возможность сравнить результаты с предыдущим исследованием.
По существующим методикам кардиологи могут сразу восстановить кровоток по пораженной артерии, уменьшив повреждения миокарда. Для этого используют специальные медикаменты, способствующие растворению тромбов, или проводят ангиографию с последующим стентированием поврежденного сосуда. Обе методики дают положительный эффект только в первые часы после начала приступа. Это еще раз говорит о том, что больного требуется срочно доставить в медицинское учреждение, а не выжидать время окончания приступа.
Три главных сигнала
Они должны заставить вас серьезно отнестись к своему состоянию
- Первый: вам кажется, что приступ боли необычен по характеру или по интенсивности.
- Второй: сильная боль не проходит и не снимается сразу.
- Третий: боль за грудиной будит вас ночью и продолжается дольше нескольких минут.
Запомните!
Наиболее опасен первый час от начала инфаркта. Как правило, в это время возникают фатальная аритмия или асистолия (резкое ослабление сокращений сердечной мышцы), которые могут привести к остановке сердца. Поэтому таких больных необходимо как можно раньше доставить в стационар, в отделение реанимации и постоянно контролировать процесс лечения.
Запомните!
Если вы пока еще не дошли до врача, но вас беспокоит сердечная боль, в вашем кармане должен обязательно быть флакончик нитроглицерина. Нитроглицерин — единственное средство, способное быстро облегчить страдания. Как правило, в считанные секунды он снимает боль, расширяет сосуды сердца, но ненадолго.
Человеку, перенесшему инфаркт, нужно ответственно относиться к своему здоровью
Избавляются или уменьшают последствия инфаркта либо медикаментозно, либо с помощью операции. Как именно будет решён вопрос – это определяет врач. Если форма инфаркта мелкоочаговая, могут помочь и лекарства, если же инфаркт обширный, тогда нужно оперировать.
Пока пациент находится в больнице, за ним наблюдают медики, а за её пределами, он сам должен ответственно относиться к своему здоровью. Кто перенёс инфаркт, должен не расставаться с аспирином, необходимым для того, чтобы не образовывались тромбы. Да и в принципе человек должен изменить свою жизнь и начать по-другому питаться.
Курить, употреблять крепкие алкогольные напитки и жирную пищу – нельзя вообще. Картофеля и хлеба в рационе должно стать минимум. В рацион обязательно нужно ввести морскую рыбу, зелень и овощи (не картофель). Полезно также изредка выпивать сухое красное вино. Эти продукты полезны для улучшения состава крови и препятствуют тому, чтобы образовывались холестериновые бляшки.
У ВАС ЕСТЬ ЧЕТЫРЕ ЧАСА
По оценкам кардиологов, только четвертая часть пациентов с сердечными проблемами правильно распознает тревожные сигналы инфаркта миокарда.
Статистика показывает, что с вызовом врача особенно медлят женщины и пожилые люди. При инфаркте такое промедление в буквальном смысле подобно смерти, ведь своевременное оказание врачебной помощи при этом заболевании является решающим условием спасения жизни. Эта помощь должна быть оказана по возможности в первые четыре часа после появления грозных симптомов.
Симптомы инфаркта часто схожи с симптомами других заболеваний. Как не перепутать одно с другим и избежать смертельной опасности?
РАССТРОЙСТВО ПИЩЕВАРЕНИЯ
Подробнее…
В отличие от болей, которые возникают при заболеваниях желудочно-кишечного тракта, те боли в животе, что возникают при инфаркте, редко бывают острыми.
При этом участок, где ощущается боль, не чувствителен к прикосновению. Больной скорее будет страдать от вздутия живота, что иногда сопровождается тупой болью, ощущением жжения или тошнотой. Прием препаратов, помогающих пищеварению, или опорожнение кишечника могут принести некоторое облегчение, однако неприятное чувство, как правило, не проходит.
Такие симптомы могут появиться в том случае, если повреждение происходит на задней стенке сердца в связи с блокадой правой коронарной артерии. Дело в том, что нервы, идущие от задней стенки сердца, расположены совсем рядом с нервами, передающими болевой сигнал в живот.
БОЛЬ В НИЖНЕЙ ЧЕЛЮСТИ И ШЕЕ
Она распространяется на обе стороны челюсти, а иногда и на обе стороны шеи. Бывает и так, что боль возникает первоначально в шее.
БОЛЬ В РУКЕ ИЛИ ПЛЕЧЕ
Подробнее…
Хотя обычно болит левая сторона, боль или чувство тяжести могут распространиться через плечо и на правую руку. Боль обычно бывает давящей, а не острой и распространяется по руке, вниз к запястью и пальцам. При этом трудно точно указать место, где болит, как это можно сделать при травме.
ОДЫШКА
Некоторые жертвы инфаркта начинают вдруг тяжело дышать, задыхаться после самой обычной нагрузки. Это нарушение дыхания описывается иногда как «кислородное голодание» и не исчезает при отдыхе.
Больной может несколько минут посидеть, и дыхание как будто восстанавливается. Но как только он продолжит ходьбу, одышка возвращается. Нарушиение дыхания — это симптом, который часто игнорируется, особенно пожилыми людьми, полагающими, что «это просто от старости».
ЧУВСТВО УСТАЛОСТИ
Одышка часто сопровождается усталостью, охватывающей все тело.
Запомните!
Самым успешным бывает лечение, начатое в течение часа от момента появления опасного симптома. А через двенадцать часов медицина, к сожалению, уже бессильна помочь…
Опасно для жизни!
Все осложнения инфаркта миокарда опасны для жизни, их появление значительно снижает прогноз и надежду на благополучный исход.
К особо опасным осложнениям относятся:
- Острая (в остром периоде заболевания) и хроническая (после рубцевания зоны инфаркта) сердечная недостаточность, то есть нарушение насосной функции сердца, которая отягощается сердечной астмой и отеком легких.
- Нарушения сердечного ритма (аритмии) и проводимости импульса (блокады).
- Кардиогенный шок, при котором происходит внезапное снижение сократительной способности левого желудочка сердца и одновременно сильное расширение артериального русла, что приводит к резкому падению давления.
- Эмболия (закупорка кровотока) в легочной артерии или в большом круге кровообращения.
- Острая аневризма левого желудочка сердца (состояние грозит разрывом сердца).
Как избежать рецидива и повтора инфаркта миокарда?
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Хотя рецидивирующий и повторный инфаркт миокарда в общем служат свидетельством возобновления некротических процессов в мышечных тканях сердца, между ними есть различия. Так рецидивирующим называют процесс, начавшийся меньше, чем через два месяца после ИМ. Повторный же развивается спустя более двух месяцев.
- Как отличить рецидив от повтора по ЭКГ
- Характерные признаки рецидива
- Характерные признаки повторного инфаркта
- Как избежать повторения
Классификация инфарктов сердечной мышцы достаточно обширна. Его различают по форме, зоне локализации, течению, скорости развития и так далее. Так рецидивные процессы могут начаться независимо от уже протекающего патологического процесса. А вот острый ИМ – это стремительно развивающая патология (как первичная, так и вторичная). Без должного лечения, последующего наблюдения и профилактики невозможно определить, сколь благоприятными окажутся последствия. Ведь ИМ – очень опасное заболевание, граничащее со смертельным риском для жизни пациента.
Опасность ИМ еще и в том, что помимо серьезных последствий, ни один из пациентов не застрахован от второго, третьего и более воспалений. Что только усугубляет состояние сердечно-сосудистой системы больного. Статистические данные говорят о как минимум 25-29% повторов. Притом, сказать, кто больше застрахован – соблюдающий охранительный режим или ведущий привычный образ жизни пациент – невозможно.
Как отличить рецидив от повтора по ЭКГ
ЭКГ при рецидивирующем инфаркте миокарда
Иногда зона локализации находится в максимальной близости от старого рубца, в отдалении или в области другой стенки. А в этих случаях ЭК-грамма уже укажет на свежие инфарктные изменения.
В случае рецидива патологический процесс в каждом новом очаге начинается заново. Протекает самостоятельно, независимо от первичного проявления ИМ (то есть, когда начальный инфаркт еще не до конца зарубцевался). На ЭК-грамме заметен в 70% случаев.
Характерные признаки рецидива
Рецидивирующий ИМ коварен, его можно спутать с затяжным течением. Но опытный врач в процессе диагностики сможет обличить «обманщика». При затяжном течении зона локализации первичного проявления увеличивается, острейший и острый периоды все тянутся и тянутся. А в новых очагах воспалительный процесс начинается заново. Поэтому и создается впечатление «топтания на месте».
Первичный инфаркт здесь рассматривается, как крупноочаговый или обширный, и является острым нарушением коронарного кровообращения. Его течение длительное, подразделено на четыре периода:
- Острейший (0,5-2 часа) – уменьшение кровоснабжения участка, появления признаков отмирания тканей;
- Острый (2-10 суток и больше) – образование некротической области, размягчение мышц;
- Подострый (до 4 недель) – начальный этап рубцевания;
- Послеинфарктный (3-5 месяцев) – полноценное формирование рубца, привыкание миокарда к новым условиям работы.
Стенозирующий атеросклероз коронарных артерий — наиболее вероятная причина рецидива
В результате многочисленных наблюдений были сделаны выводы о наиболее вероятных причинах рецидивов. Основным условием такой формы ИМ является тяжелый стенозирующий атеросклероз коронарных артерий при поражении коллатеральных сосудов. Происходит не только «выключение» коронарной артерии из-за тромбоза, но и нарушается ее способность к адекватному расширению. Функциональное отягощение миокарда приводит к образованию новых некрозов.
При этом не стоит исключать и тот факт, что рецидивный процесс может начаться не только на периферии, но и в зоне инфаркта. Это объясняется несоответствием между потребностью в кровоснабжении и состоянием коронарного кровотока. В результате процент рецидивирующего течения колеблется в пределах от 4% до 30%.
Наблюдается следующее:
- уменьшение массы сократительного миокарда;
- рост частоты хронической недостаточности кровоснабжения;
- обострение нарушений сердечного ритма;
- увеличение длительности стационарного лечения (из-за возобновляющихся инфарктных процессов длительное время наблюдается острый период течения);
- повышается риск летального исхода, в том числе и стационарных пациентов (до 35% случаев).
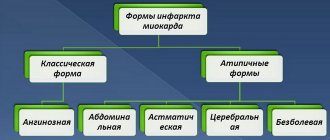
Варианты клинической картины рецидива:
Зачем вы кормите аптеки, если гипертония, как огня, боится обычную…
Табаков раскрыл уникальное средство против гипертонии! Чтобы снизить давление, сохранив сосуды, добавьте в…
- аритмический;
- гастралгический;
- астматический;
- бессимптомный;
- ангинозный.
Это вызывает некоторые трудности лабораторной и аппаратной диагностики. Так, например, если приступы болей при начальном инфаркте были слабыми, и пациент не был госпитализирован. То впоследствии с очередными приступами и госпитализацией первичный инфаркт не ЭКГ будет незаметен, тогда как рецидивное воспаление просматривается лучше. Пациенту ставится диагноз «инфаркт миокарда» без указания рецидива, а первоначальные симптомы определяются, как проявление стенокардии. Это в дальнейшем может повлиять на весь процесс лечения.
Еще рецидив может «прятаться» под предлогом осложнений ИМ, например, аритмией. Рецидивные процессы некроза негативно отражаются на состоянии организма пациента. Могут возникнуть:
- отек органов дыхания;
- кардиогенный шок;
- обширное некротическое поражение.
Характерные признаки повторного инфаркта
Как было упомянуто, повторный инфаркт миокарда развивается спустя 2 и более месяцев после первого случая. В группе риска находятся немолодые мужчины, перенесшие данное заболевание. Повторное течение тяжелое, часто выявляются астматический и аритмический варианты. Симптоматика уже менее выражена, так как на ранее пораженных участках ИМ болевая чувствительность снижена.
Наиболее распространенной причиной любого инфаркта миокарда является атеросклероз с образованием бляшек на стенках коронарных артерий. Постепенное уменьшение просвета, оседание тромботических образований приводит к полной окклюзии. В ткани прекращается подача кислорода и полезных веществ, содержащихся в крови, из-за чего, собственно, и начинается отмирание клеток.
При повторном ИМ атеросклеротические бляшки никуда не деваются, рано или поздно окклюзии не избежать. Если в процесс вовлечен тот же кровеносный сосуд, то некроз образуется в районе рубца первого инфаркта, если же другие сосуды – то повторный ИМ затрагивает другие стенки сердца.
Факторы влияния:
- половая принадлежность пациента: мужчины чаще, чем женщины склонны к развитию болезней сердца;
- возраст: для мужчин риск есть в любом возрасте, для женщин – после наступления климакса; средние показатели колеблются от 45-50 лет и старше, к 70-ти годам процентное соотношение мужчин и женщин выравнивается;
- генетическая предрасположенность;
- избыточный вес;
- хронические эндокринные заболевания;
- высокий уровень холестерина в крови;
- высокое АД;
- неправильный образ жизни: питание, режим, вредные привычки;
- психоэмоциональные расстройства, стрессы;
- ненадлежащая профилактика атеросклеротической болезни или ее отсутствие;
- несоблюдение врачебного предписания щадящего режима после перенесенного инфаркта: питание, физические нагрузки, курение, алкоголь.
Для повторного инфаркта характерны давящие или острые боли в области сердца
Повторный инфаркт может развиваться так же, как и первый случай, иметь такое же течение и симптоматику. Для него характерны продолжительные боли в области сердца, иррадиирущие в левую руку, предплечье, межлопаточное пространство, шею, нижнюю челюсть. Характер их острый или давящий. Боли не снимаются нитроглицерином, или снимаются частично, ненадолго. Ощущается общая слабость, наблюдается побледнение кожного покрова, гипергидроз.
Характер болей может в этот раз и несколько отличаться от предыдущего проявления патологии. Инфаркт обычно имеет последствия, что накладывает негативный отпечаток на каждую новую его вспышку.
Повторный некроз миокарда может протекать без болей в сердце, но с признаками аритмического, абдоминального или астматического варианта:
- отдышка;
- проблемы с дыханием, отек легких;
- синюшность;
- потеря сознания;
- резкое падение АД.
Как избежать повторения
Кроме этого нужно пересмотреть свой образ жизни и постараться исключить все возможные факторы влияния.
В группе риска находятся пациенты, страдающие на сахарный диабет, поэтому регулярное кардиологическое наблюдение крайне необходимо.
Для профилактики и реабилитации, врачи рекомендуют постоянный прием бета-адреноблокаторов, антиагрегантов и статинов
Профилактика и реабилитация после инфаркта необходимы для предупреждения постинфарктной стенокардии и повторных некрозов. К врачебным рекомендациям относятся:
- Постоянный, непрерывный, пожизненный прием бета-адреноблокаторов, антиагрегантов и статинов.
- Коррекция образа жизни: режим, питание, отказ от вредных привычек, умеренная физическая нагрузка.
- Профилактика или лечение психоэмоционального состояния.
- Постельный режим (в острый период и при рецидивирующем ИМ).
- ЛФК по назначению.
- Регулярные неизнурительные пешие прогулки на свежем воздухе.
- Санаторно-курортный отдых и лечение.
- Временная нетрудоспособность: длительный больничный или переход на легкие формы труда. Заметим, для повторного ИМ установлен условный период 90-120 дней. А вот в случае с реконструктивной хирургией сосудов, больничный предусмотрен на год.
- Перенесшим инфаркт не рекомендовано после восстанавливаться на работу, если это такие профессии: летчик, пилот, водитель любого вида транспорта, диспетчер, почтальон, курьер, крановщик, монтажник-высотник и так далее. Противопоказана также посуточная занятость и ночные дежурства.
Инфаркт миокарда последнее время значительно «помолодел». Эта болезнь не возникает внезапно, ей предшествуют множество неблагоприятных факторов, в том числе и заболевания сосудов. Острый сердечный приступ требует экстренного реагирования, так как в отсутствие первые шесть часов адекватного лечения пациент может попросту скончаться. Поэтому людям в зоне риска важно регулярно посещать плановые осмотры у кардиолога. Да и остальным тоже. Ведь это же сердце – главный двигатель человеческого организма!
– оставляя комментарий, вы принимаете Пользовательское соглашение
- Аритмия
- Атеросклероз
- Варикоз
- Варикоцеле
- Вены
- Геморрой
- Гипертония
- Гипотония
- Диагностика
- Дистония
- Инсульт
- Инфаркт
- Ишемия
- Кровь
- Операции
- Сердце
- Сосуды
- Стенокардия
- Тахикардия
- Тромбоз и тромбофлебит
- Сердечный чай
- Гипертониум
- Браслет от давления
- Normalife
- Аллапинин
- Аспаркам
- Детралекс
Экстренная ситуация: что принять?
При возникновении острой боли рекомендуется принять 1-2 таблетки нитроглицерина (если нет значительного снижения артериального давления) под язык. Можно повторять прием нитроглицерина через 20-30 минут или воспользоваться препаратами пролонгированного действия (сустак, нитронг, нитрогранулонг, сустонит, эринит и т. д.).
Внутрь надо принять любой имеющийся под рукой АНАЛЬГЕТИК (1-2 таблетки пенталгина, баралгина или спазгана, анальгина и т. п.).
Могут помочь КОРВАЛОЛ, ВАЛОКОРДИН — до 50-60 капель или любой успокаивающий седативный препарат (например, феназепам, 1-2 таблетки).
Если есть панангин (аспаркам, оротат калия), можно выпить 2-3 таблетки. Обязательно старайтесь контролировать артериальное давление.
При высоком АД к лечению можно добавить гипотензивные препараты в привычной для больного дозировке (если он принимал их раньше). При этом не стремитесь резко и значительно снизить артериальное давление — это может ухудшить приток крови к сердцу.
Что делать до приезда «скорой»
При инфаркте человек может мгновенно потерять сознание, у него может остановиться дыхание и сердцебиение. В таком случае надо немедленно начинать реанимационные мероприятия, не дожидаясь приезда «скорой помощи».
Причем сначала надо начать реанимацию, а затем попросить когото из окружающих вызвать «неотложку».
Если у больного отсутствует реакция на внешние раздражители, надо:
✅ 1. УЛОЖИТЬ ЧЕЛОВЕКА НА СПИНУ на ровную поверхность и запрокинуть ему голову, обеспечив проходимость дыхательных путей. Если у него рвота, надо повернуть его голову набок и очистить ротовую полость от содержимого с помощью любой ткани.
✅ 2. ПРОВЕРИТЬ, ЕСТЬ ЛИ ДЫХАНИЕ. Если самостоятельного дыхания нет, надо делать искусственную вентиляцию легких методом «рот в рот». При этом не забывайте, что нос больного в момент вдувания воздуха должен быть зажат.
✅ 3. ПРОВЕРИТЬ, ЕСТЬ ЛИ СЕРДЦЕБИЕНИЕ. Не пытайтесь нащупать пульс на запястье — приложите пальцы к сонной артерии (участок шеи под челюстью). Если пульсации нет, начинайте проводить непрямой массаж сердца. То есть положите ладони одна на другую посредине грудины и, используя массу своего тела, ритмично нажимайте основанием ладоней вниз, смещая грудину к позвоночнику. Ритм — немного чаще, чем раз в секунду (80 нажатий в минуту).
Если реанимация проводится в одиночку, через каждые 15 нажатий следует сделать два подряд вдувания воздуха в легкие больного.
ОСОБОЕ ВНИМАНИЕ ДИАБЕТИКАМ
Инфаркт миокарда у больных сахарным диабетом как у мужчин, так и женщин встречается одинаково часто, но развивается он значительно раньше, чем у людей, которые не страдают сахарным диабетом, а протекает тяжелее и длительнее.
У диабетиков чаще нарушается сердечный ритм, развивается отек легких, возникают желудочно-кишечные кровотечения. Самое опасное то, что у болыльных сахарным диабетом инфаркт миокарда нередко протекает без боли.
Заподозрить его можно лишь по внезапному ухудшению общего состояния больного, появлению одышки, слабости, перебоям в сердце. Одновременно нарастает жажда, пропадает аппетит, возникают тошнота и рвота.
Предупредить повторение
Подробнее…
Когда человека выписывают из больницы после инфаркта миокарда, ему с собой дают список лекарственных препаратов, которые он должен принимать дома.
Зачем? С одной целью — чтобы предупредить повторные обострения ишемической болезни.
Лекарственные препараты, применяемые для компенсации нарушенного кровоснабжения сердечной мышцы в постинфарктный период, называются антиангинальными средствами. Как правило, они имеют широкий спектр воздействия на организм: предупреждают появление приступов стенокардии, улучшают сократительную способность миокарда, снижают артериальное давление, воздействуют на ритм сердечных сокращений, оказывают и другую фармакотерапевтическую помощь.
Наиболее эффективными и широко применяемыми в настоящее время антиангинальными препаратами являются нитраты в разных лекарственных формах: например, медленно растворяющиеся в желудочно-кишечном тракте таблетки («таблетки ретард») нитроглицерина (патентованное название сустак, нитронг и др.), изосорбида динитрата (нитросорбид).
Это и антагонисты кальция — верапамил (финоптин, коринфар, кордафен), дилтиазем. А также бета-блокаторы — пропранолол (синонимы: анаприлин, обзидан, индерал), атенолол.
Важно!
Каждый пациент по возвращении из лечебного учреждения домой должен знать и названия, и дозы (по часам суток) приема медикаментов, цель их назначения, продолжительность лечебного курса, ожидаемый терапевтический эффект. Более того, даже возможные побочные действия назначенных лекарств.
Пожизненная таблетка
Замедлить развитие патологических процессов (и тем самым снизить риск повторного удара) можно с помощью лекарств.
«Принимать лекарства пациенту, перенёсшему сосудистую катастрофу, придётся всю жизнь, — говорит замдиректора Медицинского научно-образовательного центра МГУ, член-корреспондент РАН Симон МАЦКЕПЛИШВИЛИ. — Но убедить в этом пациентов бывает непросто.
Иногда человеку, перенёсшему инфаркт, требуется 5-7 медикаментов ежедневно. На языке пациентов это называется „травить организм химией“. А поскольку приём сердечных препаратов не даёт очевидного эффекта (как, например, приём жаропонижающих или обезболивающих), некоторые считают их бесполезными, а значит, ненужными. К тому же, изучив вкладыш к препарату (где указаны даже однажды зафиксированные побочные действия), пациент подчас приходит к выводу, что лучше пить заряженную воду и шептать заговоры — у этих средств, как известно, побочные действия не выявлены.
Однако практика показывает: отказ от приёма препаратов — главная причина возникновения повторного инфаркта, при котором риск смерти пациента возрастает в 2,7 раза!»