Инсульт — опасное состояние, связанное с нарушениями кровообращения в головном мозге, которое может спровоцировать необратимые изменения в организме, а иногда приводит к летальному исходу.
В последние несколько лет инсульт и одна из его разновидностей под названием микроинсульт диагностируется не только у пожилых, но и у молодых людей, причем у мужчин и женщин они могут проявляться по-разному.
Для спасения жизни человека в данном случае необходимо быстро определить заболевание и в течение трех часов доставить его в медицинское учреждение, где будет оказана профессиональная помощь.
Как распознать признаки инсульта и микроинсульта у мужчин, и чем эти состояния отличаются друг от друга?
Характеристика
Инсульт – состояние, обусловленное прекращением кровоснабжения участка мозговой ткани или внутричерепным кровоизлиянием, вследствие чего происходит компрессия близлежащих мозговых структур. Микроинсульт или ТИА (ишемическая атака преходящего типа) – это такая малая форма инсульта, которая носит преходящий характер, что подразумевает кратковременность нарушений.
Микроинсульт у мужчин и женщин – это неврологическая недостаточность, которая возникает внезапно и связана с очаговым ишемическим повреждением участка мозга. Симптомы микроинсульта, какие напоминают признаки инсульта, у мужчин и женщин выражаются в кратковременном прекращении функций определенных органов и частей тела в зависимости от расположения патологического очага в веществе головного мозга.
Латентная опасность перенесенного мини инсульта заключается в необратимом повреждении вещества мозга. Ишемия (местное ухудшение кровоснабжения) охватывает небольшой участок нервной ткани, поэтому симптомы микроинсульта у женщин и мужчин слабо выражены, какие можно не заметить, если не акцентировать внимание. Незаметные проявления не проходят бесследно. Последствия микроинсульта у мужчин и женщин:
- Повышение риска развития обширного инсульта (4-10% пациентов на протяжении следующих после ТИА 2-х суток, 10-20% пациентов на протяжении следующих после ТИА 90 суток, 25-29% пациентов на протяжении следующих после дебютного эпизода ТИА 5-и лет).
- Повреждение мозгового вещества с накопительным эффектом, что проявляется в развитии сосудистой деменции и медленно прогрессирующего неврологического дефицита.
- Повышение риска летального исхода, обусловленного инфарктом миокарда (6-10% пациентов, перенесших ТИА, ежегодно).
В Википедии микроинсульт значится как ПНМК (нарушение мозгового кровотока преходящего типа), проявляется общемозговыми или очаговыми симптомами, причем нарушения являются обратимыми и регрессируют в течение 24 часов, после перенесенного эпизода возможны незначительные органические расстройства, такие как ухудшение когнитивных способностей, изменение психо-эмоционального фона (частая смена настроения, раздражительность, депрессивное состояние), поведенческие расстройства.

ТИА редко диагностируется в молодом возрасте. Патология распространена среди пациентов среднего и пожилого возраста старше 40-45 лет. Пожилой возраст является фактором риска развития эпизода ТИА. В числе других провоцирующих факторов стоит отметить инсульт в анамнезе, наследственную предрасположенность (наличие близких родственников, перенесших инсульт), мужской пол (2,7% случаев среди мужчин в возрасте старше 65 лет). У пациентов женского пола патология диагностируется реже (1,6% случаев среди женщин в возрасте старше 65 лет).
Первая помощь при инсульте
Через несколько часов после микроинсульта состояние пострадавшего приходит в норму, и первые симптомы исчезают. Серьезные опасения за жизнь пациента возникают, если признаки заболевания приобретают длительный характер. Часто кратковременность микроинсульта позволяет пациенту успокоиться и продолжать вести тот образ жизни, к которому он привык. Но последствия заболевания могут быть самыми серьезными и рано или поздно привести к приступу инсульта.
Первые признаки заболевания можно выявить следующим образом:
- Попросить больного улыбнуться. При перекосе мышц лица с большой уверенностью можно определить удар.
- Попросить подержать руки перед собой в течение нескольких секунд. При инсульте это сделать невозможно, так как ощущается большая слабость не только в руках, но и во всем теле.
- На просьбу рассказать о своем самочувствии, человек не может ответить, путается в словах, как в состоянии алкогольного опьянения.
В таких ситуациях срочно нужно вызывать врача, так как налицо признаки инсульта.
Что можно предпринять до приезда скорой помощи:
- Уложить больного на твердую поверхность, подложив что-то под голову. Это предотвратит отек головного мозга.
- Если наблюдается рвота, то нужно наклонить голову в сторону, чтобы человек не задохнулся.
- Развязать галстук и освободить воротник, расстегнуть ремень на брюках. Главное – обеспечить приток воздуха.
- Нельзя давать больному есть или пить, так как у него может быть нарушена глотательная функция, и он просто задохнется.
- Измерить давление. В случае высоких показателей можно дать лекарство, которое назначено доктором. Самостоятельно принимать решение о лечении появившейся гипертонии нельзя.
Различия между инсультом и микроинсультом
Микроинсульт отличается от инсульта меньшей продолжительностью и более слабой выраженностью симптомов, чем нередко обусловлено игнорирование проблемы. Многие пациенты переносят микроинсульт на ногах, не придавая значения тревожным сигналам. Разница между ТИА и инсультом заключается в скорости восстановления после эпизода нарушения церебрального кровотока.
Обычно признаки микроинсульта у женщин и мужчин регрессируют в течение суток, в то время как после инсульта тяжелые нарушения могут наблюдаться на протяжении 3 суток и впоследствии требуют реабилитации, период которой обычно превышает 3 месяца. Чтобы отличить ТИА от инсульта, проводят обследование в формате МРТ.
Различие между ТИА и инсультом заключается в обратимости структурных изменений мозгового вещества. ТИА не сопровождается образованием участка некроза нервной ткани (инфаркта мозга), что подтверждают результаты МРТ (диффузно-взвешенная визуализация). При ТИА маловероятно возникновение очага инфаркта, если длительность недостаточности кровоснабжения не превышает 1 час.
Чтобы понять, что был инсульт или микроинсульт, нужно знать отличия между ними, к примеру, такое как продолжительность приступа церебральной недостаточности. Длительность эпизода ТИА обычно не превышает 1 час, в большинстве случаев эпизод длится не больше 5 минут. При ишемическом инсульте выраженный неврологический дефицит наблюдается значительно дольше.
Виды
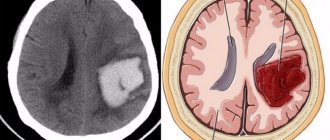
Истончение сосудистой стенки, вследствие которого происходит ее разрыв, приводит к геморрагическому инсульту. Признаки, характерные для этого вида:
- Больной падает, теряется ориентация, может наступить кома;
- Дыхание сопровождается хрипами;
- Наблюдается скачок давления;
- Глаза непроизвольно двигаются;
- Может открыться рвота;
- Наступает паралич со стороны, противоположной к пораженному полушарию.
Ишемический инсульт характеризуется нарушением кровообращения мозга, вызывающим неврологические изменения в психике. Состояние больного спустя пару дней становится тяжелым.
Причины возникновения и патогенез
Микроинсульт – это такое нарушение мозгового кровотока, которое возникает вследствие полиморфных причин, что и обуславливает его признаки. Причины, от чего бывает микроинсульт, аналогичны тем, которые провоцируют развитие масштабного нарушения мозгового кровотока, протекающего в острой форме. Основная причина – обструкция (непроходимость) сосудистого русла, спровоцированная факторами:
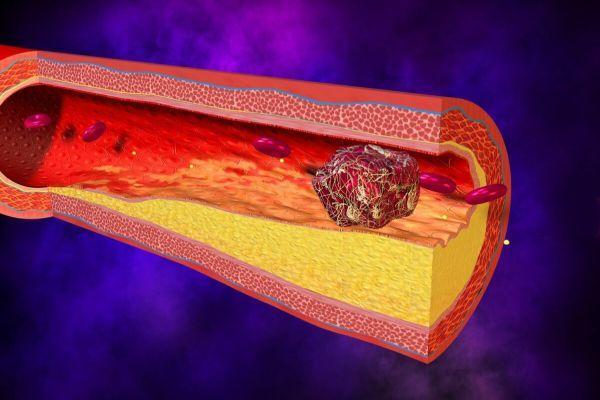
- Атеросклеротическое поражение артерий. Когда развивается атеросклероз, происходит формирование атеросклеротических липидных бляшек, которые разрастаясь, перегораживают сосудистый просвет и препятствуют кровотоку.
- Эмболия (патологический процесс, сопровождающийся присутствием и циркуляцией в крови эмбол – нетипичных частиц, которые в норме отсутствуют в крови и лимфе). Эмболия нередко приводит к окклюзии (закупорке) сосудистого просвета, что ассоциируется с недостаточностью кровоснабжения на локальном участке.
- Тромбоз (патологический процесс, сопровождающийся прижизненным формированием кровяных сгустков). Тромбы препятствуют свободному току крови в сосудах.
Лакунарная форма развивается на фоне нарушения нейрогуморальной регуляции тонуса сосудистых стенок, из-за чего случается резкое сужение (спазм) мелких артерий и артериол. Основными провоцирующими факторами во всех случаях являются сахарный диабет и артериальная гипертензия – заболевания, сопровождающиеся повреждением сосудистой стенки. Другие провоцирующие факторы:
- Дислипидемия (нарушение липидного обмена, повышение концентрации липидов в крови).
- Курение, злоупотребление спиртными напитками.
- Ожирение абдоминального типа (отложения жировой клетчатки преимущественно в зоне брюшной полости).
- Гиподинамия (малая физическая активность).
- Питание с преобладанием в рационе жиров животного происхождения.
- Хронические стрессы, депрессивное состояние.
- Заболевания сердца (инфаркт миокарда, эндокардит инфекционного генеза, мерцательная аритмия).
- Васкулит (системное заболевание, сопровождающееся воспалением и повреждением стенок сосудов).
Недостаточность кровоснабжения мозговой ткани приводит к развитию специфических реакций, получивших название ишемический каскад. Ишемические процессы на участке мозгового вещества при микроинсульте могут распространяться на другие отделы мозга, если больному не оказать своевременную помощь.
Окклюзии тромботического генеза, эмболия церебральных сосудов, окклюзия малокалиберных церебральных сосудов нетромботического генеза, стеноз мозговых артерий, возникающий на фоне гипотонии и сокращающий объем мозгового кровообращения в магистральных артериях – наиболее частые причины, из-за которой развивается микроинсульт у женщин и мужчин.
В общей группе ПНМК выделяют ТИА, церебральную дисфункцию (кратковременные пароксизмы в форме обморока) и церебральный криз гипертензивного генеза. При церебральном кризе решающую роль в патогенезе играет резкое и значительное повышение показателей артериального давления.
Эпизоды церебральной дисфункции возникают в результате интенсивной компрессии (сдавления) вертебральной артерии, что обусловлено резкими поворотами головы. Чтобы разобраться, как происходит микроинсульт, важно понять механизм развития. Основные этапы патогенеза:
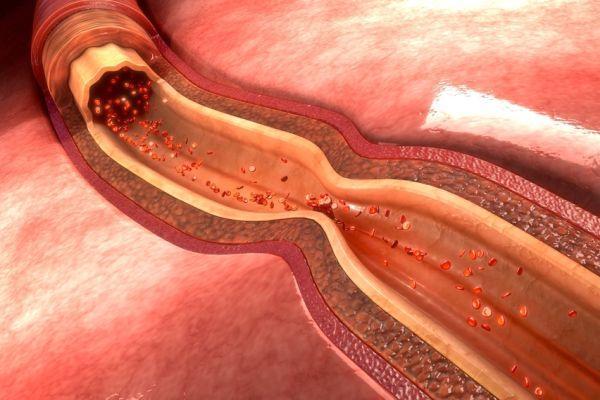
- Нарушение ауторегуляции кровообращения мозга – спазм мускулатуры сосудистой стенки с развитием состояния застоя крови в венах и капиллярах.
- Закупорка сосудистого русла микро-эмболами и микро-тромбами на фоне изменения агрегационных характеристик крови.
- Развитие перифокального отека за счет увеличения объема внеклеточного пространства как результат увеличения проницаемости мембраны клеток, формирующих капиллярный эндотелий. Проницаемость мембран выше у клеток, расположенных в зоне очага поражения.
- Появление локальных очагов ишемии на фоне тромбоза мелких артерий или облитерации (закрытия) сосудистого просвета при сохранении компенсаторного (заместительного) кровоснабжения в области Виллизиева круга.
- Стеноз (стойкое сужение просвета) магистральных артерий как следствие понижения показателей артериального давления.
- Интракраниальная микро-геморрагия (локальные очаги кровоизлияния).
Эпизод ТИА чаще обусловлен эмболией церебральных артерий (сонных, позвоночных). Иногда приступы происходят на фоне гипоперфузии (уменьшение объема крови, проходящей через нервные ткани) – состояния, которое возникает в результате выраженной гипоксемии (кислородная недостаточность) и приводит к структурным изменениям в мозговом веществе с появлением неврологической симптоматики очагового типа.
Другие причины развития эпизода ТИА включают ухудшение функции транспорта кислорода в крови (к примеру, вследствие анемии или интоксикации угарным газом), увеличение вязкости крови (к примеру, на фоне полицитемии – увеличение концентрации эритроцитов и тромбоцитов в крови). Перечисленные заболевания представляют особую опасность, если протекают на фоне стеноза артерий, питающих мозг.
Подключичный синдром (симптомокомплекс, возникающий из-за окклюзии проксимального сегмента подключичной артерии, что приводит к компенсаторному ослабленному току крови в позвоночной или внутренней артерии груди) в совокупности с интенсивной физической работой руками провоцирует усиление кровоснабжения верхних конечностей.
В результате сокращается объем крови, поступающей в позвоночную артерию. Основной поток крови уходит в направлении подключичной артерии, что сопровождается сокращением объема крови, поступающей в вертебробазилярный бассейн. Как следствие патологического процесса появляются признаки ишемии, в том числе эпизоды ТИА.
Нередко ТИА происходят у молодых людей и детей на фоне патологий сердца, сопровождающихся высокими значениями гематокрита (концентрация красных кровяных клеток в крови) и развитием эмболии. Чтобы понять, как распознать микроинсульт, важно знать его симптомы.
Предынсультное состояние: симптомы у женщин и мужчин, лечение, последствия
Ни одно острое нарушение мозгового кровообращения (ОНМК, инсульт) не возникает случайно. Угрожающее жизни состояние всегда имеет предысторию, и это не обязательно хроническая тяжелая болезнь.
Порой инсульты проявляются на фоне стресса или физического перенапряжения, и почти всегда в их основе лежит неправильная расстановка приоритетов. Человек пренебрегает своим здоровьем, игнорирует болезненные симптомы из-за высокой занятости на работе или в семье, а иногда банально не следит за собой.
Предлагаем поговорить, что такое предынсультное состояние, как оно проявляется, и что предпринять, чтобы избежать беды.
Возможные причины развития
Инсульт бывает двух видов – геморрагический и ишемический (инфаркт мозга).
Геморрагический инсульт происходит в результате разрыва сосуда головного мозга либо частичного нарушения его целостности, при котором кровь начинает просачиваться сквозь стенку сосуда. В медицинской терминологии это состояние получило название — кровоизлияние в мозг.
Ишемический инсульт вызван временной блокадой артерий головного мозга, а также крупных артерий, например, сонной или позвоночной.
В результате чего кровь, обогащенная кислородом, перестает поступать к определенному участку головного мозга.
Чаще всего блокада кровотока связана с тромбом или атеромой, которые вместе с кровяным руслом попадают в узкие сосуды и артерии мозга, полностью перекрывая их проходимость.
Если происходит неполная закупорка сосуда, то это состояние носит временный и, при экстренно оказанном лечении, обратимый характер. Оно называется — транзиторная ишемическая атака.
Человек в это время начинает испытывать характерные симптомы, предшествующие будущему инсульту. В отличие от самого инсульта, транзиторная ишемическая атака не вызывает серьезных поражений мозга, но все же очень опасна.
Достоверную причину того, почему в какой-то момент тромб или атеросклеротическая бляшка отрываются и попадают в общий кровоток – установить невозможно.
Существует предположение, что это происходит под воздействием факторов, провоцирующих скачок артериального давления и спазм артерий головного мозга:
- температурное воздействие (перегрев, тепловой удар, переохлаждение);
- употребление напитков, содержащих этиловый спирт;
- сильное эмоциональное потрясение;
- длительное пребывание в состоянии стресса;
- физические упражнения, выполняемые с высокой частотой и большой амплитудой.
Кроме этого, к предынсультному состоянию относится гипертонический криз и его осложнение – гипертоническая энцефалопатия. Они могут быть вызваны резким скачкообразным повышением артериального давления в результате запущенной гипертонической болезни, эклампсии, нефрита в острой стадии и других тяжелых заболеваний.
Опасные симптомы предынсульта
Предвестниками инсультов выступают два состояния – транзиторная ишемическая атака (ТИА) или гипертонический криз. Симптоматика обеих патологий перекликается между собой, но существует важное отличие – при ТИА пациент всегда теряет сознание, при гипертоническом кризе это происходит редко. Также имеет значение сколько длится ТИА.
Если продолжительность приступа превышает сутки, атака почти всегда заканчивается инсультом. При гипертоническом кризе сценарий немного другой – если приступ удается быстро купировать, инсульта можно не опасаться. Если же подъем АД произошел внезапно и первая помощь пациенту не оказана своевременно, следующим шагом может стать ОНМК.
Важно: Эпизоды ТИА – это предупреждение пациенту об угрозе инсульта. ОНМК может произойти в течение 5 лет после атаки.
Клиническая картина предынсульта напрямую зависит от ишемического или геморрагического типа будущего нарушения кровообращения.
Ишемический тип
Рассмотрим по каким симптомам определяют предынсультное состояние, при котором лечение направлено на устранение ишемии.
Симптомы предынсульта ишемического типа нарастают постепенно и возникают у людей старше 50 лет. Вот наиболее частые проявления:
- нарушения речи – человек путает слоги, нечетко произносит слова, а тои вовсе не может говорить,
- выраженная бледность кожи и резкая суставная слабость,
- асимметрия лица, его онемение – угол рта опускается, язык отклоняется в сторону,
- слабое наполнение пульса и боль за грудиной,
- двоение в глазах, монокулярная слепота.
Важно: Данная симптоматика возможна на фоне нормальных показателей АД и температуры.
Геморрагический тип
В отличие от ишемии геморрагический предынсульт характеризуется внезапным началом. Наблюдаются следующие симптомы:
- резкая слабость или моторное возбуждение,
- внезапные обмороки,
- резкие перемены эмоционального состояния – внезапное веселье, депрессия, ярость,
- непроизвольные движения – пациент хлопает ладонью по своему телу, отмахивается и проч.,
- сильная потливость,
- выраженная гиперемия, синюшность лица или, напротив, резкая бледность,
- судороги,
- затруднение дыхания.
Особенности возраста и пола
Как мы уже отметили ранее, при предынсультном состоянии возникают чаще симптомы у мужчин, чем у женщин. Самая распространенная возрастная группа – это работоспособные мужчины после 45 лет, но не достигшие 60-летнего возраста.
Если хронических патологий, которые мы описали выше, у человека нет, развитие болезни связано с предшествующей напряженной физической работой, вредными привычками.
Нередко предынсультное состояние развивается как осложнение абстиненции или синдрома отмены алкоголя.
Признаки предынсультного состояния редко возникают у женщин в репродуктивном возрасте. Чаще приступ начинается у пожилых дам, перешагнувших 60-летний рубеж. В постклимактерическом периоде у женщин развиваются патологии сосудов, повышается содержание холестерина в крови, появляется артериальная гипертензия, что и приводит к предынсульту.
Говорить об обособленности симптомов и считать какие-то признаки только мужскими, а другие только женскими, вряд ли разумно. Имеет значение тип состояния – ишемический или геморрагический и наличие сопутствующих патологий.
Кто находится в группе риска?
Чаще всего инсульт диагностируют у пожилых людей старше 50 – 60 лет, однако он может случиться и у молодых. То есть фактически – в любом возрасте.
В группу риска с предрасположенностью к сосудистым катастрофам входят лица, страдающие:
- повышенным артериальным давлением (гипертония);
- нарушениями сердечного ритма;
- сахарным диабетом;
- патологиями системы свертывания крови;
- ожирением (в особенности по абдоминальному типу);
- малой подвижностью;
- заболеваниями, сопровождающимися высоким уровнем холестерина;
- аномалиями развития сосудов головного мозга;
- алкогольной и никотиновой зависимостью.
Лечение
Проводится несколькими методами. Задачи три. Снять симптомы и остаточные признаки, устранить первопричину и предотвратить рецидивы.
Медикаментозная коррекция предполагает применение таких препаратов:
- Противогипертензивные, если есть стабильное повышение артериального давления. Ингибиторы АПФ, бета-блокаторы, антагонисты кальция, средства центрального действия, диуретики с мягким калий-сберегающим эффектом.
- Статины. Для быстрого выведения холестерина и устранения уже сформировавшихся бляшек, при условии что они не затвердели из-за солей кальция. Аторис как основной.
- Антикоагулянты и противотромбические. Устраняют сгустки крови. Не дают им сформироваться. Восстанавливают текучесть и реологические свойства жидкой соединительной ткани. Гепарин или Аспирин-Кардио.
- Ангиопротекторы. Защищают сосуды от разрушения.
Прочие лекарства по показаниям. При неэффективности или заведомой малой действенности медикаментов назначается оперативное лечение.
В основном оно нужно при запущенном атеросклерозе, пороках сосудов, вроде врожденных аномалий или аневризм и прочих процессах.
Источник: https://neuro-orto.ru/bolezni/ynsult/predynsultnoe-sostoyanie.html
Симптоматика
Чтобы узнать был ли микроинсульт у женщины или мужчины, нужно уметь узнавать проявления патологии, такие как внезапное помрачение и спутанность сознания, утрата способности понимать чужую речь и произносить слова.

Если происходит повреждение глазной артерии, наблюдается амавроз – монокулярная слепота преходящего типа. Амавроз – абсолютная слепота, которая возникает без явных анатомических нарушений структуры глаза. Основная причина амавроза – ухудшение кровообращения в кровеносной сети, образованной сонными артериями. Часто происходящие нарушения сопровождаются парезом лицевого нерва, что проявляется отсутствием мимики (лицо напоминает застывшую маску).
Первые признаки микроинсульта у женщин и мужчин могут остаться незамеченными, поэтому больные не обращаются к врачу, последствия ПНМК, перенесенного на ногах, выражаются в ухудшении общего самочувствия и когнитивных способностей (память, мыслительная деятельность), снижении работоспособности, быстрой утомляемости. Первые признаки микроинсульта у женщин и мужчин идентичны симптомам ОНМК:
- Парестезия (расстройство чувствительности). Чувство онемения, ощущение жжения, покалывания, ползания мурашек преимущественно в зоне конечностей и лица.
- Зрительная дисфункция (двоение в глазах, выпадение полей обзора, пятна, точки, посторонние предметы в поле зрения, реже зрительные галлюцинации). Чаще расстройство зрения затрагивает один глаз.
- Боль в зоне головы внезапная острого характера.
- Головокружение, невозможность удерживать равновесие.
- Нарушение походки и двигательной координации.
- Затруднения при глотании (дисфагия).
- Судорожные приступы кратковременного характера.
Чтобы распознать микроинсульт у мужчин и женщин, обращают внимание на нарушения, которые возникают на фоне повреждения вещества головного мозга, такие как невозможность поднятия вверх руки, паралич лицевых мышц, выражающийся в отсутствии мимики в одной половине лица. ТИА у пожилых людей может проявляться признаками:
- Контралатеральный (в одной половине тела, на стороне противоположной патологическому очагу) гемипарез. При поражении передней артерии мозга преимущественно вовлекается нога, повреждение средней артерии мозга преимущественно проявляется мышечной слабостью в области руки и лица.
- Недержание мочи.
- Аспонтанность (отсутствие побуждений к речевой, двигательной и другим видам деятельности).
- Гемианестезия (утрата кожной чувствительности в одной половине тела).
- Паталогические рефлексы (к примеру, рефлекс Бабинского, возникающий при штриховом раздражении подошвы стопы и проявляющийся разгибанием большого пальца, или хватательный, возникающий вследствие штрихового раздражения ладони предметом, который больной в ответ непроизвольно и сильно сжимает в руке).
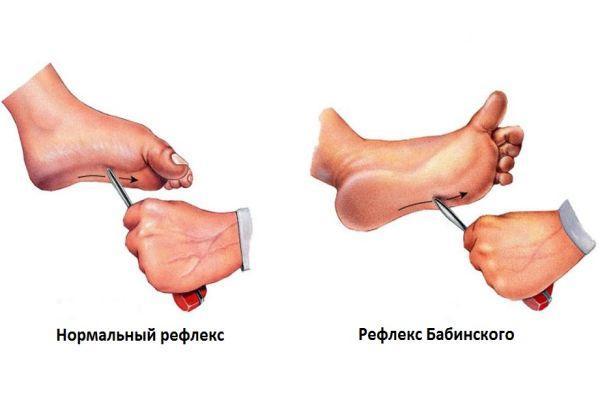
У некоторых пациентов наблюдается гемибаллизм – гиперкинез, проявляющийся резкими, неконтролируемыми движениями крупной амплитуды с вращательным компонентом в одной половине тела. Нередкий признак – апраксия (состояние, характеризующееся нарушением произвольной сложной двигательной активности при сохранении способности выполнять целенаправленные элементарные движения).
При ТИА неврологическая симптоматика носит кратковременный, слабо выраженный характер, поэтому часто больные не замечают признаков патологии. Симптомы при ТИА появляются внезапно, длятся 2-30 минут, затем бесследно регрессируют. Периодичность эпизодов существенно варьируется. У некоторых пациентов может происходить несколько приступов на протяжении суток, у других – несколько эпизодов в течение года.
Признаки микроинсульта, перенесенного на ногах
Ввиду повышенной занятости, убежденности в собственном несокрушимом здоровье не все пациенты могут своевременно распознать симптомы микроинсульта. Некоторые переносят рецидив на ногах. Поскольку симптоматика выражена слабо, мужчина даже не догадывается об угрозе для жизни и здоровья. Первые признаки патологического процесса – расфокусировка зрения и сильное головокружение, которое заставляет пациента принять горизонтальное положение.
Другие заметные симптомы транзиторных ишемических атак, перенесенных на ногах:
- повышенная раздражительность, слабость;
- перекос и онемение лица, тела;
- нарушение координации движений;
- повышенная восприимчивость к громким звукам и яркому свету;
- лихорадка, ощущение жара, сильный озноб.
Диагностика
Патологию диагностируют на основании клинических проявлений. Для подтверждения подозрений проводится инструментальная диагностика, преимущественно КТ, МРТ. Чтобы определить микроинсульт у человека в домашних условиях, опираются на такой важный критерий, как обратимость неврологического дефицита. У пациентов, перенесших ТИА, функции нервной системы полостью восстанавливаются на протяжении 1 часа.
Диагностировать микроинсульт помогут методы, которые применяются для выявления причин ПНМК, к примеру, такие как анализ крови, показывающий концентрацию липидов и глюкозы в крови, или ангиография, позволяющая определять состояние элементов кровеносной системы, питающей мозг. Эхокардиография отражает функциональное состояние сердца.
Диагноз ТИА ставят ретроспективно, опираясь на описание эпизодов, которые произошли в прошлом. Главные критерии – симптомы ишемии в определенном артериальном бассейне, которые полностью регрессируют по истечении 1 часа. Клиническая картина ТИА не включает такие признаки, как изолированное помрачение сознания, его потеря или изолированный паралич в зоне иннервации лицевого нерва.
Чтобы проверить, был ли микроинсульт, необходимо пройти обследование у офтальмолога, который осуществляет такие диагностические процедуры, как осмотр глазного дна и определение состояния сосудов глаза. Иногда в ходе офтальмологического осмотра выявляется инфаркт сетчатой оболочки глаза, что ассоциируется с атрофическими процессами в зоне зрительного нерва.
Как инсульт проявляется у мужчин?
У мужчин признаки инсульта и микроинсульта выражаются в следующем:
- снижение слуха;
- у человека путается сознание;
- он не может ориентироваться;
- чувство жара;
- «вязкость» речи.
Эти симптомы дополняются такими же, как и у женщин, признаками — повышенной потливостью, сильной головной болью, потерей равновесия. Нарушения зависят от того, какие участки головного мозга пострадали.
Лечение
Обнаружив типичные признаки микроинсульта, нужно организовать доставку пациента в медицинское учреждение, где проведут обследование и назначат лечение. Раннее обращение к лечащему врачу ассоциируется с меньшим риском осложнений и негативных последствий, таких как развитие повторных приступов.
В случаях, когда ТИА ассоциируются с изменением реологических характеристик крови, показана терапия антиагрегантами (подавляют процесс аккумуляции тромбоцитов и их склеивания с эндотелием сосудистой стенки) и антикоагулянтами (препятствуют образованию тромбов, понижая активность белка, участвующего в процессе свертывания крови).
Микроинсульт, вызванный такими причинами, как атеросклероз или тромбоз сонной артерии, нередко требует хирургического лечения, что уменьшает риск возникновения ОНМК. В этих случаях проводится каротидная эндартерэктомия (удаление из артериального русла бляшек, тромбов, эмболов, препятствующих току крови) или процедура стентирования (установка цилиндрического каркаса – стента в полость сосуда для предотвращения сужения просвета) сонной артерии.
Чтобы узнать, как лечить микроинсульт, нужно записаться на прием к неврологу, который по результатам диагностического обследования подберет программу терапии. Больным, перенесшим ТИА, назначают медикаментозное лечение (антиагреганты, антикоагулянты, статины), направленное на предупреждение возникновения ОНМК. Параллельно осуществляется коррекция факторов риска – лечение артериальной гипертензии, гиперхолестеринемии, сахарного диабета, патологий сердца.

Профилактика
Известно, что лучше избежать проблем со здоровьем, чем осуществлять лечение или реанимационные мероприятия. Как же предупредить развитие микроинсульта?
- Отказаться от вредных привычек, стать сторонником здорового образа жизни.
- Осуществление лечения основного имеющегося заболевание.
- Диспансерное наблюдение и выполнение всех рекомендаций лечащего врача (к примеру, при повышенном артериальном давлении).
- Если микроинсульт имел место, необходимо принять меры для предотвращения повторного приступа. Для этого следует определить индивидуальные причины возникновения заболевания. При появлении первых симптомов нужно в предельно минимальные сроки обратиться за медицинской помощью.
- Чтобы оставаться здоровым и трудоспособным, мужчине следует внести изменения в свой образ жизни, рацион питания.
Будьте здоровы!
Первые признаки
Очаг инсульта может располагаться как в правой части мозга, так и в левой. При правостороннем инсульте появляется боль в левой части тела, а при левостороннем – наоборот. По характеру поражений выделяют инсульт ишемический и геморрагический. Чаще всего у мужчин случается ишемический инсульт, второй вид этого заболевания встречается реже, но является более опасным.
Существует еще один вид инсульта, который называют микроинсульт. Это кратковременное нарушение мозгового кровообращения, длящееся от нескольких минут до нескольких дней и проходящее самостоятельно. Во время микроинсульта происходит повреждение мелких сосудов, что не представляет угрозы для жизни и не наносит тяжелых функциональных поражений мозгу и организму. Чаще всего пациент даже не подозревает, что перенес такой инсульт.
Предвестниками приближающегося инсульта или микроинсульта являются следующие изменения в состоянии здоровья и поведения:
- головные боли, возникающие несколько раз в сутки и не снимающиеся анальгетиками;
- головокружения;
- слабость;
- подташнивание;
- острая боль в затылке;
- шум в ушах;
- повышенное артериальное давление;
- нарушение двигательных функций: координированности, точности, четкости движений;
- покраснение лица в результате приливов крови к голове;
- одностороннее онемение рук, ног;
- учащенное дыхание;
- «мурашки» по коже;
- несвязность речи;
- перепады настроения.
Прогрессирующие симптомы предынсультного состояния проявляются более тяжелыми нарушениями здоровья. Первые признаки инсульта у мужчин делятся на 3 группы:
- Вегетативные, к которым относятся:
- обильное потоотделение;
- тахикардия;
- ощущение сухости во рту, жажды;
- ощущение жара.
- Общемозговые:
- сильные головные боли;
- тошнота;
- затуманивание сознания;
- нарушение координации движений;
- потеря ориентации во времени;
- ослабление памяти, концентрации внимания;
- потеря ясности ума;
- апатия или повышенная возбудимость.
- Очаговые, вызванные поражением одного или другого полушария и проявляющиеся в виде:
- онемения конечностей или их паралича;
- парестезии, выражающейся в снижении чувствительности эпидермиса на пораженной стороне тела;
- нарушения речи;
- потери сознания;
- повышения слюноотделения;
- неконтролируемого мочеиспускания и дефекации;
- нарушения функции глотания;
- нарушения зрения и слуха;
- опущения век;
- замедления пульса;
- потери памяти;
- расширения зрачка со стороны пораженной части тела.
О том, что начинается микроинсульт, сигнализируют такие же симптомы, но они выражены слабо, носят кратковременный характер и воспринимаются мужчиной как легкое недомогание.
Микроинсульт, перенесенный на ногах, опасен повышением возможности развития полномасштабного инсульта, лечение которого будет сложнее, а шансов на полное выздоровление меньше. К врачу следует обратиться в случае, если на протяжении нескольких дней наблюдались, а затем сами по себе прошли:
- повышенная до 37ִ°С температура;
- головокружение;
- потоотделение или озноб;
- шаткая походка;
- периодически возникающие трудности со зрением, слухом или речью;
- легкое покалывание или онемение конечностей;
- ухудшение координации движений.
При алкоголизме симптомами начинающегося инсульта являются:
- остекленевший взгляд;
- покраснение лица;
- боль в глазах;
- состояние ступора;
- невнятное бормотание, картавость, шепелявость;
- нарастающая головная боль;
- неровное дыхание;
- пульсация в висках;
- тошнота, которая усиливается при попытке встать или сесть;
- рвота.
Молодые мужчины 30-40 лет не находятся в группе риска, однако иногда и у них случаются инсульты. Признаки инсульта у мужчины 30-40 лет могут быть не очевидны для окружающих, но он обязательно почувствует внезапные приступы пульсирующей головной боли, шум в голове, светобоязнь. Своевременная помощь поступит только в том случае, если мужчина распознает внутренние симптомы и немедленно обратится к врачу.
Инсульт в 30 лет так же, как и инфаркт, у мужчин случается крайне редко и является результатом черепно-мозговых травм или врожденных патологий, связанных с болезнями сердечно-сосудистой системы, гипертонией. Внешних признаков заболевания нет, поэтому если человек в сознании, то врач задаст вопросы, чтобы понять, что пациент ощущает.
Ишемический инсульт
В 80% случаев у мужчин случается ишемический инсульт. Его главным признаком является сужение или закупорка питающего сосуда. Однако удар наступает не сразу, он развивается на протяжении 4-5 дней и сопровождается:
- головокружением;
- непроходящей слабостью;
- сильными головными болями, которые не снимают спазмолитические средства;
- кратковременным онемением конечностей;
- снижением остроты зрения.
Эти ощущения усиливаются и спустя короткое время приводят к отказу одной из сторон тела. В большинстве случаев пациент остается в сознании, но иногда случаются помутнения сознания, сопровождающиеся приступами рвоты.
Если область поражения головного мозга перестала расширяться, то у пострадавшего может возникнуть ощущение улучшения состояния и мысль о том, что к врачу можно не обращаться. Однако такой эффект обманчив, непродолжителен и не должен вводить в заблуждение ни самого пострадавшего, ни тех, кто находится рядом.
Геморрагический инсульт
Геморрагический инсульт встречается намного реже, но исход заболевания более тяжелый: возможность летального исхода в несколько раз выше, в случае выздоровления – инвалидность. Этот вид инсульта происходит в результате разрыва артерии, что в большинстве случаев является следствием резкого повышения артериального давления. Опасность представляют одновременно 2 фактора: стремительная кровопотеря и заполнение кровью тканей мозга, что ведет к сужению и передавливанию других кровеносных сосудов, развитию гипоксии и некрозу.