Норма и механизм развития
Тахикардия — это состояние, характеризующееся отклонением в ритме сердцебиения, при котором повышается частота сокращения сердечной мышцы. Миокард стимулируется специальными химическими веществами, катехоламинами, выброс которых регулирует нервная система. При определенных обстоятельствах происходит сбой в этом процессе, и стимуляция кардиомиоцитов повышается, то есть возникает тахикардия. Норма сердечных ударов колеблется в зависимости от возраста и представлена в таблице:
| Возраст | Норма ударов за минуту |
| В первые дни рождения грудничка | 140—160 |
| До 6 месяцев | 130—140 |
| 6—12 мес. | 120—130 |
| 1—2 года | 110—120 |
| 2—3 | 105—110 |
| 3—5 | 100—105 |
| 5—8 | 90—100 |
| 8—12 | 80—90 |
| От 12 лет | 60—80 |
Нормы сердечных ритмов
Определить, что у ребенка учащенное сердцебиение, можно в зависимости от того, соответствует ли количество ударов сердца в минуту норме, положенной для его возраста.
В первые два дня года оно должно биться с частотой от 122 до 158 ударов в минуту. В дальнейшем нормы должны быть следующими:
- от трех до шести дней с момента рождения — 13 — 167 ударов в минуту;
- от одной до трех недель — 106 — 180 ударов в минуту;
- от одного до двух месяцев — 120 — 180 ударов в минуту;
- от трех до пяти месяцев — 105 — 185 ударов в минуту;
- от шести до одиннадцати месяцев — 110 — 170 ударов в минуту;
- от одного до двух лет — 90 — 150 ударов в минуту;
- от трех до четырех лет — 70 — 140 ударов в минуту;
- от пяти до семи лет — 65 — 135 ударов в минуту;
- от 8 до 11 лет — 60 — 130 ударов в минуту;
- от 12 до 15 лет — 60 — 120 ударов в минуту.
| Возраст | Норма ударов за минуту |
| В первые дни рождения грудничка | 140—160 |
| До 6 месяцев | 130—140 |
| 6—12 мес. | 120—130 |
| 1—2 года | 110—120 |
| 2—3 | 105—110 |
| 3—5 | 100—105 |
| 5—8 | 90—100 |
| 8—12 | 80—90 |
| От 12 лет | 60—80 |
Чтобы ваш ребёнок имел нормальное самочувствие, достаточно соблюдать следующие профилактические меры:
- следить за тем, чтобы у ребёнка был нормальный вес (ожирение любой степени – это дополнительная нагрузка на сердце);
- активный спорт при тахикардии нежелателен, но в качестве профилактики патологии физические упражнения не будут лишними;
- исключить или минимизировать потребление кофеиносодержащих продуктов;
- позаботиться о здоровом питании, ограничивающем потребление жирных продуктов и блюд на основе быстроусвояемых углеводородов;
- соблюдать режим спокойствия в домашней обстановке и в дошкольном (школьном) образовательном учреждении;
- следить за тем, чтобы чадо не злоупотребляло алкоголем и курением.
При соблюдении этих рекомендаций приступы тахиаритмий у ребёнка будут сведены к минимуму.
Все спортсмены, а не только дети, должны следить за своим состоянием здоровья. Самый простой способ – это замер пульса до и после занятий. При этом, нужно особенно обратить внимание на частоту ударов и их ритм. Очевидно, что между спортивной нагрузкой и количеством ударов сердца в минуту существует определённая связь. Чем выше нагрузка, тем чаще бьётся сердце. Формула расчёта: (ЧССmax-ЧПП)* %ЧССmax ЧПП
- ЧССmax – максимальная частота пульса по формуле Робергса-Ландвера. 205,8-(0.685*возраст).
- %ЧССmax-процент от максимальной частоты пульса.50-60% – это разминка. У неподготовленных людей, такой пульс может появиться при обычной ходьбе.60-70% – зона сжигания жира. В это время вырабатывается общая выносливость организма. Рекомендовано находиться в ней большую части времени от тренировки.
- 70-80% – аэробная зона или кардиозона. В это время растёт ударный объём сердца.
- 80-90% – анаэробная зона. Растёт скорость, сила и мышц.
- 90-100% – соревновательная зона. Это предельная зона нагрузки. Не стоит доводить до такого, это попросту вредно для здоровья.
- ЧПП – частота пульса покоя. Измеряется сразу после пробуждения с утра. Как описано выше, может меняться.
Таблицы можно найти в интернете. У спортивных детей пульс восстанавливается через 10 минут после прекращения нагрузки.
Но самый главный совет для родителей – родителям необходимо контролировать здоровье ребёнка. При появлении необычных отклонений сразу обращаться к лечащему врачу. Организм ребёнка оправляется от болезней достаточно легко, поэтому даже в серьёзных случаях терапия обычно оканчивается выздоровлением ребёнка.
▼СОВЕТУЕМ ОБЯЗАТЕЛЬНО ИЗУЧИТЬ▼
Причины формирования
В этот период проблему у человека может спровоцировать стрессовая ситуация.
Тахикардия у ребенка 10 лет или старше чаще всего проявляется при влиянии стрессовых ситуаций. Таким образом, организм пытается защититься и адаптироваться к неблагоприятным внешним раздражителям. У детей до года выявить точную причину возникновения патологии довольно сложно, так как возникает потребность исключить множество отклонений в работе организма. Спровоцировать развитие состояния могут некоторые внешние факторы. К ним относят:
- физические нагрузки;
- неправильный водный рацион;
- злоупотребление кофеинсодержащими напитками;
- прием алкоголя;
- курение;
- укусы насекомых;
- терапия некоторыми медикаментами.
Внутренние причины тахикардии у детей:
- снижение концентрации гемоглобина в крови;
- сердечные пороки;
- миокардит;
- эндокардит;
- нарушение кровообращения;
- психосоматические расстройства;
- инфекции;
- болезни эндокринной системы.
Тахикардия у новорожденного малыша может возникать при малейших действиях по отношению к ребенку, например, во время пеленания. Как правило, такое состояние проходит самостоятельно, и не требует каких-либо специальных мер.
Первая помощь
Если возник острый приступ учащенного сердцебиения, ребенку нужно дать успокаивающие сердечные капли или таблетки, которые оказывают быстрое расслабляющее действие. Также нужно дать выпить воды, уложить его в постель и постараться отвлечь от боли, открыть окно чтобы обеспечить свежий воздух в комнате, успокоить, и возможно, вызвать скорую. Даже при наличии одного симптома нарушения в работе миокарда или разовом приступе тахикардии нужно проконсультироваться с кардиологом, поскольку перебои в работе сердца в детском возрасте чреваты серьезными осложнениями в будущем.
Вернуться к оглавлению
Разновидности патологии
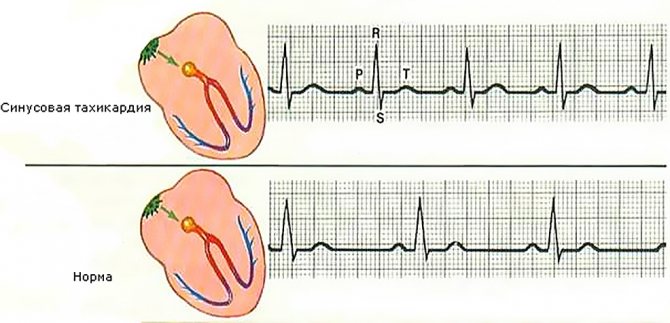
В детстве проблема может быть по синусовому типу.
Учащенное сердцебиение у детей делится на такие виды:
- Синусовая. Такое состояние возникает, когда повышается активность синусового узла сердца. Приступы патологии носят непродолжительный характер, частота сердечных сокращений увеличивается от 10 до 60%, в зависимости от тяжести протекания болезни. Синусовая тахикардия у ребенка до года чаще всего развивается из-за физиологических особенностей, но иногда может быть и симптомом серьезных заболеваний.
- Пароксизмальная. Состояние возникает внезапно и является довольно опасным для новорожденных, так как может вызвать остановку центрального органа. Тахикардия этого типа характеризуется возникновением импульса, который не стимулирует синусовый узел. Патология возникает на фоне поражений миокарда или из-за влияния внесердечных отклонений.
Сердце и сосуды малыша
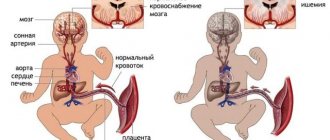
У новорожденных и сердце, и сосуды отличаются от органов взрослых. По форме сердце малыша напоминает шар – ширина даже несколько больше длины. Как вы, наверное, знаете, наже сердце состоит из четырех отделов – двух желудочков и двух предсердий. Правый желудочек и левое предсердие замыкают малый (легочный) круг кровообращения, левый желудочек и правое предсердие — большой круг. Поскольку «протолкнуть» кровь по большому кругу гораздо труднее, поэтому левый желудочек у взрослых людей больше, а стенки – почти в два раза больше.
” Даже расположено сердце у детей не так, как у взрослых! Из-за высоко поднятой диафрагмы (кушает малыш много и часто, для желудка требуется много места) сердце находится выше, чем у мамы и папы.
Ну и кровеносные сосуды новорожденного тоже гораздо эластичнее, чем у взрослых.
Симптомы нарушения
Учащенное сердцебиение у ребенка имеет некоторые особенности проявления в зависимости от возраста. Признаки патологии представлены в таблице:
| Возраст, лет | Симптомы |
| От 0 до 12 месяцев | Бледность кожи |
| Посинение пальчиков и кончика носа | |
| Одышка, сопровождающаяся западением подключичной ямки | |
| Выпячивание губ при выдохе | |
| Обильное потоотделение | |
| Быстрый пульс | |
| 2—4 года | Вялость, быстрая утомляемость |
| Повышенный пульс | |
| 6—10 | Рвотные позывы |
| Головокружение | |
| Обмороки | |
| Вздутие вен на шее | |
| Ощущение быстрого сердцебиения | |
| 10—14 | Ноющая боль в области сердца, которая усиливается при физической активности |
| Пониженное артериальное давление | |
| Чувство ускоренного сердцебиения, а потом ощущение замирания органа | |
| Постоянная слабость и апатия |
Пароксизмальная тахикардия
Пароксизмальная тахикардия отличается резким увеличением кардиоритма. При этом показатели увеличиваются весьма значительно. У ребенка могут появиться неприятные боли в области грудной клетки или животе, признаки цианоза, одышка, головокружение, слабость во всем теле. Важно, что приступ проходит так же внезапно, как и начался.
Родителям необходимо помнить, что синусовая тахикардия в детском возрасте встречается намного чаще, чем пароксизмальная.
Аритмия — заболевание, которое может сохраняться на протяжении многих лет. При этом приступы тахикардии в хронической форме регулярно сопровождаются чувством удушья, пониженным артериальным давлением, тошнотой, повышенной потливостью, судорогами, болями в груди, обмороками и головокружением.
Определенная сложность в диагностике заключается в том, что малыши часто не в состоянии четко сформулировать, что именно их беспокоит, описать свои симптомы, пожаловаться родителям на ухудшение своего состояния. В этом случае необходимо заподозрить наличие тахикардии или других подобных патологий. Заметить, что с ребенком что-то не так, родители могут по потере аппетита малышом, ярко выраженному беспокойству, нарушению сна.
В этом случае следует внимательно осмотреть ребенка, измерить частоту его сердечных сокращений, в случае необходимости обратиться за помощью к врачу.
Диагностические мероприятия
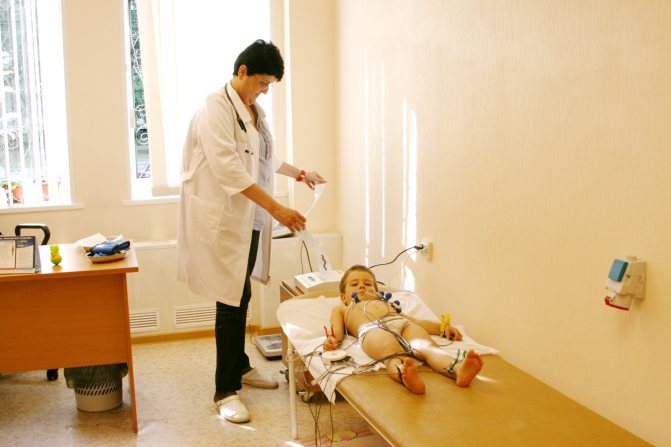
Тяжесть протекания патологии можно понять по результату ЭКГ.
Диагноз «тахикардия» у ребенка 5 лет или любого другого возраста требует проведения исследований, которые выявляют причину возникновения патологического состояния. Диагностика включает в себя такие процедуры:
- ЭКГ. Поможет определить тяжесть протекания болезни, и определит присутствие других отклонений в деятельности сердечной мышцы.
- Эхо-КГ. Оценивает функциональность сердца и магистральных сосудов, а также покажет врожденные анатомические особенности органа.
- Электрофизиологическое исследование. Определяет электрофизиологические свойства проводящей системы миокарда, предсердии и желудочков.
Синусовая тахикардия у ребенка – что нужно знать?
Синусовая тахикардия у ребенка возникает чаще других видов аритмий. Она является следствием роста организма, гормональных перестроек и незрелости нервной и сердечно-сосудистой системы.
Обнаруживают данную форму аритмии в основном после стрессов и перегрузок. Родителям достаточно успокоить малыша и дать ему отдохнуть для улучшения самочувствия.
Иначе обстоят дела, если сбой проявляется в спокойном состоянии, или слишком интенсивно. В такой ситуации потребуется помощь специалиста.
Особенности синусовой тахикардии
Слаженная работа сердца способствует насыщению полезными веществами всех тканей организма. При возникновении синусовой тахикардии происходят незначительные сбои в гемодинамике (токе крови).
Они не оказывают особо вреда, но со временем могут вызвать различные осложнения (фибрилляцию предсердий, инфаркт, гипертрофию сердца). Проявляется подобная форма аритмии учащенным сердцебиением с сохранением последовательности сокращений.
Исходит сигнал из синусового узла (естественного водителя ритма), на который воздействуют внешние (стрессы, переутомление) и внутренние (болезни, эндокринные сбои) факторы.
Классификация
Синусовая тахикардия у детей делится на определенные виды по различным критериям. По степени учащения сердцебиения аритмия классифицирована следующим образом:
- Легкая форма синусовой тахикардии у ребенка проявляется увеличением частоты сокращений до 20% от допустимой нормы.
- Аритмии умеренной интенсивности характерно учащение пульса на 20-40%.
- Выраженная разновидность сбоя проявляется значительным возрастанием частоты сердцебиения вплоть до 60% и выше от нормальных показателей.
Норма сердцебиения для каждого возраста своя, например, у грудных детей она значительно выше, чем у подростков. Ознакомиться с допустимыми показателями можно ниже:
ВозрастНорма
| С рождения и до 6 месяцев | 145-165 |
| От 6 до 12 месяцев | 135-140 |
| 1-2 года | 110-125 |
| 2-3 года | 105-115 |
| 3-5 лет | 100-110 |
| 5-8 лет | 90-105 |
| 8-10 лет | 80-95 |
| 10-12 лет | 75-80 |
По своему течению синусная тахикардия бывает следующих типов:
- Адекватная форма проявляется вследствие воздействия различных раздражителей (болезней, стрессов, физических нагрузок). Приступы (пароксизмы) длятся лишь определенное время.
- Неадекватная разновидность возникает даже в состоянии покоя. Раздражающие факторы лишь ухудшают самочувствие ребенка. Пароксизм тахикардии может сопровождаться чувством сердцебиения, нарастающей слабостью и нехваткой воздуха.
Аритмии возникают вследствие воздействия различных факторов, соответственно, их относят к проявлениям болезней, а не самостоятельным патологическим процессам.
Синусовая тахикардии развивается не только по безобидным причинам, но и под влиянием недугов сердца.
Опасных осложнений она фактически не вызывает, но из-за пребывания миокарда в постоянном напряжении со временем может начать изменяться его структура, что приведет к различным патологиям.
Причины
Синусовая аритмия бывает физиологической и патологической природы возникновения. Ее вторая разновидность также делится на кардиальную (сердечную) и экстракардиальную (околосердечную) форму. В обоих случаях сердце начинает сокращаться интенсивнее под влиянием различных факторов.
Физиологический вид сбоя является следствием таких причин:
- стрессовые ситуации;
- физические и психологические перегрузки;
- воздействие повышенной температуры;
- чрезмерное употребление еды и воды;
- пребывание в недостаточно проветриваемом помещении;
- высотная болезнь, возникшая из-за снижения парциального давления.
После прекращения влияния озвученных факторов приступ проходит примерно через 5-10 минут. Протекает пароксизм в легкой форме.
Экстракардиальная разновидность сбоя в сердечном ритме возникает из-за воздействия внутренних факторов. Их список выглядит следующим образом:
- высокая температура тела;
- снижение концентрации сахара в крови;
- анемия (малокровие);
- патологии органов дыхания;
- увеличение выработки щитовидной железой тиреоидных гормонов;
- опухоль надпочечников (феохромоцитома);
- воздействие определенных медикаментов.
Приступы экстракардиальной формы умеренные. Учащенное сердцебиение начинает беспокоить при любых физических и умственных перегрузках. Свойственен данный вид сбоя в основном девочкам 9-11 лет.
Кардиальный вид сбоя тесно связан с заболеваниями сердечно-сосудистой системы. Ознакомиться с их перечнем можно ниже:
- воспалительные процессы (перикардит, миокардит, эндокардит);
- инфаркт миокарда;
- кардиосклероз;
- дистрофические процессы;
- ишемическая болезнь;
- пониженная или повышенная концентрация калия и магния.
Приступ обычно протекает в выраженной форме даже без особого воздействия внешних факторов. Ребенка необходимо обязательно показать врачу.
В школьные годы причины возникновения синусовой аритмии обычно такие:
- частые переживания;
- психоэмоциональные и физические перегрузки;
- гормональные перестройки, связанные с половым созреванием;
- анемия, спровоцированная нехваткой железа.
У новорожденного ребенка тахикардию зачастую вызывают нижеприведенные факторы:
- перегрев;
- плач длительный;
- процесс пеленания;
- пороки сердца.
Симптомы аритмии
Легкие пароксизмы синусовой аритмии у малышей от 12 месяцев до 4 лет, проходящие через 5-10 минут, считаются вполне естественным явлением. Молодому организму не хватает кислорода, что ведет к запуску компенсаторных механизмов.
Если приступы возникают достаточно часто у ребенка старше 10-12 лет и длятся более 10 минут, то рекомендуется посетить врача-кардиолога.
Для их своевременного выявления необходимо изучить характерную синусовой тахикардии симптоматику:
- потеря сознания;
- побледнение кожи;
- учащение сердцебиения;
- сухой кашель;
- головокружение;
- одышка после получения физической нагрузки;
- болевые ощущения в области сердца;
- общая слабость;
- тошнота.
Выраженность клинической картины зависит от причинного фактора и прочих патологий. Учащение приступов грозит развитием болезней сердца и усугублением состояния ребенка.
Диагностика
При выявлении признаков синусовой тахикардии ребенка желательно показать педиатру или кардиологу. Врач проведет осмотр и опросит пациента (при возможности) или одного из его родителей. Для постановки диагноза и определения причины могут быть назначены следующие обследования:
- Сдача крови на анализы позволяет узнать концентрацию гормонов (щитовидной железы, надпочечников) и выявить наличие патологий (лейкемии, анемии).
- Проведение электрокардиографии (ЭКГ) понадобиться для определения частоты и ритмичности сердцебиения.
- Анализ урины (мочи) поможет исключить эндокринные сбои, связанные с переизбытком адреналина и прочих гормонов.
- Электрокардиография по Холтеру представляет собой круглосуточный мониторинг работы сердечной мышцы. Из-за непостоянной природы аритмии его применяют крайне часто, так как в течение суток на человека оказывают влияние различные факторы. Записанные на прибор данные позволят выявить или исключить наличие аритмии.
- Велоэргометрия проводится на велотренажере для оценки работы сердца при получении организмом физической нагрузки.
- Электрофизиологическое исследование помогает обнаружить сбои в проводниковой системе.
- УЗИ (ультразвуковое исследование) сердца используется для выявления нарушений в работе синусового узла, а также пороков и дистрофических изменений миокарда.
- Электроэнцефалографию головного мозга врач порекомендует пройти при наличии подозрений на болезни центральной нервной системы.
Методы лечения
Большинство приступов синусовой тахикардии протекает незаметно. Лечение требуется, если ребенок ощущает явный дискомфорт или приступ длится более 10 минут. Врач, ориентируясь на результаты диагностики и осмотра, сможет составить схему лечения. Она обычно выглядит следующим образом:
- соблюдение правил профилактики;
- прием витаминных комплексов, седативных препаратов;
- применение вагусных проб;
- оперативное вмешательство.
Помощь хирурга может потребоваться при наличии тиреотоксикоза или феохроцитомы. Суть операции заключается в удалении патологического участка железы. Применяются и другие виды вмешательства в зависимости от причины развития сбоя в сердечном ритме.
Препараты назначаются исключительно лечащим врачом. При самостоятельном приеме лекарств можно спровоцировать развитие побочных эффектов (брадикардии, гипотонии, аллергической реакции).
Медикаментозное лечение
Лечение более запущенных случаев заключается в приеме медикаментов:
- Успокоительные средства («Фенибут», «Тенотен Детский», «Фитоседан») применяют для снижения возбудимости и нормализации работы нервной и сердечно-сосудистой системы.
- Препараты на основе магния и калия («Панагин», «Аспаркам») устраняют аритмию путем улучшения проводимости импульса, регуляции давления и поддержания оптимального тонуса сосудов.
- Средства на основе железа («Актиферрин», «Тотема») помогают устранить аритмию, вызванную анемией.
- Сердечные гликозиды («Дигоксин», «Целанид») применяют для улучшения работы сердца и стабилизации давления.
Если синусова форма тахикардии является следствием различных заболеваний, то после их устранения аритмия пройдет. Основу лечения представляют методы, направленные на купирование причинного фактора.
Меры первой помощи
Родители должны узнать, что делать во время приступа, чтобы облегчить состояние ребенка. Список эффективных методов снижения частоты сердцебиения выглядит следующим образом:
- Снять одежду с области шеи и груди для лучшего поступления воздуха.
- Уложить ребенка на кровать в хорошо проветриваемом помещении или вывести его на улицу.
- Дать попить газированной воды.
- Применить вагусные пробы.
- Приложить холодные компрессы на голову и шею. Если дело касается ребенка младше 2 лет, то данный способ противопоказан.
Вагусные пробы стимулируют блуждающий (вагусный) нерв путем физического воздействия, благодаря чему снижается интенсивность сердечных сокращений. Для купирования приступа у детей не все из них подойдут из-за особенностей молодого организма. Список наиболее эффективных и безопасных методов приведен ниже:
- Сделать глубокий вдох и подержать в напряжении мышцы живота. Через 10-15 секунд выдохнуть сквозь собранные вместе губы. Выполнить пробу 7-8 раз.
- Закрыть глаза и слегка надвить на веки. Через 10-15 секунд уменьшить силу. Повторить 5-6 раз.
Если приступ не удалось купировать, то потребуется вызвать скорую помощь. Приехавшим врачам необходимо рассказать о проделанных действиях.
Профилактика
Независимо от формы тахикардии, ребенка необходимо приучать к здоровому образу жизни. Помогут в этом нижеприведенные правила:
- заниматься спортом (не перегружаясь);
- соблюдать режим сна и отдыха;
- ежегодно обследоваться;
- контроль над массой тела;
- пребывание в спокойной обстановке дома и на учебе;
- выполнять рекомендации врача;
Не менее важно подкорректировать рацион питания, убрав из него жирную пищу и снизив количество потребляемых сладостей. Лучше разнообразить ежедневное меню овощами, фруктами, ягодами. Готовить стоит на пару или путем варки. От жареной и копченой пищи желательно отказаться.
Синусовая тахикардия считается одной из наиболее распространенных форм аритмии у детей. Если у нее физиологическая природа возникновения, то волноваться особо не о чем. Совершенна другая ситуация с патологическим видом сбоя. Ребенка придется обследовать, чтобы выявить причинный фактор и устранить его. Помогут в этом медикаменты в сочетании с соблюдением правил профилактики.
Источник: https://MirKardio.ru/bolezni/uchashhenie/sinusovaya-tahikardiya-u-rebenka.html
Лечение патологии
Неотложна помощь
Во время приступа необходимо выполнить такие рекомендации:
- впустить в помещение свежий воздух;
- накрыть лоб ребенка холодным полотенцем;
- связаться со специалистом.
Если тахикардия относится к пароксизмальному типу, то оказание первой помощи зависит от места зарождения неправильного импульса. При суправентрикулярной форме необходимо выполнить следующие действия:

Для облегчения своего состояния малыш должен потужиться с закрытым носом.
- Ребенок 3—4 года: закрыть нос малыша и попросить его тужиться;
- сделать массаж сонной артерии.
- надавить на корень языка;
Если произошел приступ вентрикулярной формы, то помощь проводится препаратами:
- Внутривенное введение «Лидокаина 1%» примерно 1—1,5 мг/кг.
- Если приступ не снялся, то нужно ввести раствор «Гилуритмал 2,5%», разбавленный 10—20 мл натрия хлорида 0,9% в количестве 1 мг/кг.
- При продолжении приступа вводят «Амиодарон 5%», разведенный глюкозой 5% — 10 мл.
Лекарства
Лечение тахикардии у детей медикаментозным воздействием проводится только по назначению врача, который может корректировать дозировку и курс терапии в зависимости от состояния пациента. Часто назначаемые препараты представлены в таблице:
| Группа | Препараты |
| Седативные | «Седуксен» |
| «Люминал» | |
| «Валериана» | |
| «Аспаркам» | |
| Калийсодержащие | |
| Сердечные гликозиды | «Дигоксин» |
| «Верапамил» | |
| Бета-адреноблокаторы | «Пиндолол» |
Хирургическое лечение
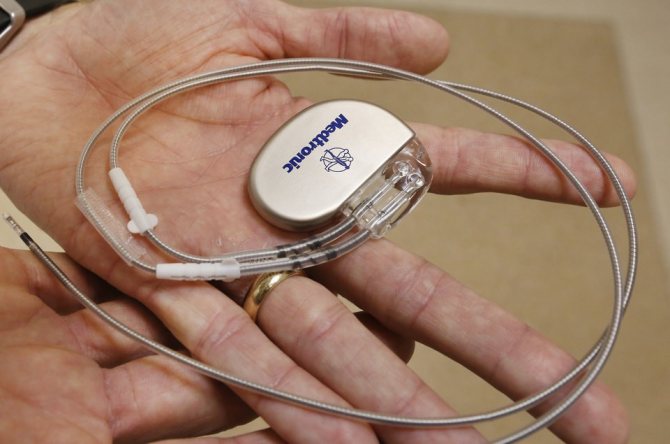
Иногда решить проблему больного можно с помощью кардиостимулятора.
Если другие варианты терапии не принесли положительных результатов, то лечащий врач может принять решение провести операцию. Хирургические процедуры при тахикардии:
- Радиочастотная абляция. Метод базируется на разрушении участков, подающих неправильный импульс.
- Внедрение электрокардиостимулятора. Искусственный водитель ритма поддерживает правильную частоту сердечных сокращений.
- Хирургия сердечных клапанов. Операция проводится, если присутствуют определенные отклонения врожденного характера.
Рецепты знахарей
Легкая синусовая тахикардия лечится методами нетрадиционной медицины. Любые воздействия можно проводить только после консультации со специалистом. Эффективные рецепты:
- Настой пустырника. Одну ст. л. сухой травы нужно запарить 1 стаканом кипятка и оставить на 60 минут. Смесь процеживают, добавляют 3 капли масла перечной мяты, 1 ч. л. меда. Состав необходимо перемешать и выпить. Курс терапии 30 дней.
- Отвар корня валерианы. Две ч. л. корешка смешивают с 1 чайной ложкой сухого укропа, мелиссы, шишек хмеля. Смесь заливают 350 мл кипятка и оставляют на полчаса. Отвар пьют по 200 мл перед едой.
- Травяной сбор. По 10 грамм хвоща полевого, пустырника и боярышника смешать, и залить 0,5 л воды. Смесь подогревают на водяной бане 20 минут, а затем остужают 50 минут. Процеженную настойку принимают по 50 мл 4 раза на день.
Диагностика
В ряде случаев тахиаритмии у детей протекают бессимптомно, а выявляют такие состояния во время диспансерного обследования.
Для уточнения диагноза используются следующие методы:
- ЭКГ предоставляет возможность получить данные о ритмичности кардио сокращений даже у новорождённых, поэтому электрокардиограмма считается первичным и самым доступным методом исследования;
- суточный мониторинг (холтер) также пригоден для применения в любом возрасте, этот метод позволяет получить более информативные данные о работе сердца на протяжении 20 – 24 часов;
- Эхо КГ – процедура, позволяющая определять наличие тахикардии синусового типа, потенциально опасной сердечной патологии;
- электрофизиологическое исследование предоставляет возможность определять механизм возникновения патологии;
- электроэнцефалограмма проводится, если необходимо исключить такие диагнозы, как заболевания ЦНС и кроветворные патологии.
Правильное и своевременное диагностирование болезни – залог исключения сердечно-сосудистых проблем в будущем.
Тахикардию обнаруживают с помощью опроса родителей и осмотра их ребенка. Полученная информация помогает установить причину такого состояния. При необходимости назначается лечение. Обследование включает в себя следующие методы:
- ЭКГ (Электрокардиография).
- Холтеровское мониторирование ЭКГ.
- Электрофизиологическое исследование (ЭФИ) – чрезпищеводный способ или внутрисердечный.
- Нагрузочные пробы.
- МРТ.

На снимке ЭКГ при различных формах тахикардии получают данные, характерные определенному спектру заболеваний. В зависимости от патологии и частоты сердечных сокращений, назначается терапия. Она проводится под контролем осмотра и дополнительных методов исследования.
В детском возрасте на кардиограмме чаще всего обнаруживается синусный вариант тахикардии. Она не превышает 150 ударов в минуту. Ритм остается сохраненным в пределах нормы, а зубец Р – положительным.
Наджелудочковая форма отличается от описанной выше. Частота сокращений может быть 250 в минуту. QRS остается в норме. С зубцом Р могут быть изменения в виде:
- отрицательного варианта;
- деформированного;
- двухфазного.
Электрокардиограмма при желудочковой форме тахикардии выглядит измененной. Комплекс QRS деформируется, а сердечный ритм у ребенка сохраняется в пределах 160-210 ударов в минуту. Возможно появление диссоциации, когда желудочки будут сокращаться в своем ритме, а предсердия в своем.
Если у ребенка не пароксизмальный вариант, то указанные выше признаки будут сохраняться. Отличия есть в количестве сокращений сердца. Для детей характерна умеренная тахикардия в пределах 110-120 ударов в минуту.
Кроме электрокардиографического метода испрользуется холтеровское мониторирование. Все данные собирают в течение суток. По этой причине его проводят только среди детей старшего возраста. Результаты, которые получены в течение 24 часов, оцениваются врачом. Иногда остаются вопросы в уточнении формы тахикардии или сложно найти ее причину.
Для решения спорных вопросов или подтверждения диагноза проводится чрезпищеводное исследование. Метод позволяет оценить очаги, которые спровоцировали учащение ритма и вызвали сопутствующие симптомы.
При желудочковой и наджелудочковой форме тахикардии показаны нагрузочные пробы. Используется тредмил тест или велоэргометрия. Их проводят детям старшего возраста.
Важно учитывать все возможные осложнения и противопоказания. Если у ребенка желудочковый вариант, то нужна осторожность. Это связано с высоким риском развития приступа, который появляется при интенсивной физической нагрузке.
В непонятных ситуациях (или для получения полноценной информации о состоянии сердца) проводится магнитнорезонансное исследование (МРТ). Полное обследование позволяет получить четкую картину и оценить степень тяжести патологии.
Для диагностики состояния пациента врач, в первую очередь, проводит опрос несовершеннолетнего и его родителей, чтобы выяснить все жалобы, которые его беспокоят. После этого осуществляется первичный осмотр.
Часто для точной постановки диагноза следует провести дополнительные обследования. Это анализ мочи, биохимический и общий анализ крови, эхокардиография, электрокардиограмма.
Чем опасна патология?
Если состояние малыша не держать под контролем, то заболевание может осложниться отеком легких.
Тахикардия у годовалого ребенка или в младшем возрасте требует постоянного наблюдения. Особенно запущенные формы болезни грозят остановкой сердца и летальным исходом. Патология без соответствующего контроля может вызывать такие осложнения:
- развитие аритмического шока;
- отек легких;
- кислородное голодание;
- гипоксия;
- недостаточность сердечной мышцы.
Синусовая тахикардия у ребенка: симптомы и лечение
У детей сердечный пульс значительно выше, чем у взрослого человека. Это связано с высокой потребностью организма в кислороде и стремительном протекании метаболизма. Кроме того, малыши постоянно находятся в движении. Но иногда ритм сердца начинает превышать норму. А после обследования диагностируется синусовая тахикардия у ребенка. Что это за патология и как ее лечить?
Характеристика патологии
Давайте рассмотрим, что представляет собой синусовая тахикардия у ребенка. Как выше говорилось, это заболевание, связанное с увеличением частоты сокращений сердца. Пульс может значительно превышать возрастную норму.
Такой ритм сформировывается из синусового узла, являющегося генератором импульсов, который определяет частоту сокращений. В нем появляется волна возбуждения.
Она распространяется на всю сердечную мышцу и способствует ее синхронному функционированию.
Синусовая тахикардия у ребенка может быть длительной или преходящей (ситуационной).
Учащение пульса – это, как правило, ответ организма на воздействие внутренних и внешних факторов:
- умственное напряжение;
- физические нагрузки;
- эмоции;
- длительную гипоксию;
- патологии сердца, легких.
Причины возникновения
Изначально следует сказать, что синусовая тахикардия у ребенка 6 лет и в младшем возрасте зачастую считается нормой. Таким детям не требуется никакого лечения. Данные нарушения носят периодический характер. С течением времени они проходят сами.
Увеличение пульса до 100-160 ударов за минуту, возникшее в результате стресса, физической нагрузки, гипертермии, длительного нахождения в душном помещении, не является признаком патологии. Но если такое состояние сопровождается дополнительной симптоматикой (о ней мы поговорим ниже), то малышу потребуется лечение профессионалов.
И особое внимание следует уделить патологии в том случае, если нарушение обнаружено у совершенно здорового крохи, который находился в спокойном состоянии.
Что же способно привести к развитию такого нарушения? Врачи утверждают, что синусовая тахикардия появляется, как правило, в результате следующих причин:
- сердечная недостаточность (врожденная);
- миокардит;
- анемия или гипогликемия;
- поражение ЦНС.
В старшем возрасте источниками заболевания у детей могут быть:
- неравномерно развивающиеся органы, приводящие к сбою в функционировании;
- стрессовые ситуации;
- заболевания сердечно-сосудистой и нервной систем;
- слишком высокие физические нагрузки;
- нарушение работы щитовидки.
Характерная симптоматика
Чтобы определить, какой пульс считается симптомом тахикардии, следует ознакомиться с возрастными нормами. Медики приводят следующие показатели:
- груднички до 5 месяцев – 140-160;
- ребятишки 6 месяцев – 130-135;
- крохи 1 года – 120-125;
- дети 2 лет – 110-115;
- малыши в 3-4 года – 105-110;
- ребята 5-7 лет – 100-105;
- школьники 8-9 лет – 90-100;
- дети 10-12 лет – 80-85;
- подростки с 12 лет – 70-75.
Патология диагностируется в том случае, если частота пульса превышает на 10-60% указанные возрастные нормы. Таким образом, подозревается синусовая тахикардия у ребенка 1 год при показателях выше 140 ударов.
Однако на развитие патологии указывает не только количество сокращений сердца. Дополнительными симптомами, характеризующими недуг, являются:
- боль в районе сердца;
- внезапное головокружение;
- одышка без каких-либо причин;
- слабость;
- потемнение в глазах при резких движениях;
- обморочное состояние.
Так проявляется выраженная синусовая тахикардия у ребенка.
Купирование приступа
Родители должны быть готовы к тому, что в любое время у ребенка может резко проявиться негативная симптоматика. Если случился приступ, необходимо действовать следующим образом:
- Обязательно обеспечьте доступ воздуха. Расстегните воротник, поднесите или подведите малыша к окну.
- Положите на лоб прохладное полотенце.
- Попросите ребенка глубоко вдохнуть и на несколько секунд задержать дыхание. Такая простая процедура позволяет снизить пульс.
Если этих действий оказалось недостаточно, и состояние малыша не улучшается, то немедленно вызывайте врачей.
Профилактика
При вынашивании ребенка женщина должна избегать стрессовых ситуаций, уменьшить употребление кофеинсодержащих напитков и вести здоровый образ жизни. Соблюдение таких рекомендаций существенно снизит шанс на развитие тахикардии у новорожденного. Для предотвращения патологии у детей необходимо следить за питанием малыша, исключить употребление напитков с возбуждающим эффектом. А также очень важно, чтобы ребенок вел правильный распорядок дня, то есть чтобы физическая активность чередовалась с полноценным отдыхом. При необходимости можно проводить терапию витаминами. Такое лечение проводится по назначению врача.
Требования и рекомендации
Чтобы лечение малыша было максимально продуктивным и эффективным, взрослые должны придерживаться всех полученных медицинских рекомендаций, а также организовать для юного пациента правильный рацион питания и соответствующий режим дня.
Из рациона больного в обязательном порядке исключаются кофе, чай, острая и соленая пища, продукты, содержащие в своем составе какао. Питание должно быть богатым клетчаткой, полноценным, насыщенным легкими углеводами. Особое внимание следует уделять белковой пище — ее количество следует ограничить.
В некоторых случаях родители при борьбе с аритмией могут применять средства народной медицины. К таким методам следует обращаться только в том случае, если заболевание не имеет функционального происхождения. К тому же, следует обязательно посоветоваться со своим лечащим врачом.
Как действовать
Регулярно самостоятельно проверять пульс у ребенка не нужно. Тем более не стоит использовать для этого тонометры (аппараты для измерения давления), предназначенные для взрослых, с большой по размеру манжетой.
При регистрации на ЭКГ тахикардии надо показать эту ЭКГ врачу, который направил на исследование (педиатру или кардиологу). Так как тахикардия – это не заболевание, ее выявление требует врачебного осмотра, а при необходимости дополнительных исследований для выявления причины ускоренного сердцебиения.
Когда идти к врачу и как часто проверяться
При удовлетворительном самочувствии и нормальном развитии ребенка периодически возникающее учащенное сердцебиение – не повод для беспокойства. Надо обратиться к врачу, если наблюдаются:
- высокая температура тела, головная боль;
- сухость кожи и западение родничка у младенцев;
- одышка, боли в грудной клетки, затрудненное дыхание;
- перебои в работе сердца, головокружение или обмороки;
- слабость, ухудшение успеваемости в школе, бледность кожи и слизистых, сонливость, отечность лица или голеней.
Первый способ выявления тахикардии у ребенка – электрокардиография. При синусовой тахикардии отмечаются такие ЭКГ-признаки:
- увеличение ЧСС в минуту по сравнению с возрастной нормой;
- присутствуют все зубцы;
- укорочен интервал R-R за счет сокращения диастолической паузы – сегмента TP.
При наджелудочковых пароксизмальных тахикардиях зубец P отрицательный либо вообще не определяется на ЭКГ. Желудочковая тахикардия проявляется регулярными расширенными комплексами QRS без связи с зубцами Р. Опытный врач функциональной диагностики без затруднений проведет дифференциальную диагностику между этими состояниями.
ЭКГ у детей при нормальном самочувствии и отсутствии сердечных шумов регистрируют во время профосмотров в год, 6 лет, 15 и 17 лет. Врач направляет на кардиограмму и при появлении жалоб на боли в области грудной клетки, одышку, синюшность носогубного треугольника, непереносимость нагрузки, либо при выявлении сердечных шумов.
При регистрации тахикардии ребенку может быть назначено суточное мониторирование ЭКГ. Это исследование даст информацию о среднедневной, средненочной и среднесуточной ЧСС, соответствии возрастным нормам, нарушениях ритма, длительности интервала QT и о других показателях.
При возникновении стойкой тахикардии назначается эхокардиография (УЗИ сердца). Она дает информацию о структурном состоянии сердца, например, малых аномалиях развития (открытое овальное окно) или врожденных пороках.