Что такое анестезия?
Анестезия или наркоз — медицинский способ блокировки центров мозга, отвечающих за болевые ощущения. С помощью специальных препаратов блокаторов, происходит воздействие на нервные рецепторы, в результате человека вводят в обморочное состояние или блокируют чувствительность в определенной области на запланированный промежуток времени.
При общем наркозе целью является обездвиживание пациента, чтобы избежать случайных ситуаций во время сложных манипуляций. Время и дозировка строго рассчитываются, так как бесконтрольное использование приводит к необратимым изменениям в мозге, коме или летальному исходу. Препараты могут доставляться в организм внутривенно, местно или через дыхательную систему с помощью маски.
Бывают случаи, когда индивидуальные особенности восстановления организма выше рассчитанных, пациент может очнуться прямо на операционном столе. Это не критично, болевых ощущений человек при этом не испытывает и его быстро вводят обратно в наркоз. Такие случаи возникают в 1% из 100%. Применение анестезии приносит с собой ряд рисков, приводящих к летальному исходу. Это аллергические реакции, неадекватный ответ органов на воздействие, передозировка. Тем не менее подобные риски минимальны. Возможность летального исхода в 3 раза меньше, чем гибель в авиа — или автокатастрофе.
Разновидности, причины и симптомы тахикардии
Тахикардия очень опасна, так как может вызвать фибрилляцию желудочков, что может привести к летальному исходу. Не рекомендуется заниматься самолечением.
Вызвать тахикардию в состоянии покоя могут болезни нервной системы. Часто случаи фиксируются в подростковом возрасте, особенно у девушек на фоне вегетососудистой дистонии. Врачи выделяют основные заболевания, которые вызывают учащенное сердцебиения:
- нарушение гормонального фона;
- расстройство гемодинамики;
- различные формы аритмии;
- гипертиреоз;
- малокровие;
- атеросклероз.
Свойственной симптоматикой считается:
- резкий скачок ритма сердца;
- понижение давления, что провоцирует головокружение и темноту в глазах;
- болевой синдром в грудной клетке;
- потеря сознания.
Малейшее нарушение сердечного ритма мгновенно даёт о себе знать. Сильное сердцебиение может проявляться по-разному. Кто-то ощущает болезненные толчки, у кого-то сердце стучит и «выскакивает» из груди, у многих сердцебиение сопровождается другими симптомами: слабостью, потоотделением, приливом крови к лицу, усиленной пульсацией в висках.
В нормальном состоянии человек не ощущает ударов сердца. Их частота меняется в зависимости от физического состояния. В спокойном положении частота сокращения сердца не превышает 60–80 ударов в минуту.
Норма ЧСС зависит от возраста человека, его конституции, веса. Спортсмены могут иметь частоту сокращений сердца всего 40 ударов в минуту, и это считается вариантом нормы.
Влияние наркоза на организм
Вмешательство в жизнедеятельность организма имеет определенные последствия. Их можно свести к минимуму, но полностью избежать невозможно. Возможные реакции после анестезии:
- отеки дыхательной системы провоцирующие перекрытие доступа кислорода;
- ответ организма на дезориентацию состояние в виде тошноты, рвоты, может возникнуть неосознанно во время анестезии;
- изменение ритма сердца из-за скачков давления кровотока;
- нарушение кровообращения мозга, отек;
- изменение ритма дыхания в результате воспаления дыхательных путей;
- нарушение ЦНС.
При местном наркозе тоже возникает учащенное сердцебиение и проходит, когда вещество выводится из организма. Обычно на это уходит от нескольких часов до суток. В этом случае требуется покой, чтобы избежать скачков давления.
Особое внимание следует уделять состоянию ребенка. Если у него сильно бьется сердце после анестезии, понижен уровень концентрации внимания, наблюдаются провалы в памяти, значит, нарушена работа основных органов: мозга и сердца. Подобное состояние требует медицинского вмешательства. Если вовремя не принять меры развивается гиперактивность, ребенок начинает ходить на носочках, снижается память и скорость мышления. Самый опасный период воздействия наркоза до двухлетнего возраста, так как в это период нейронные связи только развиваются. Последствия хорошо видны в период обучения, у ребенка отсутствует желание учиться, так как усвоение информации связано с существенными трудностями восприятия.
У взрослых последствия анестезии менее выражены. У здорового человека они проходят быстро. Если в организме развивается какая-либо серьезная патология ЦНС, мозга или сердца наблюдаются такие последствия, как:
- бессонница, длительный сон;
- учащенное сердцебиение после анестезии в течении 3-4 месяцев;
- упадок сил, быстрое утомление;
- депрессии, резкая смена настроения;
- рассеянность, прерывание хронологии событий;
- короткий период концентрации внимания, сложности в восприятии информации.
Особое внимание на свое состояние после анестезии следует уделить женщинам, у которых в родах использовался местный или общий наркоз. Многоразовое применение наркоза на протяжении жизни способствует развитию сердечных патологий.
Вероятность ситуации, когда сильно стучит сердце после наркоза арифметически повышается при существующих нарушениях и заболеваниях сердечно-сосудистой системы. Наркоз, это стресс-фактор, который не изменяет работу сердца самостоятельно, а становится толчком к развитию уже существующих заболеваний. 70% жалоб на сердцебиение в последующий период, возникает из-за обострений, а не вновь развивающихся отклонений. Оставлять этот факт без внимания нельзя, так как легкая форма патологии с годами переходит в стадию, когда ситуацию можно исправить только операбельным путем.
Разновидности, причины и симптомы тахикардии
Многие люди считают, что кашель является симптомом только заболеваний дыхательной системы, но это не так. Легкие тесно взаимосвязаны с сердцем и сосудами. Именно поэтому нарушения в кровообращении могут отражаться на работе дыхательных органов, и у человека будет появляться сердечный кашель.
Этот симптом многих заболеваний сердечно-сосудистой системы может появляться до начала их лечения или из-за него. Сердечный кашель напоминает кашель при обычном бронхите, но не сопровождается выделением мокроты.
В тяжелых случаях в откашливаемом содержимом могут появляться прожилки крови. При прогрессировании заболевания и отсутствии лечения сердечный кашель может приводить к развитию сердечной астмы или отеку легкого.
В этой статье мы рассмотрим основные причины появления, механизм развития, симптомы и методы лечения сердечного кашля. Эти знания помогут вам вовремя заподозрить начало заболевания и принять необходимые меры по его устранению, которые предупредят развитие грозных осложнений.
Причины
Основной причиной появления сердечного кашля является застой крови в легких, который возникает при неспособности сердца нормально перекачивать кровь. Такие застойные явления, декомпрессирующие деятельность сердца, приводят к скоплению жидкости в легких, вызывающей раздражение бронхов и сам кашель.
- артериальная гипертензия;
- ишемическая болезнь сердца;
- миокардит;
- кардиомиопатия;
- кардиосклероз;
- сердечный приступ;
- инфаркт миокарда;
- врожденные пороки сердца;
- приобретенные поражения клапанов сердца (особенно митрального);
- аритмии;
- поражения аорты (аневризмы, мезаортит);
- заболевания средостения.
Также причинами сердечного кашля могут стать заболевания эндокринной системы, злоупотребление спиртными напитками, курение, тяжелые формы анемии, прием некоторых лекарственных препаратов для лечения сердечно-сосудистых патологий, частые и сильные стрессы.
Кровоснабжение легких обеспечивается малым кругом кровообращения, и его эффективность во многом зависит от полноценности функционирования левого желудочка и предсердия. Развитие сердечного кашля проходит несколько этапов. Механизм угнетения дыхательной функции таков:
- Патологические процессы, протекающие в левом желудочке, вызывают снижение его сократительной способности, и он не может эффективно перекачивать кровь, поступившую из легочных артерий, в аорту. Такие изменения в работе сердца приводят к повышению давления в легких и замедлению микроциркуляции крови.
- Замедленный кровоток вызывает повышение венозного давления и кислородное голодание тканей.
- Из-за гипоксии на межальвеолярных перегородках и стенках мелких сосудов откладываются коллагеновые волокна, которые вызывают развитие пневмосклероза.
- Мелкие сосуды легких постепенно склерозируются и полностью облитерируются (зарастают соединительной тканью). Такие патологические процессы приводят к уменьшению кровотока в легких и еще большему повышению давления в легочных сосудах.
- Повышенное давление в легочной артерии приводит к повышению нагрузки на левый желудочек, и он гипертрофируется.
- Затем происходит дилатация (расширение границ) правой половины сердца, которая вызывает застой большом круге кровообращения. Жидкая часть крови просачивается в ткани легких и раздражает рецепторы бронхов. У больного появляется сердечный кашель, который протекает хронически, появляется при попытках занять горизонтальное положение и обостряется в вечернее или ночное время.
- При тяжелом осложнении патологического процесса в сердце (например, развитие нового приступа инфаркта, аритмии, фибрилляции желудочков и т. п.) развивается острая левожелудочковая недостаточность, и ее быстрое прогрессирование может вызывать приступы сердечной астмы или отек легких.
Симптомы
Собрав полную информацию о характере кашля, врач определяет тактику дальнейшего обследования пациента.
Период восстановления
Восстановление частоты сердечных сокращений, работы мозга после наркоза происходит самостоятельно. Если была применена местная анестезия, то период восстановления занимает не более недели. При общем наркозе он занимает от нескольких месяцев до нескольких лет. Чтобы организм восстановился, прописывают препараты:
- Улучшающие мозговое кровообращение: Винпоцетин, глицин и др.
- Поддерживающие состояние сердечных мышц: калий магний.
- Поддерживающие состояние сосудов: Аскорутин и др.
- Успокаивающие: Персен, Новопассит, Валериана и др.
Список назначений зависит от состояния человека и результатов обследования. В период восстановления день должен быть сбалансированным. Следует избегать резких движений, перенапряжения, сильной физической усталости. Хорошо помогают ежедневные пешие прогулки. Для улучшения работы мозга используют специальные упражнения, стимулирующие мозговую деятельность.
Работы мозга напрямую зависит от работы сердца. Если тахикардия, аритмия или другие сбои беспокоят длительный срок, на это стоит обратить внимание и пройти обследование. Специалист поможет восстановить работу организма и избежать последствий, предполагающих кардинальные меры вмешательства.
Источник: serdechnic.com
Не так уж страшна операция при пароксизмальной тахикардии
Лет с 28 у меня пароксизмальная тахикардия. Сейчас мне уже за 50. Предложили операцию — радиочастотную абляцию. Что это за операция, как ее делают, в каких случаях, и какие могут быть последствия? Прошу ответить специалиста. Ведь такая болезнь — не редкость!
Вы правы, в последнее время многие читатели обращаются с вопросами по поводу нарушений сердечного ритма. Поэтому давайте сначала разберемся, как должно сокращаться здоровое сердце.
Вспомним, что у сердца 4 камеры: 2 предсердия и 2 желудочка. У здоровых людей они сокращаются ритмично, то есть регулярно и с одинаковыми интервалами. Частота сердечных сокращений в покое — от 60 до 90 ударов в минуту. А при физическом или эмоциональном напряжении количество ударов в минуту может увеличиваться. Аритмией называют такое состояние, при котором нарушается одна или обе главные характеристики нормального ритма — регулярность и частота. Как проявляются такие нарушения и чем они опасны?
Читать также: Тахикардия риски
Наиболее типичные проявления — ощущения перебоев в работе сердца. Например, паузы между его сокращениями или внеочередные сокращения. Бывают приступы (пароксизмы) учащенного сердцебиения, возникающие внезапно. Иногда можно понять их причину: испуг или волнение, физическая нагрузка или повышенная температура тела. Но чаще всего такие приступы возникают в покое. Пароксизм может длиться от нескольких минут до нескольких часов и даже суток. Затянувшийся приступ опасен. Особенно если он сопровождается обмороками, головокружением или ощущением помутнения сознания. Чем продолжительнее пароксизм, тем быстрее возникают осложнения, потому что идет чрезмерная нагрузка на сердечную мышцу. Если с вами случилось такое, надо срочно обратиться к врачу и обследоваться! Врач назначит лекарство.
Если приступы не прекращаются, их частота и продолжительность увеличиваются, то для устранения их причин применяются малоинвазивные методы. Это не операция на открытом сердце, а лечение с помощью электрических импульсов, холода (криоабляция), лазера или радиочастот. В таких случаях используют катетеры — диагностический и лечебный. Обычно их вводят через бедренную или подключичную вену. При помощи диагностического катетера и компьютера проводится точная диагностика зоны тахикардии. Затем при помощи лечебного катетера воздействуют на эту зону.
Радиочастотная абляция, которую вам предложил доктор, применяется при фибрилляции или мерцании предсердий, наджелудочковой тахикардии, а также некоторых видах желудочковой. Есть и относительные противопоказания: хроническая почечная или сердечная недостаточность; аллергия на контрастные вещества, используемые при таком методе, и непереносимость йода; неконтролируемое артериальное давление; анемия и выраженные нарушения свертываемости крови (коагулопатия). Острые инфекции, повышенная температура, отек легких, избыток лекарств тоже считаются противопоказаниями.
Слово «абляция» может и напугать, ведь по-латыни оно означает «удаление». Но в таких случаях врачи ничего не удаляют, а прижигают. Что именно? Вспомним: у сердца должен быть размеренный ритм, который поддерживается собственной электропроводящей системой. В систему входят генератор электрических импульсов (главный водитель ритма) и проводящие пути, соединяющие всю электрическую цепочку. Но вдруг в сердечной мышце возникает новый источник электрического импульса, который сбивает сердце с природного ритма. Это крохотный участок в мышце, который и прижигают во время операции. Потом многим пациентам больше не приходится лечить аритмию. И болей практически нет, и восстановление идет быстро. Нет никаких швов, не остается и шрамов. Через 2-3 дня пациента уже выписывают.
Тот же метод используется и для установки искусственного водителя ритма при брадикардиях. Кроме кардиохирургии, абляцию применяют и в гинекологии, онкологии, отоларингологии. Так что, если у вас нет противопоказаний, бояться здесь нечего.
Врач-натуротерапевт Г.Г. Гаркуша
Что такое стеноз аорты?
Аортальный стеноз — сужение аорты, крупнейшей артерии, которая связана с левым желудочком сердца, через который кислородсодержащая кровь течет, чтобы насыщать организм кислородом и питательными веществами. Наиболее распространенная причина стеноза аорты врожденная — порок присутствует уже при рождении. Однако ревматическая лихорадка также может вызывать стеноз аорты, а старение связано с. ⇒
Как сохранить сердце здоровым?
Хоть министры здравоохранения и пытаются нас убедить, что через несколько лет мы забудем о сердечно-сосудистых заболеваниях, верится в это с большим трудом. Почему? Да потому, что у половины населения страны уровень содержания холестерина превышает нормальные показатели — это у людей среднего возраста. А у тех, кому за. ⇒
Антигипертензивные и антиаритмические препараты в лечении сердечно-сосудистых заболеваний
Те препараты, которые влияют на саму кровь, на кровеносные сосуды и сердечную мышцу, могут использоваться также и влечении сердечно-сосудистых заболеваний. Данные препараты изменяют сердечный ритм и кровяное давление, насосную функцию сердца, свертывание и ток крови. Антигипертензивные препараты и средства Антигипертензивные лекарства используются для лечения высокого давления. (гипертонии). Их. ⇒
Почему сильно бьется сердце после анестезии?
Если сильно бьется сердце после анестезии, причин тому может быть несколько. Хирургические вмешательства опасны не только тем, что причиняют организму стресс, но также и использованием наркоза. Как местная анестезия, так и общий наркоз могут отразиться на состоянии здоровья пациента по-разному, в особенности если он уже имеет предрасположенность к тем или иным побочным эффектам.
Насколько хорошо пациент перенесет анестезию, зависит от ряда факторов: возраст, наличие вредных привычек и зависимостей, пол, общее состояние здоровья. Наличие патологий и хронических болезней. Наркоз может повлиять на нервную систему, работу мозга, а также на работу сердечно-сосудистой системы.
Что такое тахикардия?
Если у пациента сильно бьется сердце после анестезии, это признак вызванной наркозом тахикардии. Ощущение, когда у человека начинает сильно или слишком быстро биться сердце, называется тахикардией . Тахикардия представляет собой учащенное сокращение сердечной мышцы. Чем опасно такое состояние?
Слишком быстрые сокращения не дают сердцу работать качественно. Желудочки не успевают набрать необходимое количество крови, поэтому давление падает. Ко всем тканям и органам поступает меньше крови, а следовательно, и меньше кислорода. В результате развивается кислородное голодание. Больше всего от кислородного голодания пострадает мозг, хотя и другие органы начнут работать некачественно.
Причины тахикардии после наркоза
После операционная тахикардия может быть вызвана не только самим наркозом, но и другими факторами, а гораздо чаще – их сочетанием.
В число причин тахикардии после операции могут входить:
- Эмоциональные причины – пациент переживает перед операцией, испытывает дезориентацию после наркоза.
- Кровопотеря – любые хирургические вмешательства связаны с неизбежной потерей некоторого количества крови.
- Шок – хирургическое вмешательство приводит к шоку для организма.
Если сильно бьется сердце после наркоза, среди вызванных медикаментом причин также можно выделить несколько:
- Кислородное голодание.
- Бронхоспазмы.
- Нарушения дыхания при операции.
- Фибрилляция желудочков.
Сочетание этих факторов лишь усиливает риск развития тахикардии. Именно поэтому после наркоза пациент должен находиться под строгим медицинским контролем.
Повышенный пульс после операции
Оперативное вмешательство при тахикардии является обязательным по многим причинам. Как патологическое проявление, вызывается массами заболеваний вегетативной нервной системы и некоторыми видами аритмии.
Если медикаментозное лечение неэффективно, операцией можно устранить причину тахикардии или снизить риски развития повторных приступов учащенного сердцебиения.
Устранение патологического очага проводится без общего наркоза. Через маленький прокол кожи, через вену вводиться катетер вплоть до сердечной камеры с очагом болезни. Действия контролируются через рентгеновский аппарат.
После обнаружения пораженной зоны производится прижигание током высокой частоты. После разрушения очага заболевания, нормальный ритм восстанавливается. После операции назначаются специальные препараты, и пациент находится какое-то время под наблюдением.
Имплантирование искусственного водителя ритма от тахикардии предполагает закрепление маленького устройства (кардиостимулятора). Помещается устройство в сердце проводиться с помощью катетера, через латеральную вену руки.
Такие устройства предотвращают приступы, при начале аритмии, исходит электрический импульс, который угнетает приступ. При установлении водителя ритма, пациент должен часто посещать врача, чтобы убеждаться в исправности кардиостимулятора.
Открытая операция
Проводится вмешательство под общим наркозом и при переводе оперируемого пациента на искусственное кровообращение. Проводится операция на открытом сердце с перерезкой и удалением поврежденных аритмичных участков.
Копирование материалов сайта возможно без предварительного согласования в случае установки активной индексируемой ссылки на наш сайт.
Информация на сайте представлена исключительно для общего ознакомления. Рекомендуем обратиться к врачу за дальнейшей консультацией и лечением.
Анонимно, Женщина, Один год
2,0) такие состояния длятся от нескольких минут, до нескольких часов. В это время тянет в туалет по большому, руки и ноги сырые, иногда потрясывает. Бывает само проходит, бывает принимаю анаприлин. Часто возникает после завтрака.
Щитовидная железа в норме. Я веду здоровый образ жизни: стараюсь хорошо и правильно питаться, не пью, не курю, занимаюсь зарядкой. Рост 158, вес 44 (но мне кажется сейчас поправилась :)вызывала скорую при повышенном пульсе, когда скорая подъезжала (через 40 мин или час) пульс уже сам снижался.
Мой кардиохирург говорит, что операция прошла хорошо и это не может быть синдром впв, что сердце привыкает. Скоро будет уже 3 месяца, как сделали операцию, сколько можно привыкать. Прикрепила результаты кардиограммы со скорой (делали старым кардиографом и постоянно отлипали присоски) и последняя кардиограмма из больницы, где оперировали.
Действительно, синусовая тахикардия после операции РЧА иногда бывает, ничего страшного. Я бы прежде всего убедился в отсутствии анемии (стоит сделать общий анализ крови). Впрочем, скорее всего вы описываете проявление невротического расстройства. Посоветуйтесь по поводу симптомов с психотерапевтом.
Спасибо Вам огромное! До операции сдавала общий анализ крови. Всё было в порядке. Сдам еще раз на всякий случай. А от чего возникают невротические расстройства? Вроде не нервичаю и в момент тахикардии спокойна, как удав. Как долго может продолжаться тахикардия после операции? Стоит ли ставить холтер? Спасибо!
Невротические расстройства и не нервничаю — это немного разные вещи. Сделайте холтер, конечно. Это вовсе невредная процедура. Иногда она позволяет развеять часть необоснованных страхов.
Консультация дается исключительно в справочных целях. По итогам полученной консультации, пожалуйста, обратитесь к врачу.
Форум о заболеваниях сердца и сосудов
ишемическая болезнь сердца, постинфарктный кардиосклероз, аортокоронарное шунтирование, кардиовертер-дефибриллятор, радиочастотная катетерная аблация, желудочковая тахикардия, аневризма левого желудочка
Представлен случай устранения желудочковых тахикардий вокруг послеоперационного рубца у пациента 55 лет с ишемической болезнью сердца и постинфарктным кардиосклерозом, перенесшего операцию аортокоронарного шунтирования и пластики аневризмы левого желудочка по Дору с последующей имплантацией кардиовертера-дефибриллятора.
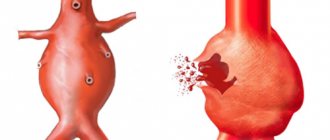
Впервые аневризма сердца описана в конце XV. в. J.Hunter и D.Geleati (1757 г.). В 1914 г M.Sternberg описал связь между аневризмой сердца и поражением коронарных артерий и инфарктом миокарда, а резекцию аневризмы в условиях искусственного кровообращения первый выполнил D.Cooley в 1958 г.
В 85% случаев аневризма располагается по передней, переднебоковой стенке левого желудочка (ЛЖ) или в области его верхушки. Такая доминирующая локализация аневризмы соответствует частоте атеросклеротического поражения и тромбоза передней межжелудочковой ветви левой венечной артерии [2].
Основная задача хирургического лечения заключается не только в иссечении аневризмы, но и в реваскуляризации миокарда, поэтому показания к операции аортокоронарного шунтирования при постинфарктной аневризме совпадают с таковыми при хронической ишемической болезни сердца (ИБС).
В хирургическом лечении постинфарктных аневризм огромный вклад внес V.Dor (1990 г.), который придает большое значение удалению рубцово-измененной межжелудочковой перегородки из полости ЛЖ при вшивании заплаты, а также шунтированию передней межжелудочковой ветви с целью реваскуляризации проксимальных отделов межжелудочковой перегородки и проводящей системы [3].
Впоследствии им разработана методика, при которой в качестве заплаты используют отслоенную фиброзно-измененную часть межжелудочковой перегородки. При этом устье аневризматического мешка редуцируют путем наложения двух полукисетных швов по методике Жатане.
Нарушения ритма при наличии постинфарктной аневризмы встречаются как до, так и после операции. Они проявляются в виде желудочковой экстрасистолии, приступов пароксизмальной желудочковой тахикардии и фибрилляции желудочков.
В основе пароксизмальной желудочковой тахикардии, которая затем может перейти в фибрилляцию желудочков, лежит механизм re-entry. Зона re-entry по данным катетеризации и интраоперационного картирования в 80% случаев находится в субэндокардиальной части на границе рубца и жизнеспособного миокарда [4].
Представленный нами случай демонстрирует устранение желудочковых тахикардий вокруг послеоперационного рубца методом радиочастотной аблации с использованием системы нефлюороскопического картирования CARTO у пациента перенесшего операцию аорто-коронарного шунтирования и пластики аневризмы ЛЖ по Дору.
Пациент С. 55 лет, поступил в отделение с жалобами на учащенное ритмичное сердцебиение, сопровождающееся слабостью, предобморочным состоянием. Дважды (1996 г. и 2008 г.) перенес острый инфаркт миокарда.
При обследовании в НЦ ССХ им. А.Н.Бакулева выявлены стенозы коронарных артерий: передняя межжелудочковая ветвь — задняя треть 80%, диагональная ветвь — 70%, а тек же аневризма верхушки ЛЖ и нижней трети межжелудочковой перегородки.
В апреле 2009 г. выполнена операция коронарного шунтирования: мамарокоронарное шунтирование — 1 шунт (передняя межжелудочковая ветвь — левая грудная артерия), аортокоронарное шунтирование — 1 шунт (диагональная вена — аутовена), резекция постинфарктной аневризмы с пластикой по Дору в условиях искусственного кровообращения и фармако-холодовой кардиоплегии.
В послеоперационном периоде возникла желудочковая экстрасистолия и пробежки желудочковой тахикардии (ЖТ) с частотой желудочковых сокращений 150 в мин. Больной получал кордарон, однако в связи с эпизодами ЖТ тогда же имплантирован однокамерный кардиовертер-дефибриллятор (ИКД).
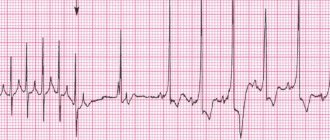
Поступил в отделение хирургического лечения тахиаритмий НЦ ССХ им. А.Н.Бакулева для проведения радиочастотной аблации (РЧА) желудочковой тахикардии. При обследовании на ЭКГ регистрировался синусовый ритм с частотой 60 уд/мин.
Эхокардиографическое исследование: толщина межжелудочковой перегородки в диастолу — 0,7 см, дискинез; толщина задней стенки ЛЖ (в диастолу) — 0,8 см; конечный систолический размер ЛЖ — 5,8 см, конечный диастолический размер ЛЖ — 7,1 см, конечный диастолический объем ЛЖмл, конечный систолический объем ЛЖмл, ударный объеммл, фракция выброса (Teicholtz) — 35%;
левое предсердие — 4,2 см, митральный клапан — створки тонкие, диаметр фиброзного кольца 3,1 см, степень регургитации 1 ; аортальный клапан — трехстворчатый, диаметр фиброзного кольца 2,6 см; правое предсердие не увеличено; трикуспидальный клапан — створки тонкие; межпредсердная перегородка — интактна.
Диагноз: ИБС. Постинфарктный кардиосклероз. Аневризма ЛЖ. Состояние после операции аортокоронарного шунтирования на работающем сердце, резекции постинфарктной аневризмы ЛЖ с пластикой по Дору в условиях искусственного кровообращения и фармако-холодовой кардиоплегии.
В июне 2009 г. выполнена процедура электрофизиологического исследования и РЧА. Больной доставлен в рентгеноперационную на синусовом ритме (ИКД установлен в режиме VVI 50 уд/мин) с ЧССуд/ мин. Под комбинированной анестезией по методике Сельдингера пунктированы левые подключичная и бедренная вены.
Проведены электроды: 10-ти полюсный — в коронарный синус и 20-ти полюсный в верхушку правого желудочка. Электрофизиологическое исследование проводилось на 64-канальном комплексе Prucka Cardiolab 4,0 (General Electric, USA).
Последствия и лечение тахикардии после наркоза
Хотя тахикардия сама может является последствием наркоза, она может привести и к другим побочным эффектам. В числе осложнений в первые несколько дней после операции могут наблюдаться такие, как:
- Частый пульс.
- Боли в груди.
- Кратковременная гипертония.
- Спазмы головного мозга.
- Тревога.
- Головокружения.
Чтобы предотвратить развитие осложнений рекомендуется прием препаратов, восстанавливающих работу нервной и сердечно-сосудистой систем, такие как Пирацетам и Кавинтон. Также крайне важно контролировать состояние пациента посредством замеров давления и частоты сердечных сокращений, кардиограммы.
Чтобы преодолеть чувство паники и психологический дискомфорт пациенту рекомендуется консультация психотерапевта и прием успокоительных препаратов. Посетить психотерапевта можно и перед операцией – это уменьшит стресс и снизит вероятность развития тахикардии после наркоза.
Источник: vserdtse.com
Тахикардия
Всего сообщений: 28 Зарегистрирован: 22 июн , 15:39 Рейтинг пользователя: 0
26 сентября , 18:05#1
Сестре в июле сделали операцию по устранению ДМПП, сейчас она еще на больничном, нас врач пугает тем что у нее очень большой пульс. Сталкивался ли кто нибудь с такой проблемой. Ей прописали Конкор- она боится его пить, говорят что это потом на всю жизнь. П
Всего сообщений: 83 Зарегистрирован: 7 мар , 13:39 Откуда: Санкт-Петербург Рейтинг пользователя: 0
26 сентября , 18:20#2
Татьяна! У меня та же проблема! Сказали что через полгода все будет в норме, а у меня только хуже. Недавно ездила в Бакулева по этому поводу, отменили мне старые таблетки и прописали новые, и еще сказали кое-что сделать дабы понять причины, щас вот опять хожу по врачам. А вам какое лечение от тахикардии прописали? Пульс без таблеток какой в покое (у меня 96-100).
Всего сообщений: 83 Зарегистрирован: 7 мар , 13:39 Откуда: Санкт-Петербург Рейтинг пользователя: 0
26 сентября , 18:21#3
И Конкор мне отменили, аритмолог сказал, что Конкор только усугубляет ситуацию, типа может быть из-за него у меня не проходит моя тахикардия.
Всего сообщений: 83 Зарегистрирован: 7 мар , 13:39 Откуда: Санкт-Петербург Рейтинг пользователя: 0
26 сентября , 18:35#4
Самая большая проблема с Конкором такая. Мне его прописали еще в декабре 2010г. Сначала 1/4 от 2,5мг. До операции я так и пила. В стационаре после операции мне такую дозу подтвердили и сказали — пей пока пульс не нормализуется. Результат от Конкора был так себе, пульс то 75 был, но чаще 80-90. Причем после физнагрузки он сам не успокаивался (как это должно быть в течение 20 мин прийти в норму). В общем, дозу увеличили в 2 раза (1,25мг). Сначала эффект был хороший, но постепенно начал снижаться — опять вернулась к тем же 80-90. Опять (в июле) увеличили в 2 раза (до 2,5 мг). И тут появилась новая проблема — давление 80/50 с утра. Разбили на 2 приема, но толку никакого. Кардиолог говорит — терпи, надо пульс снижать давление не так важно. Терпела я 1,5 месяца, после чего поехала в Бакулева на консультацию. Там-то мне и сказали что Конкор нельзя принимать ни в коем случае, сказали что причины тахикардии могут быть не только в кардиологии, и сказали что надо делать. А вы кроме кардиолога еще были у кого-то? Я имею ввиду в первую очередь эндокринолога и невролога — очень часто ноги тахикардии растут оттуда.
Читать также: Г н сытин тахикардия
Всего сообщений: 28 Зарегистрирован: 22 июн , 15:39 Рейтинг пользователя: 0
Виды наркоза
Наркоз характеризуется искусственным, временным и обратимым выключением человеческого сознания. Наркоз используется:
- для усыпления человека с полной потерей чувствительности и сознания — общий;
- для отсутствия болевой чувствительности в определенном органе — местный.
По принципу наркотического воздействия на организм существуют несколько видов анестезии. Их принцип действия и преимущества изложены в таблице:
| Вид | Принцип действия | Препараты | Преимущества |
| Ингаляционный | Легочная ткань активно всасывает эфирные пары. При вдыхании препаратов достигается их высокая концентрация в крови. Передвигаясь по сосудам, они воздействуют на нейроны и погружают больного в наркотический сон. | «Эфир»; «Этран»; «Трилен» | Простота выполнения, кратковременное действие |
| Неингаляционный | Препараты вводятся внутривенно | «Фентанил» с «Сибазоном» или «Дроперидолом»; «Тиопенталом»; «Рекофолом» | Обладает продолжительным и глубоким действием |
| Многокомпонентный эндотрахеальный наркоз | Внутривенное введение препаратов сочетается с интубацией трахеи | «Тиопентал»; «Дитилин»; «Ардуан» | Глубокая анестезия при операциях на органах грудной и брюшной полости. Обеспечивает полное обезболивание и расслабление мышц. |
Основным требованием к анестезии является индивидуализация, т. е. для каждого пациента подбирается тот препарат и время воздействия, что подходит по состоянию здоровья.
Показания и противопоказания
Показанием к применению местной или общей анестезии являются операции:
- внутренних органов;
- нейрохирургические;
- стоматологические;
- при травмах;
- роды и аборты;
- пластические.
Основными противопоказаниями использования анестезии являются:
- сердечная недостаточность;
- астма;
- нарушение функционирования печени, почек;
- инфекционное заражение крови болезнетворными микробами;
- аллергические реакции на наркотические анальгетики.
Вернуться к оглавлению
Наркоз при учащенном сердцебиении
Подготовкой больного к наркозу и операции занимается врач — анестезиолог. Перед операцией анестезиолог проводит осмотр пациента, изучает историю болезни, определяет хронические заболевания, аллергические реакции на медикаменты. Особое внимание уделяется сердечным патологиям: методам борьбы с ними, их признаками и длительностью, эффектом лечения. Врач оценивает психологическое состояние больного, т. к. нервные переживания способствуют увеличению сердечного ритма и нарушают работу сердца. При тахикардии больного обследуют кардиолог и анестезиолог. Только после диагностики принимается решение о безопасности анестезии. Противопоказаний к использованию наркоза при тахикардии — нет, но важен усиленный контроль над работой сердца во время и после операции.
Тахикардия во время и после наркоза
Анестезирующие средства во время операции могут вызвать приступ тахикардии. К причинам увеличения сердечного ритма относятся:
- бронхоспазм и нарушение дыхания;
- кислородное голодание;
- фибрилляция желудочков.
При тахикардии во время операции нужен постоянный электрокардиографический контроль.
В течение нескольких дней после анестезии у больного с тахикардией могут возникать следующие осложнения:
- головокружения;
- спазмы головного мозга;
- ежедневные панические атаки;
- повышенное артериальное давление;
- сердечные боли;
- учащенный пульс.
Для предотвращения осложнений после наркоза рекомендуется принимать препараты «Кавинтон», «Пирацетам», способствующие восстановлению работы головного мозга и сердечно-сосудистой системы. Важно регулярно делать кардиограмму, контролировать сердцебиение и функционирование сосудистой системы. Для преодоления паники и чувства страха показаны успокоительные средства и консультации психотерапевта.
Источник: etodavlenie.ru
Причины и лечение учащенного сердцебиения, что принимать
Из этой статьи вы узнаете: почему может возникать учащенное сердцебиение (или частота сердечных сокращений – сокращенно ЧСС), опасно ли оно. Как проводят его лечение, и всегда ли оно требуется.
Учащенным считается пульс от 90 ударов в минуту (у взрослых). У новорожденных ЧСС не должна превышать 150 ударов в минуту. У детей до 10–12 лет – до 120–130. У подростков – до 110 ударов в минуту.
Причины учащенного сердцебиения могут быть разными, и не всегда они связаны с заболеваниями сердца. В некоторых случаях большая частота сердечных сокращений может быть вариантом норм, и при этом не нужно ничего делать – но в большинстве случаев лечение все-таки требуется.
Сам по себе учащенный пульс – это не самостоятельное заболевание, а симптом других нарушений в организме. Их лечением занимаются такие врачи, как кардиолог, аритмолог, кардиохирург, эндокринолог, диетолог, спортивный врач, невролог, психотерапевт.
Первично с учащенным пульсом обратитесь к терапевту.
Определение частоты сердцебиения
Наркоз и тахикардия
Хирургическое лечение проводится под анестезией. В ее состав может входить до 15 лекарственных средств, которые в большей или меньшей мере воздействуют на АД. Применение в медицине препаратов с содержанием наркотических анальгетиков сильно влияет на центральную нервную систему, а также вызывает сердечные заболевания. Тахикардия и наркоз при совмещении способны вызвать массу неприятных последствий, но анестезиолог должен приложить усилия, чтобы предотвратить осложнения. Категорических противопоказаний для использования наркоза при тахикардии нет.
В той или в иной степени анестетики влияют на работу сердечно-сосудистой системы и угнетают ее функции. Но благодаря воздействию на компенсаторные механизмы подавляющий эффект не имеет опасных побочных осложнений. Но бывает одновременно и тахикардия, и падение АД после применения общего наркоза.
Как анастезия влияет на сердцебиение?
Общий наркоз и все его компоненты отрицательно сказываются на работе сердечно-сосудистой системы. Сила и уровень воздействия зависит от примененного препарата. Подача анестетика через маску в газообразном виде или же через внутривенную инъекцию утрудняют работу миокарда. Скорость впадения человека в искусственный сон зависит от количества примененного наркоза. При сложных операциях подача препарата происходит через капельницу. Если же у человека до проведения процедуры уже имеются патологии (особенно астма, аритмия), то врач обязан сделать полное обследование и подобрать тип наркоза индивидуально.
Последствия применения искусственного сна:
- боли в области грудной клетки;
- перепады сердцебиения;
- в груди начинает печь или колот;
- чувство сдавливания в сердце.
Если у человека есть проблемы с почками, то такой вид обезболивания ему противопоказан.
К противопоказаниям применения анестезии относят следующие симптомы:
- одышка;
- нарушение работы почек и печени;
- аллергия на анестетик;
- сердечная недостаточность.
Вернуться к оглавлению
Разрешено ли делать общий наркоз при тахикардии?
Подготавливает пациента к искусственному сну анестезиолог. В период перед проведением процедуры медики проводят осмотр больного, изучают заболевания, аллергические реакции на лекарства. Особо тщательно изучаются следующие факторы:
- патологии сердца и сосудов;
- особенности ранее проведенных схем лечения;
- эффективность влияния тех или иных препаратов;
- психологические особенности человека.
Вернуться к оглавлению
Риски до и после искусственного сна
Общая анестезия во время применения может вызвать приступ тахикардии. К причинам увеличения сердцебиения относят:
- нарушения ритма дыхания;
- нехватку кислорода;
- спазмы бронхов.
В послеоперационном периоде у человека могут случаться панические приступы.
У некоторых пациентов с тахикардией в послеоперационный период возможные следующие последствия:
- спазмы;
- боли в сердце;
- скачки артериального давления;
- учащение пульса;
- приступы паники и тревожности;
- головокружение;
- обмороки.
Для минимизации осложнений после введения общего наркоза нужно регулярно делать кардиограмму, чтобы вести контроль уровня биения сердца и правильную работу сосудов.
Для избавления панических приступов назначают успокоительные препараты и работу с психотерапевтом. К рекомендуемым медикаментам относят следующие лекарства, что представлены в таблице:
| Препарат | Действие | Показания | Противопоказания |
| «Кавинтон» | Восстановление работы головного мозга | Неврологические заболевания | Геморрагический инсульт |
| Стимуляция ингибирования аминокислот | Тромбоз артерий | Беременность | |
| «Пирацетам» | Стабилизация работы сердечно-сосудистой системы | Атеросклероз головного мозга | Острая почечная недостаточность |
| Повышение устойчивости ЦНС к гипоксии, токсическим факторам | Сосудистый паркинсонизм | Диабет |
Источник: vsedavlenie.ru
Воздействие наркоза на сердечно-сосудистую систему
При диагностированной аритмии риск введения наркоза перед операцией повышается вдвое. Если оперативное вмешательство является срочным и не терпит отлагательств, врач обязан провести все необходимые мероприятия: подготовить пациента, собрать данные о его диагнозе, оценить риск осложнений.
После этого производят введение наркоза с применением определенных препаратов. По окончании операции пациент проходит реабилитационный период.
Перед тем, как провести оперативное вмешательство, у больного с аритмией берут все необходимые анализы и осуществляют ряд исследований:
- Электрокардиограмма сердца. Выявление патологических изменений на ЭКГ напрямую влияет на выбор препарата. Мерцательная аритмия – один из важнейших показателей к этому исследованию, оказывающему влияние на окончательное решение анестезиолога.
- Анализ на группу крови и резус-фактор. Данные необходимы в случае непредвиденных обстоятельств для донорства.
- Общий и химический анализ крови. В ходе исследования определяется уровень белка, билирубина, холестерина и других показателей.
- Коагулограмма. Анализ свертываемости крови поможет избежать осложнений при кровопотере.
- Рентген грудной клетки. Исследование позволяет исключить туберкулез и развитие патологий легких.
Подготовка пациента с аритмией к операции также включает полный отказ от курения и алкоголя, прохождение курса лечения хронических болезней и нормализацию веса.
Кроме того, проводится премедикация – медикаментозная подготовка к вмешательству.
Перед введением препарата врач должен провести беседу с пациентом, чтобы выяснить, нет ли у него противопоказаний к тому или иному анестезиологическому препарату. В ходе этой беседы, а также на основе собранных данных анестезиолог окончательно определяется с выбором препарата и типом наркоза.
Введение происходит так:
- наркоз вводится в организм пациента с помощью катетера, иногда вместо него используют ингаляционную маску;
- на протяжении всей операции анестезия поступает в кровь, обеспечивая больному крепкий сон;
- при аритмии пациенту перед операцией вводят специальные лекарства, позволяющие нормализовать работу сердца и стабилизировать давление;
- врачи тщательно следят за всеми показателями работы сердца во время оперативного вмешательства.
В зависимости от типа анестезии, будут применяться разные препараты:
- Общая анестезия. При проведении кратковременных операций у больных с аритмией используют мононаркоз, который подразумевает введение одного препарата. Зачастую врачи применяют «Кетамин». Также для больных аритмией используют 1% раствор «Гексенала» и натрия тиопентал. Для профилактики брадикардии дополнительно вводят атропин.
- Местная анестезия. Во время несложных хирургических вмешательств (например, в стоматологии) используют аппликационную анестезию с введением препаратов «Лидокаин», «Камистад». В челюстно-лицевой хирургии применяется «Новокаин», а при введении проводникового местного наркоза нередко используют «Тримекаин». При родах, а также операциях на ногах или позвоночнике применяется эпидуральная и спинальная анестезия. В этом случае используют препараты «Мепивакаин» и «Ропивакаин».
Чтобы предотвратить последствия наркоза, при появлении неприятных симптомов после операции (головокружения, чувства тяжести в сердце) стоит срочно обратиться к врачу. Повлиять на работу сердца может лишь интранаркозное осложнение: нарушение ритма дыхания и кровоснабжения в процессе операции.
Во время реабилитационного периода стоит придерживаться следующих правил:
- нормализация режима сна;
- достаточное количество отдыха;
- прогулки на свежем воздухе;
- здоровое питание.
Анестезия при аритмии не противопоказана, однако требует особого внимания со стороны анестезиолога в подборе препарата с учетом вида и степени тяжести патологии. Соблюдая рекомендации врачей, можно существенно предотвратить осложнения после использования наркоза с аритмией в анамнезе.
Диагностированная аритмия становится опаснее в случае, когда пациенту назначается хирургическое вмешательство. Наркоз при нарушениях в работе миокарда, тем более общий, является крайне нежелательным мероприятием.
Если диагностированы патологии сердца и без операции обойтись невозможно, то риск проявления осложнений увеличивается в несколько раз. Его уровень определяют посредством специальных индексов, направленных на оценку вероятности проявления осложнений. К индексам относятся:
- Наличие раннего или позднего постинфарктного периода.
- Диагностированная ишемия или стенокардия.
- Проблемы, связанные с нарушениями сердечного ритма.
- Артериальное давление как повышенное, так и пониженное также оказывает негативное влияние.
- Диагностированный порок сердца, вне зависимости от того, был он прооперирован или нет.
- Возрастные изменения и заболевания иных отделов организма.
Врач по каждому из пунктов присваивает состоянию больного баллы, соответствующие тяжести и выраженности фактора. От полученной суммы зависят возможности проявления осложнений как во время самого хирургического вмешательства, так и после него. Наркоз при невысоких показателях риска назначается в соответствии с тем, насколько сложной должна быть операция.
Если диагностирована синусная разновидность заболевания, то на операционный стол пациент попадет только после проведения полного диагностического обследования и вердикта анестезиолога. В каждом случае вид наркоза подбирается строго индивидуально.
Иногда введение наркоза может вызвать у пациента с сердечными проблемами остановку дыхания прямо во время проведения операции. В таком случае проводятся оперативные реанимационные мероприятия. Если удается восстановить синусовый ритм, но самостоятельное дыхание не восстанавливается, то пациента интубируют и переводят на аппарат искусственного дыхания. При положительном исходе больной со временем начинает дышать самостоятельно, в случае рецидивов возможно наступление летального исхода.
Еще одним серьезным осложнением является легочный отек, проявляющийся на фоне болезней сердца. На ранних стадиях его можно определить по появлению кашля и влажных хрипов. Впоследствии возможно ухудшение, приводящее к одышке, цианозу, выходу вспененной розовой мокроты. С самых первых признаков отека легких необходимо оперативно провести медикаментозную терапию, чтобы не допустить ухудшения состояния пациента.