В чем отличие от тахикардии?
Согласно общепринятой классификации нарушений сердечного ритма и проводимости, все они подразделяются на нарушения по типу учащенного сердцебиения (тахикардия, более 80 ударов сердца в минуту) и по типу редкого сердцебиения (брадикардия, менее 60 сокращений в минуту).
Учащенное сердцебиение, в свою очередь, может сопровождаться синусовым (правильным) и несинусовым (неправильным) ритмом. В первом случае нарушение называется тахикардией, когда сердце сокращается часто, но через регулярные промежутки времени, а во втором — тахиаритмией, когда сердце сокращается часто и нерегулярно.
Клинически тахиаритмии и тахикардии проявляются практически идентично, поэтому без электрокардиограммы различить их бывает довольно тяжело.
Тахиаритмия может быть:
- Локализации источников тахикардий
Синусовой. Обусловлена преждевременными частыми поступлениями импульсов к синусовому узлу, который в норме задает сердечный ритм (является водителем ритма). ЧСС достигает 90-120 ударов в минуту.
- Наджелудочковой, или суправентрикулярной, которая подразделяется на предсердную и тахиаритмию из АВ-соединения. Эти виды обусловлены циркуляцией патологических импульсов в тканях предсердия (мерцательная аритмия) или в атрио-вентрикулярном узле. ЧСС достигает 130-150 ударов в минуту и выше.
- Желудочковой. В данном случае осуществляется патологически частая импульсация проводящих волокон в желудочках сердца. ЧСС достигает 200-400 ударов в минуту. Желудочковая тахиаритмия может перейти в фибрилляцию желудочков и привести к остановке сердца.
Синусовая аритмия
Главным узлом проводящей системы, который генерирует нервные импульсы, является синусовый, при этом у здорового человека сердечные сокращения повторяются через равные промежутки времени. Для синусовой аритмии характерны отклонения, связанные как с нарушением ритмичности, так и с изменением частоты сокращений сердца, которые возникают из-за патологий синусового узла.
Умеренная синусовая аритмия сердца является самым благоприятным вариантом из всех возможных нарушений ритмичности сердечных сокращений. В большинстве случаев эту патологию не требуется лечить, нужно лишь постоянно наблюдать за состоянием ребенка с первых лет жизни у лечащего врача, чтобы вовремя заметить возникновение осложнений, если они будут иметь место.
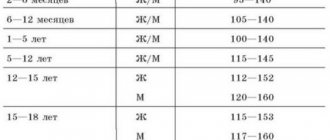
Синусовая аритмия у детей может быть постоянной или возникать в виде приступов нарушения сердцебиения.
К синусовой аритмии относят несколько разновидностей нарушения сердцебиения. Чаще всего возникает тахикардия (учащенный ритм сокращений), брадикардия (замедленный ритм) или экстрасистолия (одиночные неритмичные импульсы). Все они поддаются лечению и в большинстве случаев носят временный характер.
Причины тахиаритмии
Тахиаритмия чаще всего развивается у лиц старше 40-50 лет, но также довольно часто возникает у молодых людей и у детей. Происходит это вследствие разных причин.
Так, синусовая тахиаритмия в принципе не является признаком какого-либо органического поражения сердечной мышцы. Данный вид тахиаритмии может возникнуть при стрессе, сильных эмоциях или после двигательной активности.
Причины остальных тахиаритмий можно разделить на следующие группы:
1) Функциональные причины — совокупность факторов, в принципе не являющихся проявлением какой-либо болезни:
- Нарушение сосудистого тонуса при вегето-сосудистой дистонии,
- Легкие нарушения электролитного баланса, например, при обезвоживании, отравлении алкоголем или во время похмельного синдрома,
Тем не менее, несмотря на кажущуюся «безобидность» данной группы причин тахиаритмии, последствия самой аритмии могут быть плачевными, если не обратиться за медицинской помощью вовремя.
2) Внесердечные причины. К ним относятся заболевания других органов и систем:
- Тиреотоксикоз, развивающийся вследствие повышенной секреции гормонов щитовидной железы,
- Острое инфекционное заболевания (грипп, ботулизм, малярия и др),
- Лихорадка,
- Заболевания органов желудочно-кишечного тракта,
- Анемия тяжелой степени,
- Алкоголизм,
- Употребление наркотиков.
3) Сердечные причины обусловлены патологией сердца и сосудов. К ним относятся:
- Артериальная гипертония,
- Ишемическая болезнь сердца,
- Миокардиты — воспалительные поражения сердечной мышцы,
- Перенесенные или острые инфаркты миокарда,
- Пороки сердца,
- Кардиомиопатии — по гипертрофическому (утолщение сердечной мышцы желудочков), рестриктивному (нарушение расслабления сердечной мышцы) или дилатационному (расширение сердечных камер) типу.
Тахиаритмия в детском возрасте
У детей тахиаритмии могут быть вызваны органическим поражением миокарда (например, после перенесенных миокардитов или при пороках сердца), а также функциональными причинами или сочетанием вышеперечисленных факторов. Тем не менее, чаще всего у детей без пороков сердца, без оперативных вмешательств на сердце и без миокардитов наиболее часто встречается синусовая аритмия, которая обусловлена нарушением вегетативных влияний на сердце и легко корригируется.
Симптомы
Тахиаритмия может начаться у пациента постепенно или остро.
При остром приступе (пароксизме) больного беспокоит внезапно возникшее ощущение перебоев в работе сердца и чувство учащенного сердцебиения, сопровождаемое резкой слабостью, дискомфортом в грудной клетке, чувством нехватки воздуха. Некоторые пациенты сразу же теряют сознание вследствие снижения мозгового кровотока, отмечают холодный пот, резкую бледность кожных покровов. Состояние и самочувствие без оказания неотложной помощи ухудшаются.
При постоянной форме мерцательной аритмии, единственном виде тахиаритмии, протекающем длительно, годами, без возможности самопроизвольного восстановления ритма, пациенты отмечают незначительные симптомы. В основном их беспокоит одышка при нагрузке и периодические давящие боли в грудной клетке.
Частота сердцебиения варьирует у разных пациентов и даже может оставаться чуть выше нормы, например у пациентов с мерцательной аритмией.
Диагностика
Заподозрить у себя пароксизм тахиаритмии пациент может сразу после начала клинической симптоматики, особенно если пароксизмы возникали и раньше. Однако, основные диагностические критерии тахиаритмии можно определить только по ЭКГ. Например, такие, как изменения интервала между комплексами, отражающими желудочковые сокращения; волны мерцания — трепетания предсердий; отсутствие зубцов, показывающих сокращения предсердий, перед желудочковыми комплексами.
После того, как врачом скорой помощи или терапевтом поликлиники был установлен диагноз пароксизмальной тахиаритмии, пациент доставляется в стационар, так как ему необходима госпитализация для дальнейшей диагностики и лечения. В отделении кардиологии или терапии назначаются дополнительные обследования:
- УЗИ сердца,
- Суточное мониторирование АД и ЭКГ,
- ЧПЭФИ (чрезпищеводное электрофизиологическое исследование) в случае, если не удается зарегистрировать тахиаритмию при проведении стандартной ЭКГ.
Лечение тахиаритмии
Терапия тахиаритмии начинается еще на этапе скорой медицинской помощи. Пациенту внутривенно вводятся такие препараты, как новокаинамид, строфантин, кордарон, панангин, а при желудочковой тахиаритмии — лидокаин.
После того, как пациент был доставлен в отделение терапии или кардиологии, продолжается начатое лечение. В основном врачи используют раствор поляризующей смеси (калия хлорид + глюкоза 5% + инсулин) в виде внутривенных инфузий (капельниц), или вышеперечисленные препараты. Данное лечение является римовосстанавливающей терапией. Кроме этого, назначают ритмоурежающие препараты — эгилок, конкор, коронал, дигоксин и др.
В случае, если на догоспитальном этапе восстановлен синусовый ритм при пароксизме мерцательной аритмии или наджелудочковой тахикардии, пациент может быть оставлен в домашних условиях под наблюдение участкового терапевта в поликлинике по месту жительства.
При постоянной форме мерцательной аритмии ритмовосстанавливающая терапия не проводится, пациенту назначаются лишь ритмоурежающие препараты под наблюдением участкового терапевта, если врач скорой помощи не заподозрил осложнения тахиаритмии.
Если же у пациента был зафиксирован по ЭКГ пароксизм желудочковой тахиаритмии, он должен быть доставлен в стационар даже при восстановленном ритме.
Лечение тахиаритмии у детей
Лечение ребенка должен осуществлять только детский кардиолог. Синусовая аритмия специального лечения не требует, а ребенок может заниматься физкультурой, если у него нет органической патологии сердца или центральной нервной системы, приведшей к возникновению аритмии. Однако серьезные заболевания (опухоли, пороки, миокардиты) должны лечиться только у кардиолога. Кроме антиаритмических препаратов пациентам назначаются элькар, милдронат, мексидол и витаминные комплексы.
Образ жизни
Образ жизни при любой из форм тахиаритмии включает в себя основные рекомендации, применяемые при любой другой патологии сердца и сосудов. Например, отказ от вредных привычек и от неправильного питания, исключение значимых физических нагрузок и профессиональных занятий спортом.
Однако, самым главным в коррекции образа жизни после установления диагноза тахиаритмии является своевременное, регулярное посещение кардиолога и прием назначенных врачом препаратов. Иногда лекарства необходимо пить на протяжении всей жизни, например, при постоянной форме мерцательной аритмии.
Что будет, если не лечить заболевание?
Только врач может определить, нужно ли лечение. Если легкая, а иногда умеренная форма болезни, не сопровождающаяся другими отклонениями, может обойтись без медикаментозных препаратов, исключая витамины, микроэлементы, то болезнь, совмещенная с другими заболеваниями, требует обязательного лечения. Разлад кровоснабжения влечет нарушение доставки кислорода и питательных веществ в другие органы, например, в головной мозг.
Статья содержит ответ на вопрос: что такое синусовая аритмия, доступно описывая симптомы, причины, диагностику, лечение и профилактику заболевания, однако консультацию врача эта информация не заменяет.
Желаем вам здоровья.
Осложнения и прогноз
При отсутствии своевременного лечения тахиаритмий могут развиться осложнения. Чаще всего возникают тромбоэмболия легочной артерии, аритмогенный шок, ишемический инсульт и острый инфаркт миокарда.
ТЭЛА (тромбоэмболия) проявляется внезапной одышкой, удушьем, посинением кожи лица и шеи. При аритмогенном шоке сразу же наступает крайне тяжелое состояние пациента, сопровождающееся потерей сознания (коллапсом), падением давления и бледной кожей. Инсульт и инфаркт имеют свою симптоматику с парализацией конечностей, болями в грудной клетке и с другими симптомами.
Желудочковая тахиаритмия может привести к внезапной сердечной смерти.
Для того, чтобы у пациента не развились осложнения, он должен быть сразу же осмотрен врачом при первом появлении признаков тахиаритмии.
Прогноз при синусовой тахиаритмии, а также при пароксизмальной и постоянной формах мерцательной аритмии благоприятен при отсутствии осложнений.
У пациентов с желудочковой тахиаритмией, особенно у переживших клиническую смерть, прогноз неблагоприятен, так как в первый год после этого развиваются фатальные нарушения ритма более, чем в 50% случаев.
Профилактические меры
Как уже было сказано, аритмия может возникнуть как в младшем возрасте, так и в подростковом. Исходя из этого, определяются способы профилактики. В первую очередь нужно своевременно лечить заболевание, которые становятся причиной неритмичной работы сердца. Немаловажно для подростков отказаться от курения и употребления алкогольных напитков. Следует избегать стрессовых ситуаций, а также поменьше бегать и прыгать.
К традиционным профилактическим методам относится соблюдение диеты (преобладание растительной пищи и нежирных продуктов), умеренные физические нагрузки, частые прогулки на свежем воздухе. Ребенок будет лучше себя чувствовать, если будет находиться в спокойном эмоциональном состоянии, не помешает отдых в дневное время суток, ночной сон должен быть не менее 8 часов.