Лекарства для профилактики инсульта
Средства с профилактическим действием для уменьшения риска развития инсульта (геморрагического, ишемического), разделяют на 2 больших группы:
- Антикоагулянты, которые разжижают кровь (например, Варфарин и Гепарин).
- Антиагреганты, которые профилактически воздействуют на тромбообразование (например, Дипиридамол и Ацетилсалициловая кислота).
Препараты, входящие в каждую группу, имеют свои показания, противопоказания, особенности использования.
Антикоагулянты — полезные препараты для сосудов головного мозга
Средства из данной группы способствуют снижению способности крови к сгущению, изменяют функционирование и образование ее компонентов, вызывающих формирование тромбов. Такие лекарственные препараты используют в терапии тромбоза конечностей и эмболии легочной артерии. Не менее эффективны эти средства и для профилактики инсульта.
Одним из представителей данной группы является Гепарин, который вводят подкожно или внутривенно. Для перорального использования лекарство не предназначено. По этой причине его чаще применяют в условиях стационара для разжижения крови при наличии предрасположенности к тромбообразованию.
Иное лекарственное средство, относящееся к антикоагулянтам, — Варфарин, которое назначают как профилактический препарат для снижения риска формирования тромбов в сердце. Выпущен в пероральной форме для внутреннего приема.
Некоторые иные лекарства и продукты питания способствуют снижению эффективности Варфарина при совместном использовании. По этой причине перед приемом таблеток важно проконсультироваться у врача и предоставить список лекарств, которые в данный период принимаются.
Пища, богатая витамином К, например, листовой салат, печень, цветная капуста, оказывают влияние на процесс тромбообразования. Такие продукты ограничивают на период терапии Варфарином.
Антиагреганты
Препараты, входящие в данную группу, предотвращают и уменьшают агрегацию тромбоцитарных клеток. Такой процесс возникает на фоне отхождения тромбоцитов на место повреждения кровеносного сосуда и склеивания таковых в данном месте. Как следствие – образование тромба, который через определенное время может оторваться и с током крови уйти в меньшую по диаметру артерию и заблокировать ее просвет.
В связи с этим, препараты-антиагреганты снижают возможность развития инсульта у людей, которые перенесли транзиторную ишемическую атаку или ишемический инсульт.
Ацетилсалициловая кислота или Аспирин – препарат, используемый для снижения болевого синдрома и устранения лихорадки, однако часто назначаемый в качестве антиагрегантного средства, снижающий риск инсульта. За счет возможного раздражения слизистых ЖКТ, таблетки принимают, запивая большим количеством воды.
Иное средство, относящееся к антиагрегантам, — Дипиридамол, имеющее другое действие, в сравнении с Аспирином. Препарат препятствует возможности образования сгустков крови. Часто Дипиридамол вызывает головную боль, которая выступает побочным эффектом, но проходит самостоятельно через определенное время.
Препараты для лечения ишемического инсульта головного мозга
В.И. Скворцова Современные подходы к терапии ишемического инсульта
Российский государственный медицинский университет, Москва
В течение последних десятилетий проблема острого инсульта приобретает все большую значимость в связи с широкой распространенностью цереброваскулярной патологии, высоким уровнем летальности, частым развитием инвалидности и социальной дезадаптацией перенесших его больных.
Своевременная диагностика ишемического инсульта исключительно важна для проведения адекватной терапии. Она основывается на анализе данных анамнеза и клинической картины заболевания, результатах применения дополнительных методов исследования: анализов крови и спинномозговой жидкости, компьютерной и магнитно-резонансной томографии головного мозга, ультразвуковой допплерографии магистральных сосудов головного мозга, при необходимости — ангиографии и эхокардиографии.
Система лечения острого инсульта базируется на сложившихся в течение последних лет представлениях о механизмах его развития; в эту систему входит комплекс лечебных мероприятий, проводимых вне зависимости от характера инсульта (так называемая базисная терапия), а также дифференцирован ная терапия ишемического и геморрагического инсультов.
Подавляющее большинство больных с инсультом подлежат максимально ранней госпитализации. Этап интенсивной терапии обычно проводится в отделении нейрореанимации или блоке интенсивной терапии неврологического отделения. Принципы и методы базисной терапии в остром периоде инсульта позволяют осуществить коррекцию нарушений дыхания и сердечной деятельности, кислотно-основного и осмолярного гомеостаза, водно-электролит ного баланса, лечение и профилактику повышения внутричерепного давления и отека мозга, вегетатив ных расстройств и осложнений острого инсульта.
Дифференцированная терапия острого ишемического инсульта осуществляется в зависимости от патогенетических особенностей развития заболевания, локализации и распространенности очага поражения.
В настоящее время выделяют 4 патогенетических варианта ишемического инсульта: 1) атеротромбо тический; 2) эмболический; 3) гемодинамический; 4) микроциркуляторный.
Результаты проведенных за последние годы исследований свидетельствуют о стадийности гемодинамических и метаболических изменений, происходящих в ткани мозга на разных этапах недостаточно сти его кровоснабжения и приводящих к формированию инфаркта мозга по двум основным механизмам: некроза и апоптоза, или программированной клеточной смерти. Установлено, что формирование большей части инфаркта заканчивается уже через 3— 6 ч с момента появления первых симптомов инсульта, «доформирование» очага продолжается на протяжении 48—72 ч и дольше. Предложена схема последовательных этапов «ишемического каскада» на основе их причинно-следственных связей и значимости для терапии: 1) снижение мозгового кровотока; 2) глутаматная «эксайтотоксичность»; 3) внутриклеточное накопление кальция; 4) активация внутриклеточных ферментов; 5) повышение синтеза окиси азота и развитие оксидантного стресса; 6) экспрессия генов раннего реагирования; 7) отдаленные последствия ишемии (реакция местного воспаления, микрососудистые нарушения, повреждения гематоэнцефалического барьера);  апоптоз.
апоптоз.
Каждый этап каскада может быть своеобразной мишенью для терапевтических воздействий. Прерывание каскада на более ранних этапах может сопровождаться большим эффектом от лечения. В соответствии с имеющимися представлениями о развитии «ишемического каскада» выделяют два основных направления терапии ишемического инсульта: 1) улучшение перфузии ткани мозга (воздействие на 1-й этап каскада); 2) нейропротекторная терапия (воздействия на 2—8-й этапы каскада).
Наиболее радикальным методом реперфузионной терапии является применение тромболитических средств. Однако использование тканевого активатора плазминогена оказалось возможным только в первые 3—6 ч от начала атеротромботического инсульта при расположении тромба в артериях среднего и крупного калибра. Внутриартериальное, внутривенное или локальное его введение в дозе 0,9 мг/кг массы тела позволяет добиться быстрой реканализации пораженного сосуда.
Для улучшения мозговой перфузии под контролем лабораторных показателей и функций сердечно-сосудистой системы производится гемодилюция низкомолекулярными декстранами (реополиглюкин или реомакродекс; по 250—500 мл в/в капельно в течение 1 ч). Основным показателем эффективности гемодилюции считается снижение гематокрита до 30—35%.
В остром периоде ишемического инсульта целесообразно применение антиагрегантной терапии, которая подбирается индивидуально в зависимости от локализации патологического процесса, особенностей системной гемодинамики, гемореологичес ких свойств крови. Применение антикоагулянтной терапии в первые часы и дни ишемического инсульта в настоящее время ограничено двумя основными показаниями: прогрессирующим течением инсульта (как правило, вследствие нарастания атеротромбо тического процесса) и кардио-церебральной эмболией. Однако даже при наличии противопоказаний антикоагулянтную терапию приходится использовать в случае развития синдрома диссеминированного внутрисосудистого свертывания. Предпочтительнее назначать прямой антикоагулянт гепарин в течение первых 2—5 дней заболевания в суточной дозе до 10 000 ЕД под кожу живота (в 4 введения) или через инфузомат внутривенно. При этом время кровотече ния должно удлиняться в 1,5—2 раза, активирован ное частичное тромбопластиновое время не должно увеличиваться более чем в 2 раза. За 1—2 дня до окончания курса гепарина целесообразно постепенно снижать его дозу под прикрытием антикоагулянтов непрямого действия. Поскольку у больных с ишемическим инсультом часто отмечается дефицит антитромбина-3, одновременно с гепарином рекоменду ется вводить свежезамороженную плазму (100 мл 1—2 раза в день).
Антиоксиданты (унитиол, токоферолы, эссенциале) применяются при ишемическом инсульте для оптимизации окислительно-восстановительных процессов. В проведенных экспериментальных и клинических исследованиях выявлена высокая эффективность отечественного препарата мексидола, оказывающего выраженное антиоксидантное действие при внутривенном капельном введении в дозе от 100 до 1000 мг/сут.
Еще одним направлением противоишемической защиты мозга является прерывание первичных звеньев глутамат-кальциевого каскада с целью коррекции дисбаланса возбуждающих и тормозных нейротранс миттерных систем. Естественным активатором тормозных нейротрансмиттерных систем является глицин, разработанный в МНПК «Биотики» и обладающий многокомпонентным противоишемическим действием. Применение глицина в первые дни инсульта в дозе 20 мг/кг массы тела (в среднем по 1,0—2,0 г/сут) позволяет обеспечить противоишемичес кую защиту мозга при различной локализации сосудистого поражения и разной тяжести состояния.
Важным направлением нейропротективной терапии является применение препаратов с нейротрофическими и нейромодуляторными свойствами.
Один из наиболее известных препаратов нейротрофического ряда — церебролизин , оптимизирующий энергетический метаболизм мозга и гомеостаз кальция, стимулирующий внутриклеточный синтез белка, замедляющий процессы глутамат-кальциевого каскада и перекисного окисления липидов. Оптимальная суточная доза препарата при лечении ишемического инсульта средней тяжести составляет 10 мл, при тяжелых инсультах — 20 мл (внутривенно капельно на протяжении 7—10 сут).
Поскольку полипептидные нейротрофические факторы не проникают через гематоэнцефалический барьер, их клиническое использование ограничено. В связи с этим большое внимание уделяется изучению свойств низкомолекулярных нейропептидов. Эти соединения свободно проникают через гематоэнцефа лический барьер, оказывают многостороннее действие на ЦНС и характеризуются высокой эффективностью при очень низкой концентрации в организме .
В НИИ молекулярной генетики РАН был создан синтетический аналог фрагмента АКТГ(4-10) — препарат «Семакс», представляющий собой гептапептид (Met-Glu-His-Phe-Pro-Gly-Pro), лишенный гормональной активности . Семакс является эндогенным регулятором функций ЦНС, он обладает нейромодуляторной и нейротропной активностью, а также ярко выраженным ноотропным эффектом. Проведенные клинические исследования показали, что включение семакса в комплекс интенсивной терапии острого полушарного ишемического инсульта снижает показатели ранней летальности, оказывает благоприятное действие на выраженность и скорость восстановительных процессов. Оптимальная доза препарата при инсультах средней тяжести составляет 12 мг/сут, при тяжелых инсультах — 18 мг/сут (интраназаль но).
Какие лекарства принимать после приступа
Принимать какие-либо таблетки и проводить инъекции до приезда скорой помощи категорически запрещено. Медикаментозное лечение проводится только в условиях стационара.
Прием медикаментов после ишемического инсульта
В случае приступа инсульта по ишемическому типу назначают тромболитическую терапию. Своевременно начатое лечение такими препаратами помогает уменьшить, а в некоторых случаях и устранить негативные последствия инсульта, а также ускорить выздоровление.
Внутривенным способом пострадавшему вводится лекарственное средство, растворяющее тромб, который блокирует просвет мозговой артерии. Используют средства из группы антиагрегантов, например, ацетилсалициловую кислоту, Дипиридамол, Тиклопидин, Клопидогрел или др. Требуется введение и антикоагулянтов – Гепарина, Эноксапарина или др.
Важно провести такое лечение в первые 3 часа после приступа. В таком случае можно свести к минимуму возможные осложнения.
Приступ геморрагического инсульта
Первоочередное лечебное мероприятие – операция по устранению очага с кровоизлиянием, что помогает уменьшить отечность мозга. При невозможности проведения хирургического вмешательства проводят медикаментозную терапию, которая способствует устранению негативных последствий (отека мозга и др.) и уменьшению области с повреждением.
Медикаментозное лечение предполагает введение препаратов из таких групп: мочегонные, нейропротекторы, антиоксиданты, ноотропы, метаболические средства, антигипертензивные растворы.
Какой препарат подойдет больному, определяет врач, исходя из особенностей развития инсульта и состояния общего здоровья.
Какие лекарства принимают в процессе реабилитации
После оказания первой помощи в стационарных условиях и нормализации общего состояния пациента переводят в обычную палату, где начинают борьбу за восстановление тех областей мозга, которые были повреждены во время приступа. С этой целью назначают прием определенных препаратов.
Лечение после ишемического инсульта
Восстановить локальное мозговое кровообращение поможет тромболитическое лечение и метаболическая защита мозга – нейропротекция. Назначают средства из группы антиагрегантов тромбоцитов и эритроцитов: Кардиомагнил, Терапин, Пентоксифиллин, Тиклид. Также требуется прием антикоагулянтов прямого действия – низкомолекулярных гепаринов, эноксапарин натрия, а со временем – препаратов с непрямым действием: Варфарина, Фенилина.
Для улучшения метаболических процессов в области повреждения используют вазоактивные средства: Вазобрал, Ницерголин, Инстенон, Циннаризин.
Назначают ангиопротекторы (Аскорутин, Этамзилат), а также нейропротекцию с использованием блокаторов кальциевых каналов (Нимотоп, Нимодипин), антиоксидантов (Милдронат, Мексидол), нейротрофиков (Пирацетам, Ноотропил).
В случае геморрагии
Основная задача медикаментозного лечения после приступа инсульта по геморрагическому типу – нормализация артериального давления с помощью специальных средств. С этой целью назначают гипотензивные препараты:
- из группы бета-адреноблокаторов (Атенолол, Вазокардин);
- из группы блокаторов кальциевых каналов (Адалат, Коринфар);
- из группы ингибиторов АПФ (Энап, Капотен);
- из группы диуретиков (Гипотиазид, Триампур).
Диуретики так же позволяют уменьшить отек головного мозга. Используют средства из осмотической группы: Лазикс, Маннитол и др.
Терапия в госпитальном периоде
Чем раньше оказать больному помощь, тем больше вероятность того, что он сможет восстановиться после перенесенного ишемического инсульта.
Тактика лечения инфаркта головного мозга заключается в поддержании жизненных функций и восстановлении нормального кровообращения.
Базисное лечение направлено на то, чтобы нормализовалось состояние человека после ишемического инсульта. Температура тела не должна превышать 37,5 градусов, нужно следить за нормализацией дыхания.
Базисные препараты должны сбалансировать уровень жизненно-важных веществ в организме. Например, уровень глюкозы и водно-солевой баланс. Пациенту прописывают лекарства, помогающие сохранить нормальный обмен веществ.
Специфическое лечение заключается в том, что перенесшему ишемический инсульт человеку приходится принимать лекарства, препятствующие возникновению новых тромбов и восстанавливающие кровоснабжение головного мозга.
В больнице пострадавшему могут давать:
Энцефабол. Медикамент, повышающий метаболическую активность и стабилизирующий мембраны нервных клеток. Побочные эффекты наблюдаются редко, в основном из-за индивидуальной реакции на компоненты препарата.
- Актовегин. Способствует лучшему насыщению мозга кислородом, улучшает метаболизм глюкозы. Но может возникнуть аллергия.
Медикаменты для специфического лечения:
Курантил. Препарат, препятствующий образованию новых тромбов. Медикамент также налаживает кровообращение, снижает артериальное давление. В основном противопоказания связаны с какими-либо отклонениями в сердечно-сосудистой системе, в том числе и в сердце. При соблюдении правил приема не вызывает побочных эффектов.
- Детралекс. Повышает тонус вен, снижает их растяжимость. Благодаря этому идет лучший отток венозной крови из мозга, кровь не застаивается. Противопоказанием является только повышенная чувствительность к препарату. Во время курса лечения может возникнуть тошнота. Кроме того, если возникают любые побочные эффекты, связанные с приемом медикамента, пациент должен сразу сообщать об этом врачу.
Препараты для улучшения мозгового кровообращения
Чтобы улучшить мозговое кровообращение после инсульта, назначают препараты синтетического или растительного происхождения. Без рецепта врача можно принимать таблетки Глицин, Аминалон, Билобил, Аспирин. Обязательной консультации требует прием Пирацетама, Энцефабола, Фенотропила.
Эффективными будут средства, в составе которых присутствует алкалоид растения барвинок. К таковым относят Винпоцетин, обладающий спазмолитическим действием, расширяющим сосуды, улучшающим кровообращение.
Назначаемые медикаменты
Помните, что все лекарства, принимаемые пациентом после инсульта, назначает только медик. Самостоятельное назначение и прием медикаментов может быть опасен для здоровья пациента.
Выбор медикаментов, назначаемых после инсульта, зависит от стадии развития недуга:
- При начальном развитии инсульта, больному назначают препараты, которые помогают убрать неприятные признаки. К примеру, если у больного гипертония, то ему назначают медикаменты, помогающие понизить давление. Нормализовать кровообращение в мозге помогают ноотропы.
Длительность их приема зависит от тяжести состояния здоровья пациента. Если развитие инсульта связано с длительным стрессом или переутомлением, то ему назначают успокоительное средство.
- В критический период недуга (первые 2-3 часа) больному назначают препараты, помогающие стабилизировать нормальное кровообращение в головном мозге.
Дополнительно назначаются медикаменты, помогающие уменьшить свертываемость крови. Они предотвращают развитие у пациента паралича. А медикаменты, улучшающие кровообращение, снижают риск повторного появления паралича. Также в этот период назначаются анальгетики, которые снимают болевые синдромы.
Когда состояние больного пришло в норму, то его отпускают домой.
Если больной боится повторного появления инсульта, то ему нужно принимать седативные препараты и лекарства, помогающие улучшить сон, легкие антидепрессанты.
Из-за высокого риска появления тромбов, больному нужно принимать препараты, помогающие разжижить кровь.
Если человека мучают судороги, то ему нужно принимать соответствующие медикаменты. Если же его мучают сильные боли, то ему нужно принимать анальгетики.
Препараты для нормализации давления
Медикаментозное лечение инсульта не будет полным без приема лекарств для нормализации давления. При гипертензии требуется прием:
- бета-адреноблокаторов (Кориол, Метопролол, Ацебутолол);
- альфа-адреноблокаторов (Арфонад, Эбрантил, Фентоламин);
- антагонистов кальция (Кордафен, Коринфар, Изоптин);
- миотропных спазмолитиков (Папаверин, Но-шпа, Дротаверин);
- нитратов (Сустак, Нитронг, Сустонит);
- диуретиков (Урегит, Трифас, Лазикс);
- центральных альфа-стимуляторов (Допегит, Клонидин, Гемитон).
При гипотензии требуется прием сердечных гликозидов (Целанид, Дигоксин), адреномиметиков (Гутрон, Метазон), симпатомиметиков (Эфедрин).
Эффективные лекарства при повторном инсульте
При повторном инсульте часто назначают производные тиенопиридина. К таковым относят средства Клопидогрел и Тиклопидин. Таковые способствуют выраженному подавлению агрегации тромбоцитарных клеток.
Препарат Тиклопидин используют дважды в день по 250 мг. Лекарство действует не только с лечебной целью, но и с профилактической, снижая риск повторного инсульта. Тиклопидин часто вызывает осложнения со стороны желудочно-кишечного тракта, кожную сыпь, диарею. Лечение в таких случаях – симптоматическое. Препарат Клопидогрел имеет химические сходства с Тиклопидином, однако сопровождается меньшей выраженностью побочной симптоматики.
Средства для разных групп населения
Для каждой группы людей, перенесших инсульт, лечение медикаментами подбирают в индивидуальном порядке.
Лекарства для пожилых
Восстановление утраченных функций, уменьшение возможности негативных последствий важно осуществлять для пожилых людей, которые перенесли приступ. В таких случаях используют щадящие ноотропные средства, которые повышают устойчивость к кислородному голоданию.
За счет того, что у пожилых людей повышен риск возникновения осложнений и побочной симптоматики, используемые препараты назначают в меньшей дозировке и на более продолжительный период (до 4 месяцев).
Медикаменты для беременных
Если инсульт диагностировали в период беременности, проводят те же лечебные мероприятия, что и для остальных людей. Медикаментозные средства используют в меньшей дозировке.
Целесообразность назначения запрещенных лекарств в данный период определяет врач, если потенциальная польза превышает возможный вред для матери и плода.
Лечение детей
Лечение инсульта у детей ничем не отличается от такового, проводимого в отношении остальных людей, перенесших приступ. Используют антиагреганты, антикоагулянты, иные препараты, способствующие нормализации кровообращения в области поражения головного мозга и восстановлению утраченных функций.
Лекарства, провоцирующие инсульт
Существуют лекарственные препараты, которые увеличивают риск развития инсульта в любом возрасте. Особенно это касается пожилых и детей, которые имеют ослабленную иммунную систему. К таким препаратам относят:
- средство, используемое в лечении диареи – Имодиум;
- средство-антидепрессант – Валиум;
- средство с обезболивающим действием – Кодеин;
- беда-блокаторы.
При постоянном ненормированном использовании препаратов в 59% случаев возникает инсульт, а в 86% случаев наступает летальный исход.
Лекарственные средства, используемые во время приступа и для восстановления утраченных функций после инсульта должен назначать только врач. Самолечение в таком случае недопустимо. В противном случае можно не только замедлить выздоровление, но и вызвать необратимые последствия, среди которых – смерть.
Острая ишемия мозга (ОНМК) возникает внезапно, вызывая расстройства речи, движения и других функций организма. Насколько обратимыми будут возникшие нарушения, зависит от своевременно оказанной помощи и от приема назначенных препаратов. Рассмотрим, какое лекарство от инсульта поможет восстановить нарушенные функции и снизить риск рецидива.
Какие препараты помогают восстановлению
После ишемического приступа, для уменьшения повреждений мозга, больному назначают препараты для улучшения мозгового кровообращения и лекарственные средства, стимулирующие восстановление нервной проводимости. Лекарственные средства подбирают с учетом тяжести повреждений головного мозга и локализации патологического очага после острого нарушения мозгового кровообращения.
Рассмотрим основные препараты после инсульта и их влияние на человеческий организм:
- Препараты на основе Цитиколина (Цераксон).При приеме лекарства происходит улучшение метаболизма в нервной ткани и уменьшение отечности. Медикаменты помогают восстановить нейронные цепочки, отвечающие за память, внимание, мышление и другие когнитивные процессы.
Глиатилин. Снижает денеративные явления, улучшает мозговой кровоток и стимулирует обменные процессы в нервных клетках.
Актовегин. При инсульте защищает и стимулирует восстановление тканей мозга. Препарат применяют для лечения и для того, чтобы предотвратить инсульт у лиц, страдающих транзиторными ишемическими атаками.
Мексидол. Лекарство назначают в таблетках или инъекциях. Мексидол при инсульте снижает потребность тканей в кислороде и предотвращает гибель мозговых клеток.
Глицин и Церебролизин. Препараты восстанавливают мозговой кровоток и не вызывают побочных реакций. Их можно дать пострадавшему, если нет возможности срочно (в первые три часа) доставить человека в стационар.
Ноотропные препараты. Эта группа лекарственных средств улучшает мозговой обмен. Ноотропы после мозгового удара (Энцефабол, Ноотропил) стимулируют частичную регенерацию тканей, улучшают обмен аминокислот и предотвращают гипоксию.
Пирацетам или Аминалон. У пациентов с ВСД рекомендуется медикаменты, сочетающие влияние ноотропов и вазоактивных средств. Пирацетам после инсульта способствует мягкой психостимуляции головного мозга, улучшению мышления и памяти.
Кроворазжижающие (Аспирин, Варфарин). Терапия средствами для разжижения крови необходима, чтобы облегчить церебральный кровоток и снизить риск образования внутрисосудистых тромбов. Лекарства для разжижения крови снижают риск рецидива.
- Успокоительные. Снотворное и антидепрессанты после ОНМК показаны в раннем восстановительном периоде. В это время нервное напряжение пострадавшего может спровоцировать повторный приступ, который закончится летальным исходом. Успокоительные препараты помогают снять тревожность пациента и обеспечить покой.
- Гипотензивные средства. Препараты с гипотензивным действием назначают всем. Это необходимо для предотвращения гипертонических кризов, которые негативно отражаются на церебральном кровообращении.
Препараты для лечения инсульта головного мозга подбираются индивидуально, с учетом процессов, происходящих в тканях головного мозга.
Насколько эффективны будут противоинсультные препараты, зависит не только от подобранных лекарств, но и от общего состояния пациента. У пожилых людей или у лиц, имеющих тяжелые хронические заболевания эффект от применения медикаментозных средств будет слабее, чем у относительно здорового человека.
А вот обезболивающие со спазмолитическим эффектом при остром ОНМК запрещены. Прием спазмолитиков провоцирует снижение сосудистого тонуса и ухудшение уже нарушенного кровообращения в головном мозге. Если есть необходимость устранения сосудистых спазмов, то спазмолитические препараты для лечения ишемического инсульта применяют под врачебным контролем.
Восстановительная и реабилитационная терапия
Восстановительная терапия начинается после стабилизации инсульта и в разных случаях длится от 3 до 7 дней. Исследование направляется на перераспределение функций клетками головного мозга, поставку питательных веществ для повысившегося метаболизма. Восстановительный этап ставит перед собой 2 цели: устранение последствий повреждения головного мозга и профилактику его повторного возникновения.
Для восстановления утраченных функций, процессов и предупреждения повреждений нервной системы, улучшения снабжения головного мозга, в восстановительный период применяют нейропротекторы или ноотропы. Пирацетам восстанавливает проводимость нервных импульсов, усиливает синтез веществ, необходимых для восстановления работы головного мозга, одновременно является антидепрессантом и психостимулятором. Это один из наиболее изученных препаратов, «Энцефабол» применяется для противоишемического действия. Он разработан для приема в раннем восстановительном периоде. «Эмоксипин» – антиоксидант, «Тиотриазолин» эффективен по 3 направлениям: противоинсультному, мембраностабилизирующему и антиоксидантному. «Пикамилон» («Гаммалон») ускоряет процесс реабилитации мозговых нейронов. Может служить антидепрессантом, увеличивает микроциркуляцию спинного и головного мозга.
Нейропротекторы нового поколения («Солкосерил», «Глицин», «Цито-Мак», «Винпоцетин») одновременно выполняют несколько функций, в том числе активизируют работу коры головного мозга, ускоряют проводимость нервных импульсов и улучшают мозговое кровообращение. Поэтому их применение в восстановительном периоде получает все большее распространение.
Реабилитация требует дифференцированного подхода, тщательного врачебного контроля за состоянием больного, назначения или отмены определенных препаратов по индивидуальным показателям, общему состоянию больного.
Огромное значение в благополучном разрешении заболевания имеют не только раннее обращение и интенсивная терапия в острейший и ранний восстановительный период. Многое зависит от реабилитации, в которой значительная степень ответственности возлагается на другие методы консервативной терапии: ЛФК, восстановительную гимнастику, физиотерапию, лечебный массаж, народные средства и методы. Немаловажное значение имеют и правильное назначение препаратов, и тщательность их приема, и горячее желание больного полностью восстановиться и приступить к нормальному течению жизненного процесса.
Какие капельницы ставят при инсульте
Восстанавливающая терапия в раннем постинсультном периоде направлена на улучшение мозгового кровообращения и восстановление нейронных связей. Капельницы после инсульта состоят из основного раствора: 0,9% натрия хлорид, куда добавляют:
Капельно могут вводиться и другие препараты для лечения инсульта. Возможно одновременное вливание 2-3 совместимых лекарств.
Внутривенное капельное вливание позволяет вводить медикаментозные средства медленно, длительно поддерживая определенный уровень активных веществ в крови. Это обеспечивает более высокий эффект по сравнению с тем, который дают внутривенные и внутримышечные уколы.
Таблетки от головокружения после инсульта
Головокружение — частое явление после инсульта, потому что инсульт – это заболевание центральной нервной системы (ОНМК – острое нарушение мозгового кровообращения).
Препараты для снятия острых фаз головокружения должен назначать лечащий врач. Я лишь могу посоветовать следующие препараты: диазепам, торекан, церукал, атропин, сульфат – как правило, вводятся они внутримышечно или внутривенно и комплексно. Головокружение, так же как и головная боль, может быть вызвана низким или, наоборот, высоким артериальным давлением. Тогда нужны препараты, которые сбивают давление (атеналол, конкор-кор), или повышают его (кофе, крепкий чай и т.д.). В наиболее редких случаях головокружение лечится хирургическими методами. Я крайне не рекомендую ими пользоваться. Если можно решить проблему не пользуясь данными методами, то надо её решать по возможности. Попробуйте медитацию и остеопатию для решения данной проблемы
Витамины после инсульта
Витамины необходимы для укрепления ослабленного болезнью организма.
Список необходимых инсультнику витаминов:
- А. Стимулирует рост и регенерацию поврежденных тканей.
- В1 и В6. Способствуют стабилизации АД, улучшают церебральный кровоток, улучшают проводимость нейронов.
- С. Укрепляет сосудистую стенку и ускоряет восстановление поврежденных сосудов.
- В. Влияет на кровообращение и работу периферической нервной системы. Необходим для нормализации состава крови и восстановления нейронных связей.
- Е. предотвращает появление свободных радикалов, которые нарушают метаболизм и вызывают клеточное старение.
Кроме витаминов, для укрепления защитных сил назначают прием минералов: калий, магний и другие. Пациентам рекомендуют витаминно-минеральные комплексы. Список препаратов для восстановления большой и нередко лекарственные средства, выпускаемые разными фармакологическими компаниями, несмотря на одинаковый состав, имеют разные названия. Прежде чем принимать приобретенный медикамент, нужно проконсультироваться с врачом – неправильное соотношение витаминов и минералов небезопасно для инсультника.
Разновидности терапии
Медикаментозное лечение при инсульте можно условно разделить на группы:
- гипотензивные;
- ноотропные;
- кроворазжижающие;
- противоотечные;
- кардиотонические;
- церебральные.
Препараты при мозговом ударе подбираются с учетом симптоматики. Кроме возникших симптомов, врач, подбирая лечение, учитывает механизм развития ОНМК: ишемия или геморрагия.
При ишемическом инсульте
При этой форме прекращение кровотока к участку мозга происходит из-за закупорки артерии тромбом или атеросклеротической бляшкой.
Лечение ишемии головного мозга направлено на восстановление кровотока на участке мозговой ткани. Посмотрим, какие препараты назначают:
- Ноотропные средства. Нейропротекторы снизят гипоксию, уменьшат площадь пораженного участка и предотвратят дальнейшее повреждение нейронов.
- Кроворазжижающее. Лекарства после ОНМК, снижающие вязкость крови, необходимы, чтобы улучшить церебральный кровоток, предотвратить повторное появление тромбов.
- Успокоительные. Снотворные и успокоительные лекарства при инсульте головного мозга, сопровождающегося ишемическим процессом необходимы в острой стадии заболевания. Обеспечение покоя уменьшает площадь повреждения мозговых клеток и предотвращает ранние постинсультные осложнения.
- Гипотензивные. Лекарства, снижающие давление, необходимы, чтобы предотвратить нежелательную нагрузку на сосуды.
- Мочегонные. Необходимы для предотвращения отека головного мозга в острой стадии болезни.
Перечень лекарственных средств может дополняться статинами и витаминно-минеральными комплексами. Какие принимать медикаменты и в какой дозе – подбирают индивидуально.
В острой стадии это капельницы или уколы для восстановления после инсульта, а в более позднем периоде, когда проводится реабилитация постинсультных осложнений, медикаменты назначают в таблетках. Препараты при ишемическом инсульте подбираются индивидуально, с учетом возникших отклонений и стадии болезни.
Часто от родственников можно услышать просьбу назначить самые эффективные таблетки для мозга после удара или назначить уколы для ускорения реабилитации. Но “супер-средства” нет и лечение после ОНМК длительное, несмотря на то, что врач решает: какими лекарствами лечить с учетом механизма патологии и характера возникших отклонений.
При геморрагическом инсульте
Разрыв сосуда, сопровождающийся образованием внутричерепной гематомы или пропиткой кровью мозговой ткани.
Лечение геморрагического инсульта с пропитыванием кровью мозговых тканей незначительно отличается от ишемического поражения мозга. Назначаются лекарства для восстановления после ОНМК с противоотечным, гипотензивным, нейропротекторным и успокоительным действием.
Единственное отличие – препараты при геморрагическом инсульте должны не только предотвратить развитие кислородного голодания в клетках мозга, но и предотвратить дальнейшее кровоизлияние. Список инсультных медикаментов пополняется:
При образовании крупной гематомы, для предотвращения сдавления мозговой структуры пациентам проводят оперативное удаление кровяных скоплений. После устранения сгустка крови применяют стандартные препараты для лечения инсульта.
«Семакс 0,1%» восстанавливает нервную ткань
Нейропептид Нейропептид Или регуляторный пептид – это соединения из аминокислот, регулирующих разнообразные функции в организме. «Семакс 0,1%» эффективен в позднем периоде восстановления после инсульта благодаря следующим свойствам:
- Способствует восстановлению речи, памяти, внимания, улучшению когнитивных функций Когнитивные функции
Функции головного мозга, с помощью которых осуществляется процесс познания мира. К ним относятся память, внимание, психомоторная координация, речь, счет, мышление, ориентация, планирование и контроль высшей психической деятельности.; - Увеличивает выживаемость нейронов Нейрон
Нервная клетка, состоящая из тела и отходящих от него отростков. Структурная единица нервной системы. и нормализацию функций нервной ткани; - Усиливает адаптационные возможности нервной системы;
- Нормализует работу вегетативных центров Вегетативные центры
Центры нервной системы, регулирующие работу внутренних органов.; - Предотвращает развитие депрессии после инсульта;
- Обеспечивает восстановление цикла сон/бодрствование.
Еще одно преимущество «Семакс 0,1%» – это удобство его применения. Лекарственная форма в виде назальных капель отлично подходит для регулярного самостоятельного использования пациентом или его родственниками после инсульта.
Профилактические меры
Снизить риск развития острой ишемии помогает здоровый образ жизни и исключение из меню вредных продуктов (жирное, копчености, соленья).
Медикаментозная профилактика показана только лицам, перенесшим ОНМК. Это необходимо из-за того, что у инсультников повышается риск развития повторного приступа. Одни медикаменты назначают короткими курсами, а другие – нужно пить пожизненно. Рассмотрим, какие лекарства нужно принимать после инсульта постоянно:
- гипотензивные;
- кроворазжижающие (под контролем ПТВ);
- статины (если высокий холестерин).
Профилактика другими средствами проводится поддерживающими курсами дважды в год. Больному делают капельницы, уколы и назначают некоторые медикаменты в таблетках.
Список того, что колят для профилактики ОНМК:
Лекарства вводят капельно или делают внутримышечные инъекции. Пирацетам, для профилактики возможных осложнений после инсульта, назначают длительными курсами. Некоторые неврологи, называют этот препарат: «таблетки для восстановления памяти» из-за того, что лекарственная психостимуляция повышает мозговую активность. Кроме медикаментов, влияющих на работу мозга, терапия включает в себя витамины и другие медикаменты для общего укрепления организма. Что пить после ОНМК в реабилитационном периоде – назначает невролог.
Лекарства для профилактики инсульта помогают поддерживать обменные процессы в мозговой ткани, улучшать метаболизм и предотвращать образование тромбов или атеросклеротических бляшек в раннем и позднем постинсультном периоде.
Лекарства после ОНМК помогают снизить повреждение мозговой ткани и предотвратить серьезные осложнения. Что принимать – решает врач, учитывая постинсультный период и характер выявленных у пациента нарушений, поэтому препараты для профилактики подбираются индивидуально для каждого пациента. А вот предотвратить ОНМК невозможно, но снизить риск приступа поможет отказ от вредных привычек и здоровый образ жизни.
Лечение инсульта препаратами позволяет восстановить нормальное кровообращение пораженного участка и минимизировать риск развития осложнений. Подобрать терапию и объяснить, какие препараты назначают после острого нарушения церебрального кровообращения, поможет лечащий врач. Лекарства в некоторых случаях помогают частично восстановить утраченные функции и сузить область поражения. Медикаменты могут выписать как профилактическое средство от возможных рецидивов заболевания.
Восстановление после инсульта в домашних условиях
Неотложную помощь во время приступа оказывают в больнице, но в дальнейшем проходит лечение после инсульта в домашних условиях. Важная часть – восстановление двигательных функций, которое проходит в виде выполнения специальных упражнений. Ниже будет расписано, как лечить инсульт медикаментозным методом. Врач обязательно распишет курс, который будет включать медикаменты из списка ниже:
Группа
Названия
Нормализующие в мозговых клетках метаболические процессы.
- Гинкго-форт;
- Солкосерил;
- Кортексин;
- Цераксон.
- Ноофен;
- Луцетам;
- Пирацетам.
Улучшающие мозговое кровоснабжение.
- Церебролизин;
- Пентоксифиллин;
- на основе аспирина;
- Пентоксифиллин.
- Сирдалуд – снимает гипертонус, мышечный спазм;
- Глицин – снижает возбудимость нервной системы;
- Адаптол, Гидазепам – антидепрессанты, повышающие стрессоустойчивость.
В качестве дополнительного средства в комплексе с медикаментозным лечением инсульта, лечебной гимнастикой можно использовать рецепты народной медицины. Они не могут являться методом монолечения, но способствуют скорейшему выздоровлению. Используют народные средства в виде:
- отваров для ванн из хвои, коры шиповника, шалфея;
- напитков: сок полыни, отвар чистотела, хвои с лимоном, пиона;
- мазей для парализованных конечностей в случаях ишемического инсульта.
Препараты, улучшающие память и мозговое кровообращение
Любой вид инсульта затрагивает и нарушает функционирование мозга, что приводит к необходимости принимать лекарственные препараты для улучшения мозгового кровообращения. Эта группа представлена ноотропными медикаментами – нейропротекторами. Такое медикаментозное лечение инсульта направлено на восстановление высших функций, процессов в мозге, предотвращает повреждения нервной системы, оказывает антиоксидантное действие. К часто используемым для лечения вариантам относятся:
- Тиоцетам – снимает головную боль, уменьшает головокружения, порог утомляемости.
- Энцефабол – обладает явным противоишемическим действием. Оказывает положительное влияние на выработку гамма-аминомаслянной кислоты (ГАМК), которая ускоряет энергетические обменные процессы в головном мозге, активизирует пластические функции.
- Пирацетам – самое изученное наукой и проверенное лекарство. Оказывает многофакторное действие.
- Пикамилон – аналог ГАМК.
- Тиотриазолин – обладает широким спектром действия, оказывает антиоксидантный, противоишемический, мембраностабилизирующий эффект.
Для лечения медикаментозным методом инсульта стали применять нейропротекторы новейшего времени. Ниже приведен список препаратов, которые успешно прошли проверки и показывают хорошие результаты при восстановлении и лечении заболевания:
Лекарства для профилактики инсульта
В случаях подозрения на возможный инсульт необходимо начать профилактическое медикаментозное лечение. Инсульт может быть геморрагический и ишемический, перечень препаратов для их предупреждения отличается:
- Успокоительные, седативные препараты для снижения нервной возбудимости: Фитосед, Персен, валериана, Гидазепам.
- Медикаментозные средства для снижения повышенного давления: Липразид, Метопролол, Эналаприл, Фуросемид.
- Препараты для профилактики атеросклероза, укрепления сосудов: Гинкго форте, Аскорутин, Аторвастатин.
- Церебропротекторы.
- Лицам поле 45 лет ежедневный прием антиагрегантов: Клопидогрел, Церебролизин.
- Прием церебропротекторов: Фезам, Церебролизин, Пирацетам, Цераксон, Луцетам.
- Купирование развития атеросклероза: Аторис, Церебролизин, Ловастатин, Аторвастатин.
- Нормализация микроциркуляторных процессов: Винпоцетин, Трентал, Актовегин.
Эффективность медикаментозного лечения
Одним из вариантов лечения ишемии на ограниченном участке головного мозга выступает терапия медикаментами. Лекарства после инсульта принимают по 3 основным причинам:
- В качестве средства предупреждения повторного удара. В этом случае могут назначить ноотропные препараты, витамины и пищевые добавки для улучшения кровоснабжения нейронов кислородом и питательными веществами.
- Патогенетическая методика. Данный способ терапии подразумевает снижение активности патологических процессов, приводящих к потере функций после инсульта. При наличии заболеваний церебральных сосудов такие препараты нужны постоянно для лечения патологии и уменьшения вероятности развития инсульта.
- Как синдромологический метод лечения. Терапия препаратами ориентирована на ускорение реабилитации. При применении лекарств происходит восстановление когнитивных функций, мышечного тонуса, речи, координации движений и психоэмоционального состояния.
При наличии острого болевого синдрома и частых спазмах сосудов принимают обезболивающие препараты.
После ишемического инсульта
Ишемический инсульт развивается при остром нарушении церебрального кровообращения вследствие закупорки мозговой артерии тромбом или холестериновой бляшкой. В результате ограниченная область головного мозга не получает питательные вещества и кислород. В первые 2-3 часа после развития ишемии требуются тромболитики, необходимые для расщепления тромбов и восстановления естественной трофики.
Инсульт – лечение (основные принципы)
Базисная (основная) терапия при ИИ направлена на:
- проведение адекватной реперфузии (восстановления полноценного кровоснабжения тканей головного мозга);
- поддержание работы дыхательной и сердечно-сосудистой систем;
- обеспечение полноценной оксигенации;
- поддержание температуры тела, артериального давления и центральной гемодинамики;
- устранение осложнений (метаболических расстройств, нарушений свертывания крови, купирование отека мозга, судорог, проявлений гидроцефалии, дислокации участков головного мозга и т.д.);
- обеспечение профилактики поздних осложнений и ранее реабилитационное лечение (восстановление утраченных функций).
Немедикаментозное лечение ишемического инсульта
Важно. После инсульта больному требуется максимальный покой и строжайший постельный режим. Даже при своевременно оказанной медицинской помощи и малом очаге повреждения, первые четыре дня пациент должен лежать с приподнятым головным концом кровати. Вставать с кровати запрещено.
В дальнейшем проводится поэтапная вертикализация пациента. В случае неосложненного течения ИИ, на четвертые сутки больного можно медленно посадить на кровати (ноги должны быть спущены вниз). При этом все движения пациента должны быть максимально пассивными. Ему необходимо обеспечить полную опору под спину и с боков, стопы должны быть поставлены на специальную подставку или на пол.
Переход в вертикальное положение возможно только к седьмому дню (также при неосложненном течении и отсутствии противопоказаний). Самостоятельно пытаться вставать запрещено. Пациенту следует объяснить, что перенапряжение при попытке встать с кровати без помощи, физическая или эмоциональная нагрузка (стресс от осознания собственной беспомощности), потеря равновесия и падение и т.д. могут привести к повторному инсульту или развитию осложнении.
Важно. Переход больного в стоячее положение должен осуществляться при помощи двух человек, поддерживающих больного под руки. Восстановительное лечение после ишемического инсульта назначается максимально рано, но постепенно, с минимальными нагрузками для больного.
Диета при ишемическом инсульте
Вся пища в первые дни после инсульта должна быть исключительно отварной и протертой (диета направлена на максимальное облегчение усваивания пищи). Количество жиров и НЖК (ненасыщенные жирные кислоты) резко ограничивается. Продукты с высоким содержанием холестерина из рациона исключаются.
Потребление соли ограничивается тремя-пятью граммами в день. В рационе увеличивают потребление продуктов, содержащих клетчатку (овощные и фруктовые пюре). Жирная пища, крепкие бульоны, острое, сладкое и т.д. исключаются. Мясо желательно заменить отварной нежирной рыбой (содержит полезные полиненасыщенные жирные кислоты – ПНЖК).
Внимание! Хлеб должен быть вчерашний (свежая сдоба запрещена), желательно с отрубями или из муки грубого помола.
Молочные продукты могут употребляться только в обезжиренном виде (твердые маложирные сыры, нежирные йогурты).
В периоде реабилитации после ишемического инсульта также следует соблюдать диету, направленную на нормализацию массы тела и липидного баланса (специальная диета, назначаемая больным с атеросклерозом).
Полностью исключается курение и употребление алкоголя, крепкого кофе и чая. Дополнительно проводится снижение всех факторов риска (лечение сахарного диабета, контроль артериального давления, нормализация свертывания крови и снижение риска образования тромбов).
Справочно. Это необходимо для уменьшения риска возникновения повторного инсульта.
Парентеральное питание
В среднем, пациентам после инсульта требуется от 1400 до 1800 ккал в день. При развитии синдрома мультиорганной дисфункции, калорийность питания должна быть увеличена на семьдесят процентов.
Внимание. При невозможности полноценного естественного питания, подключают питание через зонд. Для зондового питания применяют специальные высококалорийные смеси. При этом все парентеральное питание проводится под тщательным контролем анализов (оценивается степень дефицита белков, высокие показатели мочевины и т.д.).
Как часто делать капельницы после инсульта
Все лечение, в том числе и капельницы, назначается исключительно лечащим врачом, индивидуально, в зависимости от тяжести состояния пациента, времени его поступления (время от начала инсульта), наличия осложнений и фоновых заболеваний (сахарный диабет, сердечная или почечная недостаточность и т.д.).
Основные направления медикаментозной терапии
Важным этапом лечения ишемического инсульта является:
- устранение нарушений водно-электролитного баланса;
- коррекция гиповолемических нарушений и поддержание ОЦК (объем циркулирующей крови);
- стабилизация центрального венозного и артериального давления;
- купирование признаков отека мозга.
Важно. Введение гипоосмолярных растворов (пятипроцентный раствор глюкозы) противопоказано, в связи с высоким риском еще большего увеличения внутричерепного давления.
Снижать давление в остром периоде ишемического инфаркта также не рекомендовано. Исключение составляет артериальная гипертензия свыше 220/110 миллиметров ртутного столба (в таком случае давление снижают на пятнадцать процентов в течение суток), наличие у пациента ОПН или ХПН (острая или хроническая почечная недостаточность), ИМ (инфаркт миокарда), СН (сердечная недостаточность).
Какие препараты назначают
Перечень медикаментозных средств, которыми нужно лечить инсульт головного мозга, вправе устанавливать только лечащий врач. Прибегать к самостоятельному лечению категорически запрещается, потому как существует высокая вероятность развития осложнений или рецидива.
Список препаратов от инсульта головного мозга подбирается в зависимости от степени тяжести патологического процесса:
- На начальной стадии развития заболевания проявляются первые симптомы, на основании которых подбираются соответствующие медикаменты. Лекарственные средства ориентированы на устранение одного или нескольких признаков клинической картины инсульта. При артериальной гипертонии требуются гипотензивные препараты для нормализации кровяного давления. Для улучшения мозгового кровообращения и трофики нейронов выписывают ноотропные средства. На фоне стресса или переутомления назначают седативные медикаменты. Длительность терапии зависит от самочувствия пациента.
- При обострении инсульта в первые 2-3 часа требуются только те препараты, которые помогут стабилизировать нормальное мозговое кровообращение. Наиболее эффективными средствами в критической ситуации являются лекарства для разжижения крови. Они снижают свертываемость плазмы и слипание тромбоцитов, за счет чего удается снизить риск тромбообразования и полной закупорки мелких сосудов. Благодаря противосвертывающему действию в 95% случаев удается избежать паралича и предупредить повторное появление инсульта. Болевой синдром помогают купировать анальгетики.
- После выписки из стационара медикаментозная терапия продолжается в домашних условиях. При этом принимать лекарства против инсульта требуется на постоянной основе. Если у больного развивается чувство беспокойства и тревоги по поводу возможности развития рецидива, врач назначает седативные средства, легкие антидепрессанты и препараты, улучшающие сон. Около 2-3 лет потребуется пить разжижающие кровь лекарства из-за высокого риска тромбообразования.
Восстановить кровообращение позволяет только комплексная терапия несколькими препаратами.
Миорелаксанты
Препараты для лечения инсульта, необходимые для расслабления скелетной мускулатуры, в большинстве случаев применяются в качестве средств для восстановления двигательных функций. К 3 месяцу после перенесенной патологии развивается повышенный тонус мышц, который провоцирует возникновение сильных спазмов и судорог. В результате сокращения группы мышц пациенту становится трудно передвигаться. Больной испытывает сильные режущие боли. Поэтому лечение миорелаксантами ориентировано на устранение гипертонуса.
Лечение миорелаксантами длится до завершения реабилитационных мер по возобновлению двигательной активности больного. Мышечный тонус придет в норму самостоятельно с течением времени. Пока этого не произошло, прием таблеток не прекращают.
Антидепрессанты
В реабилитационный период 80% пациентов находятся в депрессивном состоянии. Такое поведение обусловлено утратой некоторых функций и потерей мотивации к их восстановлению. Для улучшения психоэмоционального контроля назначаются антидепрессивные препараты после инсульта. Они относятся к группе психотропных средств, поэтому принимаются под контролем врача.
Антиконвульсанты
Антиконвульсанты — лекарства, предназначенные для снижения судорожной активности. При применении данной группы медикаментов требуется соблюдать осторожность, потому как они вызывают сонливость, ослабляют память, являются причиной сильной слабости и частых головокружений. В качестве антиконвульсантов в 80% случаев назначают Карбамазепин, в остальных случаях Фенитоин.
Антиагреганты и антикоагулянты
Данные лекарства при инсульте головного мозга необходимы для предупреждения рецидивов. Антиагреганты снижают способность тромбоцитов к слипанию, тем самым являясь средством для профилактики тромбообразования. Антикоагулянты необходимы для уменьшения свертываемости крови. В условиях повышенной вязкости в крови возрастает вероятность образования тромбов.
Наиболее востребованные антиагрегантные средства на фармакологическом рынке:
Инъекции в живот с Гепарином осуществляются только медицинским персоналом.
Антикоагулянты назначаются пациентам, склонным к усиленной свертываемости крови. Патология опасна из-за нарушения естественной циркуляции крови. При повышении агрегации тромбоцитов существует риск образования тромбов и закупорки сосуда с последующим разрывом.
Важно помнить, что при одновременном назначении антиагрегантных средств с антиконвульсантами требуется периодически сдавать кровь на биохимический анализ. Эта необходимость обусловлена высоким риском кровотечений. Первыми признаками развития осложнений при приеме 2 препаратов станут:
- головокружение;
- рвотные позывы;
- беспричинное появление гематом на различных частях тела;
- диарея.
При развитии симптомов нужно немедленно вызвать бригаду скорой помощи.
Нейрометаболические церебропротекторы
Лекарства от инсульта дополняют нейрометаболические церебропротекторы, главная задача которых заключается в стимуляции метаболических процессов в тканях центральной нервной системы. Второе название медикаментов — ноотропные средства или нейропротекторы. Применение данной группы препаратов позволяет устранить некоторые патологические процессы: ишемию, гипоксию головного мозга, внутриклеточную интоксикацию после некроза. Церебропротекторы позволяют увеличить потребление глюкозы нейронами, стимулируют метаболизм нуклеиновых кислот.
Витамины
В ходе клинических исследований доказано, что после перенесенного инсульта процесс реабилитации могут ускорить витамины. При этом дозировку должен корректировать специалист в зависимости от пищевого рациона и лабораторных показателей. В случае злоупотребления препаратами возможен гипервитаминоз. Витамины назначают в виде уколов от инсульта. Наиболее эффективны следующие группы:
- витамин A — стимулирует рост и деление клеток, увеличивает регенерацию тканей;
- тиамин и рибофлавин стабилизируют кровяное давление, улучшают работу нейронов и церебральное кровообращение;
- аскорбиновая кислота активизирует регенерацию сосудистого эндотелия и способствует формированию новых сосудов;
- витамин D поддерживает количество форменных элементов в пределах нормы, не давая крови густеть, а также положительно влияет на работу сердечно-сосудистой и нервной систем;
- витамин E является природным антиоксидантом и препятствует развитию окислительных реакций, спровоцированных действием свободных радикалов.
Биологически активные добавки, сделанные из продуктов натурального происхождения, можно принимать на всех стадиях терапии против инсульта. В первые 1-2 месяца медицинские специалисты назначают БАД для улучшения церебрального кровообращения и ускорения процессов регенерации тканей. По прошествии времени последующие 6 месяцев биологические добавки помогают корректировать недостатки пищевого рациона и пополнять запас микроэлементов в организме.
В первые несколько месяцев основная задача для пациента — нормализовать функциональную активность пищеварительной и иммунной систем. Поэтому пищевые добавки необходимы для восстановления после инсульта. БАД наряду с другими медикаментами требуется принимать под контролем врача.
Энцефабол — эффективный препарат для нейрореабилитации
Для восстановления тока крови в зоне ишемии используют тромбоцитарные и эритроцитарные антиагреганты:
- ацетилсалициловая кислота (тромбо АСС; кардиомагнил; кардиоаспирин; терапин);
- дипиридамол;
- тиклопидин (тиклид);
- клопидогрель (плавикс);
- пентоксифиллин (трентал, агапурин, флекситал).
Эффективными препаратами для лечения ишемического инсульта являются антикоагулянты. Неврологи Юсуповской больницы назначают пациентам антикоагулянты прямого действия (гепарин, низкомолекулярные гепарины, эноксапарин натрия), а далее – непрямого действия (фенилин, варфарин). Врачи применяют следующие вазоактивные препараты:
- винпоцетин (кавинтон);
- ницерголин (сермион);
- инстенон;
- аминофиллин (эуфиллин);
- вазобрал;
- циннаризин (стугерон).
К ангиопротекторам относятся пармидин (продектин), аскорутин, троксерутин, этамзилат. В остром периоде ишемического инсульта неврологи Юсуповской больницы проводят пациентам внутривенные инфузии биореологических препаратов: плазмы, альбумина, реополиглюкина (реомакродекса).
Нейропротекцию у пациентов с ишемическим инсультом осуществляют с помощью таких препаратов, как:
- блокаторы кальциевых каналов (нимодипин (немотан, нимотоп);
- антиоксиданты (эмоксипин, мексидол, милдронат, альфа-токоферола ацетат, аскорбиновая кислота;
- нейротрофического действия (пирацетам, луцетам, ноотропил, церебромедин, семакс, пикамилон);
- улучшающих энергетический тканевой метаболизм (цитохром С, актовегин, солкосерил, диавитол, рибоксин, липоевая кислота.
В Юсуповской больнице пациенты с ишемическим инсультом имеют возможность получать современные препараты, которые прошли все стадии клинического исследования.
Чтобы пациент восстановился как можно быстрее назначают лекарственные препараты с разным действием. Терапевтический план составляется лечащим врачом-неврологом по индивидуальной схеме. После ее можно менять под наблюдением участкового доктора. Типы применяемых лекарств:
- Ноотропы и нейропротекторы – ускоряют обменные процессы в тканях и клетках мозга.
- Нейролептики, антисудорожные, успокоительные – снимают симптоматические проявления после инсульта.
- Антикоагулянты и антиагреганты – нормализуют состояние крови, препятствуют образованию тромбов.
- Средства для нормализации АД.
- Поливитамины, БАДы.
Эти препараты показаны при всех видах инсульта. Они регенерируют нейронные сети, восстанавливают нейроцитарорную структуру, защищают нервные клетки от последствий кислородного голодания. У пациента нормализуются когнитивные и двигательные функции, улучшается речь. К группе ноотропных средств относятся: «Ноотропил», «Семакс», «Глицин».
Вместе с этой группой лекарств прописывают витаминные комплексы с витаминами В. Они ускоряют процесс восстановления. Их колят внутримышечно или внутривенно около 7 дней, а затем назначают в периоральной форме (таблетки). Это «Нейрорубин», «Мильгамма» и.т.д. Схема назначения: 2 мл «Мильгаммы» раз в сутки в течение недели, далее уколы заменяются драже. Длительность приема витаминов и ноотропов не менее четырех недель.
Препараты, нормализующие тонус сосудов, так же необходимы при лечении инсульта в острой и восстановительной стадии. Назначают курс:
- «Инстенона»;
- «Вазорбала»;
- «Трентала»;
- «Кавинтона».
Учтите, что вазоактивные средства можно принимать только по врачебному назначению даже в таблетках. Невролог смотрит на тип перенесенного заболевания, осложнения, и общее состояние организма.
Лечение после инсульта включает в себя медикаментозную терапию и другие реабилитационные методы. Инсультники принимают ноотропные и антиагрегантные средства для нормализации артериального давления и уровня глюкозы в крови. В этот период важно не допустить рецидива инсульта, который происходит если не принимать назначаемые препараты. Последствия рецидива более тяжелые и с трудом поддаются лечению.
Самые действенные лекарства для лечения и восстановления после поражения:
- «Мексидол» — Опытные неврологи рекомендуют лечить инсульт Мексидолом. Он не имеет ноотропического действия, но дает хорошие результаты при применении в острой стадии инсульта. Это обусловлено свойством защищать нейроны от гипоксического воздействия. В стационарных условиях назначают «Мексидол» в ампулах. В терапии дома назначают таблетки в дозировке – 2 раза в сутки, в течение месяца.
- «Глиатилин», «Холин» — назначается в острой и восстановительной стадии инсульта. Наиболее результативен при ишемической форме. Средство уменьшает риск образования дегенеративных поражений головного мозга, которые могут привести к необратимым последствиям. Он увеличивает приток крови к клеткам мозга, помогает им регенерироваться. Курс лечения 3-6 месяцев.
- «Цераксон», «Цитиколин» — активизирует обменные процессы в нервных клетках. Препарат уменьшает мозговой отек, что предотвращает риск серьезных нарушений в работе органа, и способствует излечению на любой ступени инсульта.
- «Актовегин» — лекарство применяется диабетиками. И помогает при лечении последствий инсульта. Если использовать «Актовегин» и «Кортексин» вместе, то происходит укрепление защитной системы структур головного мозга, больной восстанавливается быстрее и снижается риск рецидива.
- «Мидокалм» — средство из группы миорелаксантов. Рекомендуется неврологами для избавления от мышечного перенапряжения, которое является последствием инсульта.
- «Трентал» — эффективное сосудоукрепляющее средство, стимулирует кровообращение в пораженных участках тела.
- «Инстенон» – лекарство комплексного воздействия, действующий как вазоактивный и одновременно стимулирующий препарат для мозговых структур. В стационаре проводится внутривенно, через капельницы. Далее назначают периорально – три пастилы ежедневно, в течение шести недель. Еще одно средство – «Кавинтон». Его используют в активном и реабилитационном периоде лечения.
Ряд клинических исследований дает возможность сделать вывод, что действующее вещество энцефабола обладает высокой проникающей возможностью через гематоплацентарный барьер и не обладает эмбриотоксическим действием.
Необходимо знать, что клинических исследований проводилось недостаточно для того, чтобы утверждать о безопасном влиянии перитинола на плод и протекание беременности в целом. Если препарат необходимо принимать во время кормления ребенка грудью, следует переводить ребенка на искусственное вскармливание.
В педиатрической практике энцефабол используется для лечения таких заболеваний:
- отставание умственного развития с задержкой речевого развития, плохой памятью, повышенной возбудимостью либо чрезмерной заторможенностью
- энцефалопатия – патология головного мозга, которая характеризуется активным умиранием нейронов вследствие сбоев в мозговом кровообращении
- энцефалит – воспаление головного мозга вследствие инфекции вирусного или бактериального характера
- церебрастенический синдром – неврологический недуг, симптомами которого являются повышенная рассеянность и утомляемость, истощенность нервной системы, плохая реакция
- олигофрения — отклонения от нормы в интеллектуальном и эмоциональном развитии ребенка, отставании в речевом развитии, моторике
Дозировка энцефабола для детей
Применять препарат детям лучше в форме суспензии во время приема пищи или после него. Грудному ребенку данное средство можно применять уже на третий день после рождения.
Возрастная дозировка:
- в 1-й месяц жизни следует давать ребенку 1 мл препарата в день
- в 2 месяца назначают уже 2 мл суспензии, добавляя каждую неделю еще по 1 мл, пока суточная доза препарата не составит 5 мл
- от 1 года до 7 лет следует принимать по 2,5-5 мл 1-3 раза в день (точную дозу устанавливает лечащий врач)
- после 7 лет следует принимать по 2,5-10 мл 1-3 раза в день. Можно принимать лекарство и в форме таблеток (1-2 таблетки за раз)
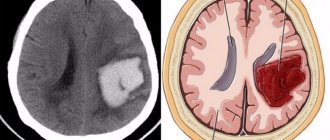
Резкое нарушение кровоснабжения мозговых структур может сопровождаться разрывом артерии, тогда диагностируется геморрагическая форма патологии, либо закупоркой сосуда — ишемический вид.
Вне зависимости от типа инсульта и масштабов поражения мозга у пациента проявляются такие первые признаки:
- паралич;
- онемение различных частей тела;
- снижение чувствительной восприимчивости;
- интенсивные боли в голове;
- частичная амнезия;
- нарушение речевых умений;
- проблемы с моторикой рук;
- снижение интеллектуальных способностей.
Болезненные симптомы проявляются вследствие недостатка кислорода и питательных веществ.
Лекарства после инсульта нужны и в психотерапевтической сфере. Многие пострадавшие впадают в глубокую депрессию после приступа, виной тому — беспомощность. Поэтому лечение инсульта направлено на приём различных лекарственных групп.В постинсультный период требуется комплексная терапия, включающая приём таблеток после инсульта, физиотерапевтические процедуры, занятия с логопедом. Комплексный подход поможет избежать необратимых последствий болезни.
Поскольку ишемический инсульт появляется на фоне сосудистой закупорки и нарушения микроциркуляции крови, то терапия направлена на нормализацию здорового кровотока в тканях мозга.
Антикоагулянты не назначаются при обширных поражениях, так как средства способны вызвать кровотечение и геморрагическую форму блокады. Лекарственные средства повышают показатели артериального давления. К другим противопоказаниям относят заболевания печени и почек, язвы желудка.
Этот вид инсульта требует остановки кровоизлияния в мозг, устранения отёчности органа и нормализации артериального давления. Для этих целей врачи назначают ганглиоблокаторы, ангиопротекторы.
При любой форме инсульта, ишемической или геморрагической, пациент должен принимать препараты, улучшающие деятельность мозга — нейропротекторы. Средства используются в реабилитационный период для предотвращения поражения мозговых структур, чтобы улучшить передачу нервных сигналов.
Врачи выписывают восстановительные средства, которые зарекомендовали себя в Европе.
Ноотропные средства
- средство, используемое в лечении диареи – Имодиум;
- средство-антидепрессант – Валиум;
- средство с обезболивающим действием – Кодеин;
- беда-блокаторы.