Когда обнаруживается?
До начала сердцебиения невозможно определить плод на УЗИ, поэтому важно понимать, во сколько начинает биться сердце у плода. Закладка сердечной мышцы происходит на 4 неделе беременности, через неделю после этого можно ощутить первые толчки.
При помощи ультразвуковой диагностики обнаружить патологию возможно на 18-22 неделе беременности, когда назначается второе УЗИ плода. Известны случаи, когда на последнем триместре беременности патология исчезала.
Гиперэхогенный фокус в левом желудочке сердца плода – ультразвуковая находка, которую обычно обнаруживают во время проведения второго планового УЗИ.
На данный момент его появление описывают у многих плодов. Специалисты считают, что он может быть как вариантом нормы, так и — только на фоне выявленных маркеров хромосомных аномалий — свидетельствовать о серьезной патологии.
При помощи ультразвуковой диагностики обнаружить патологию возможно нанеделе беременности, когда назначается второе УЗИ плода. Известны случаи, когда на последнем триместре беременности патология исчезала.
Что делать, если обнаружен ГЭФ?
Как уже говорилось, данное отклонение не требует специфического лечения. Примерно в 30-35% случаев уплотнение к концу беременности исчезает самостоятельно. Примерно у 80% новорожденных оно превращается в дополнительную трабекулу во внутренней ткани желудочков сердца. Подобные образования также не влияют на состояние здоровья и не требуют лечения. Исходя из вышесказанного, беспокоиться о наличии подобного нарушения после повторного скрининга следует только в том случае, когда существуют и другие синдромы, которые могут указывать на генетические болезни.
Если врач обнаруживает сразу несколько маркеров (признаков) подобной аномалии, он назначает дополнительную медико-генетическую консультацию, а также другие исследования для определения диагноза. После этого при необходимости назначается лечение либо вместе с матерью обсуждаются другие дальнейшие действия по ведению беременности и родов.
Помните, что выносить вердикт о целесообразности дополнительных обследований и медикаментозной терапии может только специалист. Не занимайтесь самолечением!
Беременные женщины на УЗИ часто сталкиваются с незнакомыми терминами, которые становятся причинами беспокойств. Гиперэхогенный фокус в левом желудочке сердца плода – один из таких терминов, требующих пояснений. Что такое гиперэхогенный фокус? Насколько это опасно?
Причины образования
Что такое гиперэхогенный фокус — выяснили, но каковы причины его появления? Это:
- отложение солей;
- патология в хромосомном наборе плода;
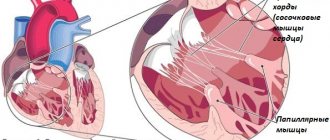
- наличие дополнительной хорды в сердце, которая считается вариантом нормы и никак не влияет на деятельность сердечной мышцы.
Если появление уплотнения структур миокарда было вызвано отложением солей, то причин для беспокойства у беременной женщины нет. Чаще всего такая незначительная патология проходит к третьему триместру беременности.
Дополнительная хорда в сердце является особенностью строения, которое может создавать определенные шумы в сердце. В возрасте 2-3-х лет шумы чаще всего прекращаются, однако даже если они остаются, то опасности для жизни и здоровья ребенка не несут.
Другое дело, если фокус спровоцирован неправильным набором хромосом у ребенка. Здесь присутствует риск обнаружения синдрома Дауна у плода или других патологий. При таком подозрении назначаются дополнительные анализы для выяснения данной информации. Однако чаще всего тревога оказывается ложной.
Причины гиперэхогенного фокуса в левом желудочке сердца плода индивидуальны и требуют обследования для их выяснения.
Методы диагностики
Несложно выявить гиперэхогенное включение в ЛЖ или ПЖ сердца плода во втором триместре при УЗИ обследовании. Чтобы убедиться в достоверности предварительного диагноза, лечащий врач направляет будущую маму на эхокардиоскопию плода. Поводом для назначения данного обследования являются:
- возраст будущей мамы старше 35 лет;
- инфекция у женщины;
- наличие болезней сердца, сахарного диабета у родственников беременной;
- выявление нарушений в области сердечной мышцы;
- слишком маленькие размеры плода;
- обнаружение маркеров, указывающих на вероятность хромосомных нарушений.
Что означает гиперэхогенный фокус в сердце плода
Гиперэхогенный фокус в сердце плода означает, что в том месте, где он обнаружен, произошло уплотнение структур миокарда. Это может быть:
- отложением солей (обычно это соли кальция)
- дополнительной хордой или другой аномалией развития, которая обычно не мешает сердцу нормально функционировать
- признаком хромосомной патологии.
В случае обнаружения одного только такого феномена волноваться не стоит: если это отложение солей, то оно обычно рассасывается к третьему триместру или к рождению.
Дополнительная же хорда (то есть волокнистая ткань, которая проходит от клапанов к желудочкам), по мнению большинства врачей, опасности для жизни и здоровья не представляет и на работу сердечно-сосудистой системы не влияет.
Эта же лишняя хорда может быть источником сердечных шумов, обнаруженных впоследствии у вашего малыша.
На здоровье это не сказывается, но нужно постоянно наблюдаться у кардиолога. Это нужно, чтобы в случае возникновения других проблем с кровообращением, распознать которые педиатру может помешать постоянный шум, их все-таки возможно было обнаружить.
Но если у вас до этого обнаруживались маркеры хромосомных аномалий (определяются по анализу крови, который обычно назначает врач-генетик), то гиперэхогенный фокус может оказаться не такой простой аномалией.
Это может быть свидетельством тяжелых хромосомных заболеваний, в частности, синдрома Дауна.
Если все эти исследования не дадут однозначный утешительный результат, нужно обратиться к генетику. Только в самом крайнем случае:
- если в крови обнаружены опасные маркеры,
- есть другие УЗИ-признаки патологии,
по его предложению стоит проводить те инвазивные процедуры, которые указаны выше.
Сердце закладывается на 4 неделе. Первое сердцебиение плода на УЗИ можно определить уже на 5 неделе беременности. Сделать это можно трансвагинальным способом. Абдоминальным датчиком сокращения сердца можно зарегистрировать на неделю-две позже.
Количество сокращений сердечной мышцы в самом раннем сроке должно составлятьв минуту. В сроке 8 недель их должно быть уже околов минуту. На УЗИ, проведенном на 11 неделе, сердцебиение у плода прослушивается с частотойв минуту. Такая частота сохраняется до момента родов.
Такое раннее определение сердцебиения плода слышно только на УЗИ. Даже самый опытный врач может это сделать с помощью стетоскопа снедели. Члены же вашей семьи могут прослушать, как оно бьется, только с 30 недели.
Проводится по таким показаниям:
- будущей матери больше 35 лет
- она страдает сахарным диабетом
- женщина переболела каким-то инфекционным заболеванием в ранних сроках
- при обычном УЗИ выявлена патология со стороны сердца
- по данным фетометрии размеры плода отстают от гестационного возраста
- у самой беременной, ее родственников или старших детей был обнаружен порок сердца
- при обнаруженных маркерах хромосомных заболеваний.
На каком сроке делать УЗИ сердца плода? Это делается, только начиная с 18 недели беременности.
После 28 недели исследование малоинформативно, так как оценка результатов исследования затруднена вследствие малого количества амниотических вод и больших размеров самого ребенка.
Эхокардиоскопия оценивает различные размеры полостей сердца и клапанов, его наполнение и сократимость. Они отличаются от измерений этого органа у взрослого человека, так как у плода совсем другая площадь тела.
Так, такое УЗИ на 22 неделе беременности представлено такими нормами (в сантиметрах):
- ширина правого желудочка (ПЖ): 0,4-1,10
- ширина левого желудочка (ЛЖ): 0,45-0,9
- отношение ширин ЛЖ/ПЖ: 0,9-1,15
- длина ЛЖ: 0,9-1,8
- длина ПЖ:0,5-1,75
- устье аорты: 0,3-0,52
- диаметр трикуспидального отверстия: 0,32-0,65
- диаметр митрального отверстия: 0,36-0,63
- устье легочной артерии: 0,28-0,5
- частота сердцебиений:в минуту.
Цена такого исследования: 1900 – 2600 рублей.
Итак, гиперэхогенный фокус в левом желудочке сердца плода – ультразвуковой феномен, который чаще всего не означает патологию. Обнаружение такой акустической тени требует дальнейшего дообследования в плановом порядке.
У данного термина есть и другое определение среди врачей. Они называют это явление «гольфный мяч» (мяч для гольфа). Гиперэхогенный фокус в сердце плода означает, что в месте его обнаружения появились уплотнения структур миокарда.
- отложения солей (чаще всего речь идет о солях кальция);
- добавочной хорды – волокнистая ткань, проходящая от клапанов к желудочкам;
- патологии хромосомного типа;
- другой аномалии формирования, которая в норме не мешает сердечной мышце нормально работать.
Если было диагностировано только одно такое явление, то можно не волноваться. Так, например, если речь идет об отложении солей кальция, то оно в 80% случаев рассасывается к последнему триместру или к рождению ребенка.
Добавочная же хорда не представляет никакой опасности для жизни и здоровья. К тому же, она не влияет на функционирование сердечнососудистой системы.
Необходимо отметить, что лишняя хорда является фактором развития сердечных шумов, которые в будущем, скорее всего, возникнут у ребенка.
Что необходимо сделать при таком диагнозе?
Прежде всего следует пройти дополнительную диагностику, чтобы исключить наличие хромосомных причин. Если таковые имеются, будущей матери необходима консультация генетика.
Если проводить обследование позднее 25-й недели, оно не даст точных результатов, ведь плод увеличится в размерах, и рассмотреть признаки сердечного феномена будет крайне тяжело. Чтобы максимально просчитать вероятность развития осложнений, доктор назначает следующие меры дополнительного обследования:
- Анализ крови, позволяющий выявить наличие хромосомных нарушений у эмбриона. По результатам специалист определяет, какова вероятность того, что ребенок родится с хромосомными нарушениями.
- Фетоскопия плода позволяет исследовать плод на наличие патологий, наследственных заболеваний. Для этого через стенку детородного органа, в околоплодный пузырь вводится тончайшая трубочка. Метод довольно опасен, поскольку может спровоцировать самопроизвольный аборт. Фетоскопия применяется только в том случае, когда другие диагностические мероприятия не вносят определенности.
- Плацентоцентез по своему принципу напоминает биопсию. Клетки плаценты изымаются для анализа генетической составляющей эмбриона. Это исследование позволяет довольно быстро подтвердить или опровергнуть наличие наследственных аномалий.
- Амниоцентез (анализ амниотической жидкости). Проанализировав совокупность показателей, можно рассмотреть степень риска рождения ребенка с хромосомными отклонениями.
- Эхокардиоскопия является наиболее точным методом диагностики при ГЭФ. В совокупности с УЗИ она позволяет проследить основные показатели работы сердца. Однако использовать эхокардиоскопию позднее 25 недель беременности нельзя.
Если к «гольфному мячу» не присоединяются другие патологические проявления, плод считается здоровым. Однако, чтобы убедиться в отсутствии нарушений, ребенку в первые месяцы жизни нужно пройти контрольную эхокардиографию.
Что необходимо предпринять?
В большинстве случаев причины гиперэхогенного фокуса в левом желудочке сердца плода выясняются. Если изменений хромосомного ряда не было выявлено, то волноваться не стоит. В таких ситуациях не предпринимается никаких дополнительных мер до рождения ребенка.
В большинстве случаев причины гиперэхогенного фокуса в левом желудочке сердца плода выясняются. Если изменений хромосомного ряда не было выявлено, то волноваться не стоит. В таких ситуациях не предпринимается никаких дополнительных мер до рождения ребенка.
Возможные осложнения и последствия
Чаще всего добавочная хорда в левом желудочке у крохи пропадает к моменту его рождения, но может присутствовать в сердце до 2-3 -летнего возраста, а может сохраниться на всю жизнь.
Справка! Угрозы благополучию малыша это состояние не несёт, но о нём нужно знать и не игнорировать профилактических визитов к кардиологу.
Участковый педиатр также должен быть предупреждён об особенностях здоровья ребёнка, чтобы исключить ошибочные диагнозы при прослушивании стетоскопом.
Гиперэхогенный фокус в правом желудочке сердца плода
Что такое гиперэхогенный фокус в сердце у плода?
Гиперэхогенный фокус – это термин, говорящий о повышенной эхогенности (яркости) небольшого участка сердечной мышцы на ультразвуковом изображении. Выявление гиперэхогенного фокуса в сердце НЕ является пороком развития сердца, а просто отражает характер его ультразвукового изображения.
Почему у плода может выявляться гиперэхогенный фокус в сердце?
— Иногда гиперэхогенный фокус в сердце выявляется у абсолютно нормальных плодов, и при УЗИ в динамике этот признак может исчезать.
— Наличие гиперэхогенного фокуса в сердце плода может быть проявлением хромосомных болезней плода, в частности, синдрома Дауна. В связи с этим при обнаружении гиперэхогенного фокуса проводится тщательная оценка анатомии плода.
Однако этот маркер относится к «малым» маркерам синдрома Дауна, поэтому выявление только гиперэхогенного фокуса в сердце не повышает риск наличия синдрома Дауна и не является показанием к проведению других диагностических процедур.
Что делать при выявлении гиперэхогенного фокуса в сердце плода?
— если у плода выявлен ТОЛЬКО гиперэхогенный фокус в сердце, то никаких дополнительных обследований не требуется; риск болезни Дауна не увеличивается.
— на плановом УЗИ внедели еще раз будет осмотрено сердце плода. В большинстве случаев гиперэхогенный фокус в сердце исчезает к этому сроку беременности, но даже если он продолжает оставаться в сердце, это никак не влияет на здоровье плода и тактику ведения беременности.
Главный врач центра медицины плода
врач акушер-гинеколог, врач ультразвуковой диагностики
Во время прохождения второго планового УЗИ беременной женщине могут сообщить, что был обнаружен гиперэхогенный фокус в левом желудочке сердца плода. Конечно, любая женщина испугается, услышав такой длинный диагноз, однако так ли он опасен?
ровно 15 недель
На раннем этапе беременности, при повторном ультразвуковом исследовании, будущая мама может оказаться озадаченной новостью о наличии такого диагноза, как гиперэхогенный фокус в левом желудочке сердца плода.
Такое не совсем понятное сочетание слов, бесспорно, способно повергнуть в шоковое состояние, вызвать самое искреннее беспокойство и тревогу у любой женщины, неискушенной в тонкостях и специфике медицинской терминологии.
Подобный диагноз на сегодняшний день обнаруживается практически у каждого четвёртого плода. При этом стоит выделить, что единогласного мнения ученых и врачей относительно этого образования, в сердце плода, не существует.
Если все вышеизложенное перевести на простой язык, то вывод окажется довольно оптимистичным. Диагностирование у плода гиперэхогенного фокуса в левом желудочке сердца, для здоровья ребенка не представляет никакой опасности, исключениями являются только те случаи, когда в хромосомах имеются отклонения от нормы.
Вы скоро станете родителями! Это известие многие ждут с особым трепетом и чувством легкого волнения. Первые осмотры, первое УЗИ. Иногда слух родителей может насторожить заключение о гиперэхогенном включении в сердце плода. Что же это означает?
В 70 процентах случаев все проходит бесследно
Стоит ли опасаться подобного заключения? Статистика гласит, что в 20 процентах случаев обнаруженного гиперэхогенного фокуса в сердце рождаются детки с хромосомными патологиями. В 70 процентах случаев все проходит бесследно.
Детки с правосторонней локализацией гиперэхогенного включения часто рождаются с патологией сердечно-сосудистой системы (ССС), которая может нести неблагоприятные риски для жизни и здоровья плода. Поэтому в любом случае такому ребенку обязательно необходимо находиться под наблюдением у кардиолога.
Детки, рожденные с гиперэхогенным фокусом в полости сердца, в первые годы жизни могут иметь симптомы нарушения работы сердечно-сосудистой системы: повышенная усталость и сонливость, приступы болевых ощущений в области сердца, одышка (нехватка воздуха) при выполнении физической нагрузки (ФН), учащенное сердцебиение, отеки нижних конечностей к вечеру, бледность или синеватый оттенок кожных покровов, холодные кисти и стопы в теплом помещении или в жаркую погоду.
Подобное заключение — фокус повышенной эхогенности в сердце плода может быть как вариант нормы, так и признак возможной патологии или отклонений. Поэтому, планируя беременность, женщина с отягощенным анамнезом по сердечно-сосудистым заболеваниям должна обратиться к терапевту женской консультации или кардиологу для прохождения необходимого перечня обследований.
Заранее и без причины паниковать не стоит. Беременной женщине важно бережно относиться к своему здоровью и следовать рекомендациям своего доктора, ведь в такой непростой период она отвечает за двоих!
ГЭФ у беременных женщин и новорождённых детей. Что делать родителям
Чаще всего гиперэхогенный фокус – это неопасно. Уплотнённый участок миокарда может быть связан с аномальной хордой, новорождённый ребёнок с подобной проблемой должен находиться под наблюдением врача, чтобы избежать проблем с нарушением кровотока и аритмией. Короткая дополнительная хорда, также, требует внимания, так как она препятствует работе желудочка.
Более опасной считается лишняя хорда в правом желудочке, в некоторых случаях, родителей информируют о том, что может потребоваться оперативное вмешательство.
Для предупреждения проблемы, родителей, имеющих в семье наследственные проблемы, направляют на консультацию к генетику. Специалист – генетик собирает семейный анамнез, позволяющий подтвердить или исключить генетические, профессиональные и бытовые факторы риска. Кроме этого генетик оценивает уровень здоровья родителей, сперматогенез, данные об андрологической и генеалогической наследственной отягощенности.
Генетик, выявив патологию у семейной пары, планирующей родительство, проводит мероприятия, направленные на устранение мутагенных факторов, которые могут привести к ГЭФ. Наибольший эффект дают меры, принятые за два или три месяца до наступления беременности.
Если всё-таки эхогенный фокус обнаружен, то причинами могут быть:
- минерализация сосудов в миокарде;
- дополнительная перегородка в сердце;
- патология хромосом.
Обнаружение хромосомной патологии чаще всего ставит женщину перед фактом прерывания беременности. В остальных случаях ГЭФ считается нормой, и его признаки полностью исчезают к четырём годам жизни ребёнка. До этого периода ребёнок должен наблюдаться кардиологом.
Как и любая процедура, связанная с вмешательством в работу организма, аспирация несёт риск невынашивания плода. Но в случае диагностики генетических отклонений такие вмешательства необходимы, так как позволяют исключить болезнь Дауна и другие тяжёлые наследственные заболевания.
Для каждой будущей мамы важно, чтобы ее ребенок родился здоровым. Для этого и существует система контроля беременных женщин специалистами: акушерами-гинекологами, генетиками, врачами пренатальной диагностики.
Любые выявляемые отклонения от статистически нормального развития плода часто вызывают сильную тревогу у будущей мамы. Но далеко не все «находки» как функционального, так и анатомического характера, означают неизбежное заболевание малыша.Так, в случае ультразвукового исследования, специалисты ультразвуковой диагностики могут выявить у плода в первой половине беременности такие отклонения, как кисты сосудистого сплетения головного мозга, гиперэхогенные включения (фокусы) в сердце, пиелоэктазию в почках – малые маркеры хромосомных аномалий. Почему малые?
Эхокардиоскопия
УЗИ сердца плода назначается женщине, если имеются следующие показания:
- возраст выше 35 лет;
- сахарный диабет любого типа;
- инфекционные болезни, перенесенные на ранних сроках беременности;
- плановое УЗИ выявило патологию сердечной мышцы плода;
- ребенок в утробе отстает по параметрам развития;
- имеется порок сердца у беременной женщины или у кого-либо из близких родственников.
Возможность провести процедуру эхокардиоскопии появляется с 18 недели беременности, когда ультразвуком можно прослушать сердцебиение ребенка. Если до 28 недели эхокардиоскопия не была проведена, то далее ее информативность минимальна ввиду большого количества околоплодных вод и крупного размера плода.
Процедура призвана оценить работу сердечной мышцы, клапаны, размеры полостей, их наполнение и сократимость. Полученные данные затем сравниваются с нормой, согласно сроку беременности женщины:
- ширина правого желудочка — 0,4-1,10 см;
- ширина левого желудочка — 0,4-0,9 см;
- длина левого желудочка — 0,9-1,15 см;
- длина правого желудочка — 0,7-1,75 см;
- размер устья аорты — 0,3-0,5 см;
- диаметр трикуспидального отверстия — 0,3-0,6 см;
- устье легочной артерии — 0,2-0,5 см;
- частота сердцебиения варьируется от 140 до 160 ударов в минуту.
При любых отклонениях от нормы диагностируется патология. В таких случаях диагностика гиперэхогенного фокуса левого желудочка сердца плода продолжается путем использования других методов исследования.
- ширина правого желудочка — 0,4-1,10 см;
- ширина левого желудочка — 0,4-0,9 см;
- длина левого желудочка — 0,9-1,15 см;
- длина правого желудочка — 0,7-1,75 см;
- размер устья аорты — 0,3-0,5 см;
- диаметр трикуспидального отверстия — 0,3-0,6 см;
- устье легочной артерии — 0,2-0,5 см;
- частота сердцебиения варьируется от 140 до 160 ударов в минуту.
При диагностировании у плода фокуса повышенной эхогенности левого желудочка эффективным шагом окажется использование, для детального контроля за функционированием сердечной мышцы, метода эхокардиоскопии.
Эта процедура позволяет в режиме реального времени с помощью ультразвукового исследования наблюдать за основными параметрами сердца плода (наполнение предсердий, сокращение желудочков и другие) и обнаружить возможные отклонения от нормы.
Эхокардиоскопия сердца – это изучение строения сердца и его работы с помощью ультразвука
Основными показаниями для проведения обследования с помощью эхокардиоскопии являются:
- возраст беременной женщины превышает 36 лет;
- наличие у будущей матери или ближайших родственников сахарного диабета;
- недавно перенесенное инфекционное или вирусное заболевание на ранней стадии беременности;
- наличие у женщины врожденного порока сердца, при этом учитываются ближайшие родственники;
- присутствие в крови будущей матери маркеров наследственной патологии.
Расшифровка и нормы
При обследовании плода измеряются все полости его сердца и результаты доктор сравнивает со специальными нормативами:
- длина правого желудочка – от 0,5 до 1,75 см;
- ширина правого желудочка – от 0,4 до 1,1 см;
- длина левого желудочка – от 0,9 до 1,8 см;
- ширина левого желудочка – от 0,44 до 0,89 см;
- отношение показателей ширины левого желудочка к правому – от 0,45 до 0,9 см;
- устье аорты – от 0,3 до 0,52 см;
- устье лёгочной артерии – от 0,3 до 0,5 см;
- митральное отверстие – от 0,35 до 0,6 см;
- трикуспидальное отверстие – от 0,3 до 0,63 см;
- устье лёгочной артерии – от 0,3 до 0,5 см;
- митральное отверстие – от 0,35 до 0,6 см;
- трикуспидальное отверстие – от 0,3 до 0,63 см;
- количество сердечных сокращений – от 140 до 160 ударов/минуту.
Нужно учесть, что размеры сердца ребенка и отдельных его составляющих существенно отличается от соответствующих размеров у взрослого человека, ведь размер органов зависит от размеров тела. УЗИ в данном случае очень информативно, и если патология есть, она всегда будет обнаружена.
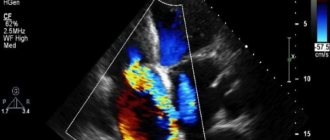
Фото 1. Гиперэхогенный фокус в левом желудочке сердца плода.
Источники
- https://babytwins.ru/golfnyj-myach-u-ploda/
- https://profuzi.ru/grudnaya-kletka/giperehogennyj-fokus-v-serdtse.html
- https://VseProRebenka.ru/beremennost/plod/giperehogennyj-fokus-v-levom-zheludochke-serdca-ploda.html
- https://MediGid.com/uzi/organy/grudnaya-kletka/rebyonku-grudnaya-kletka/giperehogennyi-fokus.html
[свернуть]
Что делать в случае патологии?
Прогнозы гиперэхогенного фокуса левого желудочка сердца плода в большинстве случаев благоприятны, так как причиной этому чаще всего бывает незначительное отложение солей, которые к концу беременности рассасываются.
Также рекомендуется периодически обследоваться у кардиолога для диагностики данной патологии и слежения за ее развитием. В большинстве случаев шумы в сердце, которые создает дополнительная мембрана, проходят бесследно в возрасте до трех лет. Тогда кардиолог дает заключение о том, что ребенок является полностью здоровым.
В случае если гиперэхогенные фокусы в сердце плода все-таки признаются патологией, необходимо тщательное медицинское обследование, постоянный контроль состояния здоровья матери и ребенка, а также прием витаминных и других комплексов. Это поможет максимально исправить проблему развития сердца плода.
Нарушение работы левого желудочка на начальном этапе четко выраженных симптомов не имеет.
Первые признаки нарушения функционирования сердца появляются ближе к родам и обусловлены тем, что сердце у плода анатомически сформировалось и переходит на самостоятельный режим работы
Наличие уплотнения (струны, натянутой между правым предсердием и правым желудочком) приводит к повышению давления в полости левого предсердия. Такое состояние возникает из-за недостаточного поступления крови из левого предсердия в правый желудочек.
Предсердие полностью не опустошается, а желудочек не получает крови в необходимом количестве. Закономерным следствием такой дисфункции является то, что органы плода получают кислород и питательные вещества в недостаточном объеме.
Возникновение синдрома «мяча для гольфа» на стадии внутриутробного развития часто имеет негативные последствия как для новорожденного, так и для ребенка впервые годы его жизни.
При этом больше всего бросаются в глаза характерные для этой патологии симптомы:
- повышенная усталость;
- апатия;
- приступы боли в области сердца;
- одышка;
- учащенное сердцебиение;
- отечность конечностей;
- характерное побледнение кожи с тенденцией к последующему посинению.
Часто отмечаются приступы тахикардии (по причине учащенного сокращения сердечной мышцы) в результате пульс может преодолевать отметку 200 ударов в минуту. Своевременная симптоматическая терапия в большинстве случаев помогает справиться с последствиями внутриутробного дополнительного образования.
Стоит ли переживать по поводу данного диагноза
Как правило, гиперэхогенный фокус в левом желудочке сердца плода не несет опасности для ребенка. После рождения и планового осмотра врачом не обнаруживается у детей никаких отклонений от нормы, возможны лишь незначительные шумы при наличии дополнительной хорды.
Когда ребенок достигнет возраста 2-3 месяцев, для большего спокойствия родителей можно сделать УЗИ сердца, в котором подробно будут указаны все размеры полостей и отверстий клапанов, количество дополнительных хорд и общее состояние сердечно-сосудистой системы. В заключении будет написан диагноз о здоровье сердца и полном соответствии возрастным особенностями (обычно до года у деток обнаруживается открытое овальное окно).
Лишь в незначительном проценте случаев дополнительная хорда левого желудочка у ребенка может привести к пороку сердца либо другим патологиям. Но для этого недостаточно одного наличия синдрома «гольфного мяча», необходимо точное подтверждение опасности посредством проведения забора околоплодных вод или крови из пуповины и наличие после диагностики крови патологических маркеров, свидетельствующих о наличии хромосомных аномалий у плода.
Прогнозы гиперэхогенного фокуса левого желудочка сердца плода в большинстве случаев благоприятны, так как причиной этому чаще всего бывает незначительное отложение солей, которые к концу беременности рассасываются. После рождения ребенка проводится дополнительное обследование, результаты которого передаются участковому педиатру.
Также рекомендуется периодически обследоваться у кардиолога для диагностики данной патологии и слежения за ее развитием. В большинстве случаев шумы в сердце, которые создает дополнительная мембрана, проходят бесследно в возрасте до трех лет. Тогда кардиолог дает заключение о том, что ребенок является полностью здоровым.
Наибольшая опасность
В редких случаях гиперэхогенный фокус может сохраняться и после рождения ребенка. В такой ситуации повышается кровяное давление в левом предсердии, из-за чего недостаточное количество физиологической жидкости попадает в правое предсердие.
Ребенок, рожденный с данной патологией, на протяжении первых лет жизни может испытывать следующие симптомы:
- Повышенная усталость, которая выражается в сонливости и нежелании играть длительное время.
- Апатия.
- Приступы острой боли в области сердца, которые возникают из-за нарушений в его работе.
- Одышка, особенно при небольших физических нагрузках, например при подъеме по лестнице, активных играх.
- Учащенное сердцебиение. Данный симптом может быть как постоянным, так и периодическим.
- Отечность конечностей, которая наиболее заметна в вечернее время, а также утром, если ребенок выпил воды на ночь.
- Бледность кожных покровов, иногда синюшность.
- Холодные руки даже в жаркую погоду.
Кроме этого, иногда отмечаются приступы тахикардии и учащенного дыхания. В подобных случаях необходимо поставить ребенка на учет к кардиологу. Он назначит соответствующее лечение, которое поспособствует снятию симптоматики у больного ребенка.
В редких случаях гиперэхогенный фокус может сохраняться и после рождения ребенка. В такой ситуации повышается кровяное давление в левом предсердии, из-за чего недостаточное количество физиологической жидкости попадает в правое предсердие.
Кроме этого, иногда отмечаются приступы тахикардии и учащенного дыхания. В подобных случаях необходимо поставить ребенка на учет к кардиологу. Он назначит соответствующее лечение, которое поспособствует снятию симптоматики у больного ребенка.
Тактика действий
В большинстве случаев при обнаружении гиперэхогенного включения показано проведение дополнительного исследования. При этом могут назначить:
- повторное УЗИ для уточнения диагноза;
- эхокардиоскопию (проводят только до 25-й недели);
- биохимический анализ крови;
- кариотипирование.
Достаточно редко применяют инвазивные диагностические процедуры:
- амниоцентез (взятие пробы околоплодных вод через брюшную стенку);
- плацентоцентез (биопсия клеток плаценты);
- фетоскопию (исследование плода при помощи видеозонда).
В первую очередь, конечно же, следует исключить генетические причины гиперэхогенного включения. Для этого врач-диагност проводит поиск других малых маркеров хромосомных патологий. К ним относятся врожденные пороки сердца, утолщение шейной складки, нарушения развития желудочно-кишечного тракта, костной системы. Обычно они выявляются в ходе ультразвукового исследования. При их обнаружении необходима консультация у специалиста-генетика.
Оправданы ли переживания
Несмотря на то что доктора советуют не переживать раньше времени, многие беременные женщины не в силах совладать с эмоциями. Как правило, даже при такой незначительной особенности сердце бьется нормально, не доставляя никакого дискомфорта ребенку.
При наличии гиперэхогенного фокуса левого желудочка сердца плода после рождения ребенка обнаруживаются незначительные шумы в сердце, которые создает особенность структуры миокарда.
По достижении ребенком 2-3-хмесячного возраста назначается ультразвуковая диагностика сердца, после которой выдается заключение с подробным описанием структур сердца, его работы, а также размеров. Редко при такой диагностике может обнаружиться овальное окно — небольшое отверстие между предсердиями.
По достижении ребенком 2-3-хмесячного возраста назначается ультразвуковая диагностика сердца, после которой выдается заключение с подробным описанием структур сердца, его работы, а также размеров. Редко при такой диагностике может обнаружиться овальное окно — небольшое отверстие между предсердиями.
Митральный порок сердца
В очень редких случаях, примерно в 1 из 5000, гиперэхогенный фокус в левом желудочке сердца плода является быть признаком митрального порока сердца. Конечно, само уплотнение не способно привести к такой серьезной патологии, однако может быть одним из многочисленных симптомов.
Данная патология отличается срастанием митрального клапана сердца с левым желудочком, в результате чего может развиться сердечная недостаточность.
Избыточное пропитывание солями кальция
Да-да, именно такую реакцию у родителей может вызвать подобное заключение врача УЗИ-диагностики. На самом деле, ни то, ни другое не является истиной. Гиперэхогенный фокус в левом желудочке сердца плода — это не порок развития и не аномалия.
Многие родители пугаются того, что подобного рода находка в сердце ребенка является признаком тяжелой хромосомной патологии, к примеру, наличия синдрома Дауна. На сегодняшний день нет научных доказательств, что наличие гиперэхогенного фокуса в левом желудочке сердца плода является достоверным признаком хромосомной патологии в отсутствии других ее признаков.
Почему же возникает такой фокус повышенной плотности во внутриутробном периоде? Есть несколько возможных причин.
- Избыточное пропитывание солями кальция (кальциноз) определенного участка сердечной мышцы. Чаще всего такие изменения локализуются в области сосочковых (папиллярных) мышц. Второй триместр беременности, во время которого чаще всего обнаруживаются подобные изменения, характеризуется активной минерализацией опорно-двигательного аппарата ребенка.
- Наличие дополнительной или ложной хорды в желудочке сердца ребенка. Такая ложная или дополнительная хорда не несет функциональной нагрузки, и не является патологией, а относится к малым аномалиям развития сердца (МАРС). Подобное явление — частая находка во время ультразвукового исследования.
Сами хорды во внутриутробном периоде могут провоцировать отложение солей кальция, а также усиливать яркость гиперэхогенного фокуса.
- Один из признаков, указывающих на хромосомную патологию. Напомним еще раз, что при отсутствии иных достоверных признаков хромосомных патологий, наличие уплотнения или гиперэхогенного фокуса в левом желудочке сердца плода не указывает на генетические нарушения.
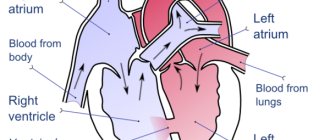
Особенности функционирования сердца у плода на УЗИ
Образование сердечной мышцы приходится на 4-ую неделю срока вынашивания. На этом этапе развития орган больше похож на полую трубочку. В середине 5-ой недели происходит запуск деятельности сердца, его первые сокращения. К подходу 9-ой недели эта мышца уже имеет 4 камеры и можно назвать ее полноценным органом, так как наблюдаются желудочки и предсердия.
Если УЗИ проводится правильно, то сердцебиение малыша можно услышать уже на 5-6 неделе вынашивания. При использовании датчика трасабдоминального вида позволяет распознать биение органа чуть позже, примерно, на 1 неделю. Гиперэхогенный фокус в области левого желудочка сердца (ЛЖ) плода еще не появился, поэтому переживать о его возможном формировании не стоит.
На этом этапе беременности доктор фиксирует интенсивность работы органа, скорость его биения и другие параметры. Если деятельность сердца не наблюдается, значит, можно заподозрить, что вынашивание прервалось. В этом случае специалист рекомендует повторить диагностику через несколько дней, чтобы опровергнуть замирание плода или подтвердить это.
Первое ультразвуковое исследование проводится на сроке трех месяцев, для выявления любых патологий. Синдром Дауна встречается часто и необходимо именно в этот период проходить диагностику, чтобы исключить подобное отклонение. Работа сердца тоже изучается впервые на данном этапе формирования малыша. Существуют определенные нормы, по которым можно понять, здоров плод или нет.
| Срок | Кол-во ударов органа за 1 минуту |
| 6-8 неделя формирования плода | 110-131 уд/мин |
| 9-10 неделя развития ребенка | 170-191 уд/мин |
| С 11 недели и до наступления родов | 140-162 уд/мин |
Такие изменения скорость сокращений органа обусловлены формированием и дальнейшим развитием вегетативной системы. Именно эта область отвечает за правильную и слаженную работу любого из внутренних органов, а также систем. Есть определенные показатели, на которые необходимо обратить внимание врачу. По причине подобных факторов у младенца в утробе возникают некоторые нарушения в виде гиперэхогенного, гипогенного фокуса.67
На что нужно обратить внимание:
- в анамнезе детей, рожденных ранее, есть записи о подобном состоянии;
- наличие пороков сердца врожденного характера у любого родителя;
- наступление беременности у женщины старше 38-ми лет;
- болезни инфекционной природы у будущей матери;
- задержка формирования плода;
- сахарный диабет у беременной;
- наличие пороков других органов у ребенка в утробе.
Несмотря на то, что гиперэхогенное включение в левом желудочке сердца плода не считается опасной патологией, есть определенный риск. Если говорить простым языком, то наличие гиперэхогенности в органе может быть следствием заболевания, но только если у малыша присутствуют проблемы на генетическом уровне, мутации хромосом и другие. При обследовании доктор изучает строение ребенка. Когда появляются такие отклонения от нормы как укорачивание шеи и изменения в области носогубного треугольника, значит, речь может идти о синдроме Дауна. Подобный диагноз устанавливается лишь у 20% детей с наличием повышенной эхогенности в сердце. Дополнительно генетики выявляют хромосомный дефект, подтверждающий эту патологию.
Меры профилактики
В качестве профилактики гиперэхогенного фокуса в левом желудочке сердца плода женщине следует придерживаться следующих рекомендаций:
- Если существует генетическая предрасположенность, например, когда у близких родственников наблюдался данный диагноз, женщине до беременности необходимо пройти полное обследование и только после этого планировать пополнение в семье. При своевременном обследовании можно выявить скрытые инфекции, которые могут навредить ребенку в момент формирования сердца и других жизненно важных органов.
- По возможности женщина должна оградить себя от патогенных вирусов и микроорганизмов, например исключить контакт с животными, даже с домашними.
- У ребенка сердце бьется начиная с 5 недели внутриутробного развития. Очень важно не пропустить этот момент и пройти ультразвуковое трансвагинальное обследование для исключения возможных патологий или замирания плода.
- В последующем рекомендовано следить за частотой и силой сердцебиения ребенка до его рождения. Это делается на плановых УЗИ.
К сожалению, даже приложив все усилия, невозможно полностью оградить себя и ребенка от возможных патологий развития. Однако важно вовремя их диагностировать и принять соответствующие меры.
Комплекс мер, направленных на то, чтобы беременность и последующие роды прошли без осложнений (при обнаружении у плода вышеуказанного синдрома) должны включать в себя необходимость лечения и наблюдения за будущей мамой.
Первоочередной задачей врачей является своевременное проведение профилактических мероприятий, направленных на предотвращение осложнений у женщины
Будущую маму крайне важно оградить от контакта с возможным источником патогенных вирусов или микроорганизмов. Именно женщины, переболевшие различными заболеваниями инфекционной природы, на ранних этапах беременности формируют главную группу риска.
Зачем становиться на учет к врачу?
Большинство научных экспериментов, проведенных с целью более детального изучения гиперэхогенного фокуса в левом желудочке сердца плода, показали, что появление дополнительной струны является следствием (в большинстве случаев) хромосомной патологии. Патология эта главным образом наследуется по женской линии.
Необходимость нахождения ребенка с синдромом «мяча для гольфа» под постоянным наблюдением врача вызвана преимущественно тем, что такое структурное уплотнение в полости сердца часто приводит к нарушению ритма миокарда (мышцы сердца). Из-за того, что струна бывает короткой, объем полости желудочка уменьшается, а это приводит к его неполному расслаблению и, соответственно, слабой наполняемости кровью. Результатом такой анатомической патологии является нарушение кровообращения самого плода.
Основной функцией крови в организме является доставка кислорода и разных питательных веществ к клеткам, тканям и органам. Ослабление кровотока может в таком случае вызвать кислородное голодание плода или поражения внутренней оболочки сердечной мышцы, с большой вероятностью последующего выкидыша.
Но все же, по мнению большинства специалистов, наличие уплотненной струны в левом желудочке плода не является такой уж серьезной патологией по сравнению с уплотнением, которое может возникнуть в правом желудочке сердца.
Диагностирование фокуса повышенной эхогенности правого желудочка сердца плода неизбежно приводит к осложнениям и зачастую несовместимыми с жизнью. В таких обстоятельствах оптимальным вариантом является хирургическое устранение дефекта.
Все вышеизложенное является ярким доказательством того, что для своевременного определения проблем с кровообращением, ребенку однозначно необходимо будет находиться на учете у врача кардиолога.