| Дефект межжелудочковой перегородки | |
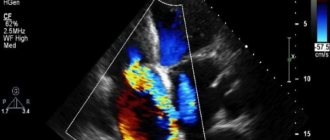
| Эхокардиографическое изображение дефекта межелудочковой перегородки в мышечной части. | |
| МКБ-10 | 21.021.0 |
| МКБ-9 | 745.4745.4 |
| OMIM | 614429, 614431, 614432, 614429, 614431 и 614432 |
| DiseasesDB | 13808 |
| MedlinePlus | 001099 |
| eMedicine | med/3517 |
| MeSH | D006345 и D006345 |
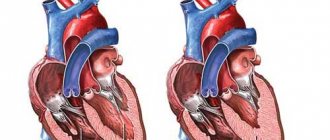
Дефект межжелудочковой перегородки
Дефект межжелудочковой перегородки
(ДМЖП) — врожденный порок сердца, характеризующийся наличием дефекта между правым и левым желудочками сердца.
Эпидемиология
Воспроизвести медиафайл
Видео с субтитрами
Дефект межжелудочковой перегородки (ДМЖП) — встречается наиболее часто, причём как в изолированном виде, так и в составе многих других пороков сердца. Среди ВПС частота данного порока варьирует от 27,7 до 42 %.[1] Одинаково часто встречается как у мальчиков, так и у девочек. Существуют данные об аутосомно-доминантном и рецессивном типах наследования. В 3,3 % случаев у прямых родственников больных с ДМЖП также обнаруживают этот порок.[2]
Возможные осложнения гипертрофии МЖП
Какие же осложнения возможны при развитии кардиопатии обсуждаемого типа? Все будет зависеть от конкретного случая и индивидуального развития человека. Ведь многие так и не узнают в течение всей своей жизни о наличии у них этого состояния, а некоторые могут испытывать значительные физические недомогания. Перечислим наиболее часто возникающие при утолщении межжелудочковой перегородки последствия. Итак:
1. Нарушение сердечного ритма по типу тахикардии. Такие распространенные виды, как мерцательная аритмия, фибриляция желудочков и желудочковая тахикардия напрямую связаны с гипертрофией МЖП. 2. Нарушения циркуляции крови в миокарде. Симптомами, возникающими при нарушении оттока крови из сердечной мышцы, будут боль в груди, обмороки и головокружения. 3. Дилатационная кардиомиопатия и связанное с этим уменьшение объема сердечного выброса. Стенки сердечных камер в условиях патологически высокой нагрузки со временем истончаются, что является причиной появления этого состояния. 4. Сердечная недостаточность. Осложнение очень опасное для жизни и во многих случаях заканчивающееся смертью. 5. Внезапная остановка сердца и смерть.
Конечно, последние два состояния являются устрашающими. Но, тем не менее, при своевременном посещении врача, при возникновении любого симптома нарушения сердечной деятельности своевременное обращение к доктору поможет прожить долгую и счастливую жизнь.
Классификация
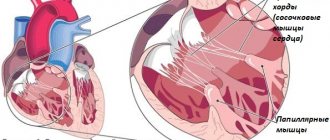
В межжелудочковой перегородке выделяют 3 отдела: верхняя часть — мембранозная
, прилегает к центральному фиброзному телу, средняя часть —
мышечная
, и нижняя —
трабекулярная
. Соответственно этим отделам называют и дефекты межжелудочковой перегородки, однако большинство из них имеют перимембранозную локализацию (до 80 %). На долю мышечных ДМЖП приходится 20 %[1][3].
По размерам дефекты подразделяют на большие
,
средние
и
малые
. Для правильной оценки величины дефекта его размер надо сравнивать с диаметром аорты. Мелкие дефекты размером 1-2 мм, расположенные в мышечной части межжелудочковой перегородки, называются болезнью Толочинова-Роже. Вследствие хорошей аускультативной картины и отсутствия гемодинамических нарушений для их характеристики уместно выражение: «много шума из ничего». Отдельно выделяют множественные большие дефекты межжелудочковой перегородки, по типу «швейцарского сыра», имеющие неблагоприятное прогностическое значение[3].
Причины развития
Дефект формируется у плода с 3 недель до 2,5 месяцев внутриутробного развития. При неблагоприятном течении беременности могут возникать патологии в строении внутренних органов. Факторы, увеличивающие риск возникновения дмжп:
- Наследственность. Предрасположенность к дмжп может передаваться генетически. Если у кого из близких родственников наблюдались пороки различных органов, в том числе и сердца, велика вероятность возникновения отклонений у ребенка;
- Вирусные заболевания инфекционного характера (грипп, краснуха), которые женщина перенесла в первые 2,5 месяца беременности. Опасность представляют также герпес, корь;
- Прием лекарственных средств – многие из них могут вызывать интоксикацию эмбриона и приводить к образованию различных пороков. Особенно опасными являются антибактериальные, гормональные, лекарства против эпилепсии и воздействующие на цнс;
- Вредные привычки у матери – алкоголь, табакокурение. Этот фактор, особенно в начале беременности, увеличивает риск возникновения отклонений у плода в несколько раз;
- Наличие хронических заболеваний у беременной женщины – сахарный диабет, проблемы нервной, сердечной системы и подобные могут провоцировать патологии у малыша;
- Авитаминоз, дефицит необходимых питательных веществ и микроэлементов, строгие диеты во время беременности увеличивают риск возникновения врожденных пороков;
- Тяжелые токсикозы на ранних сроках беременности;
- Внешние факторы – опасная экологическая обстановка, вредные условия труда, повышенная утомляемость, перенапряжение и стрессы.
Наличие этих факторов не всегда вызывает возникновение тяжелых заболеваний, но увеличивает эту вероятность. Чтобы снизить ее, нужно по возможности ограничить их воздействие. Вовремя принятые меры по предотвращению проблем в развитии плода являются хорошей профилактикой врожденных заболеваний у будущего ребенка.
Гемодинамика
Внутрисердечные гемодинамические нарушения при ДМЖП начинают формироваться спустя некоторое время после рождения, как правило, на 3—5 сутки жизни.[4] В раннем неонатальном периоде шум в сердце может отсутствовать вследствие одинакового давления в правом и левом желудочках из-за так называемой неонатальной легочной гипертензии. Постепенное падение давления в системе легочной артерии и в правом желудочке создаёт разность (градиент) давлений между желудочками, вследствие чего появляется сброс крови слева направо (из области высокого давления в область низкого давления). [5][6] Дополнительный объём крови, поступающий в правый желудочек и легочную артерию, приводит к переполнению сосудов малого круга кровообращения, где развивается легочная гипертензия.
Выделяют три стадии легочной гипертензии по В. И. Бураковскому
.
- Застой крови (гиперволемическая стадия легочной гипертензии
) может приводить к отёку легких, частому присоединению инфекции, развитию пневмоний, манифестирующих в ранние сроки жизни, имеющих тяжелое течение и плохо поддающихся лечению. Если с гиперволемией не удается справиться консервативными методами, в таких случаях проводят паллиативную операцию —
сужение легочной артерии по Мюллеру
. Суть операции заключается в создании временного искусственного стеноза легочной артерии, который препятствует попаданию в МКК избыточного количества крови. Однако повышенная нагрузка, падающая при этом на правый желудочек, диктует в дальнейшем (спустя 3—6 месяцев) необходимость проведения радикальной операции.[7] - При естественном течении порока со временем в сосудах малого круга кровообращения срабатывает рефлекс Китаева (спазмирование в ответ на перерастяжение), что приводит к развитию переходной стадии лёгочной гипертензии
. В этот период ребёнок перестает болеть, становится более активным, начинает прибавлять в весе. Стабильное состояние пациента в эту фазу является лучшим периодом для проведения радикальной операции.[7] Давление в легочной артерии (и соответственно в правом желудочке) в эту фазу колеблется в пределах от 30 до 70 мм рт. ст. Аускультативная картина характеризуется уменьшением интенсивности шума при появлении акцента II тона над лёгочной артерией.[3] - В дальнейшем, если хирургическая коррекция ВПС не проводится, начинают формироваться процессы склерозирования сосудов легких (высокая легочная гипертензия
— синдром Эйзенменгера). Этот патологический процесс не имеет обратного развития и приводит к значительному повышению давления в легочной артерии (иногда до 100—120 мм рт. ст.).[3]
Аускультативно можно выслушать резко выраженный акцент II тона над легочной артерией («металлический» оттенок).[8] Систолический шум становится слабо-интенсивным, а в некоторых случаях может совсем отсутствовать. На этом фоне можно зафиксировать появление нового диастолического шума, обусловленного недостаточностью клапанов лёгочной артерии (шум Грехема-Стилла).[8] В клинической картине заболевания отмечается множество патологических признаков: сердечный «горб», расширение границ относительной сердечной тупости, больше вправо. Над легкими выслушиваются участки ослабленного и жесткого дыхания, могут встречаться свистящие хрипы. Самым характерным признаком синдрома Эйзенменгера является постепенное нарастание цианоза, — сначала периферического, а в дальнейшем и диффузного. Это происходит вследствие перекрестного сброса крови в области дефекта межжелудочковой перегородки, который при превышении давления в правом желудочке становится право-левым, то есть меняет своё направление. Наличие у пациента третьей стадии легочной гипертензии может стать основным мотивом отказа кардиохирургов от проведения операции.[4]
Гипертрофия мжп что это
Важно знать! Эффективное средство для нормализации работы сердца и очистки сосудов существует! …
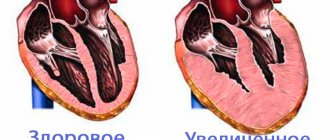
Одним из характерных симптомов гипертрофической кардиомиопатии является гипертрофия МЖП (межжелудочковой перегородки).При возникновении этой патологии возникает утолщение стенок правого или левого желудочка сердца и межжелудочковой перегородки. Само по себе это состояние является производным других заболеваний и характеризуется тем, что увеличивается толщина стенок желудочков.
Несмотря на свою распространенность (гипертрофия МЖП наблюдается у более 70% людей), протекает она чаще всего бессимптомно и выявляется лишь при очень интенсивных физических нагрузках. Ведь сама по себе гипертрофия межжелудочковой перегородки — это ее утолщение и происходящее в связи с этим сокращение полезного объема камер сердца. При увеличении толщины сердечных стенок желудочков также происходит сокращение объема камер сердца.
На практике это все приводит к сокращению объема крови, которая выбрасывается сердцем в сосудистое русло организма. Чтобы обеспечить органы нормальным количеством крови в таких условиях, сердце должно сокращаться сильнее и чаще. И это, в свою очередь, приводит к его раннему изнашиванию и возникновению заболеваний сердечно-сосудистой системы.
Клиническая картина
Клиническая картина при ДМЖП заключается в симптомокомплексе сердечной недостаточности, развивающейся, как правило, на 1-3 месяцах жизни (в зависимости от размеров дефекта).[6] Кроме признаков сердечной недостаточности ДМЖП может манифестировать ранними и тяжелыми пневмониями. При осмотре ребёнка можно выявить тахикардию и одышку, расширение границ относительной сердечной тупости, смещение верхушечного толчка вниз и влево. В ряде случаев определяется симптом «кошачьего мурлыканья». Систолический шум, как правило, интенсивный, выслушивается над всей областью сердца, хорошо проводится на правую сторону грудной клетки и на спину с максимальной интенсивностью в IV межреберье слева от грудины. При пальпации живота определяется гепатомегалия и спленомегалия. Изменения периферической пульсации не характерны. У детей с ДМЖП как правило быстро развивается гипертрофия.
Лечебные мероприятия ДМЖП
Если у маленького ребенка отверстие не закрылось до 12 календарных месяцев жизни, но не увеличивается, тогда проводится медикаментозное лечение. Такой маленький пациент под наблюдением доктора до трёхлетнего возраста.
Небольшие очаги дефекта срастаются сами, и нет необходимости принимать медикаменты. Если же дефект остается прежним, тогда нужно принимать медикаменты.
Назначаемые группы препаратов:
- Гликозиды сердечные — способны повысить функциональность миокарда и наладить ритм сердца — препарат Дигоксин, Коргликон;
- Диуретические средства — снижают индекс АД (артериального давления), а также выводят из организма излишек жидкости — средство Индапамид, Фуросемид;
- Группа кардиопротекторов — улучшает питание миокарда, увеличивает его работу — медикамент Рибоксин, Панангин;
- Антикоагулянты — не дают образовываться тромбам — препарат Фенилин;
- Бета-блокаторы — нормализуют правильное сокращение сердечной мышцы — препарат Бисопрол;
- Ингибиторы АПФ — средство Каптоприл.
Профилактические меры предупреждения патологии ДМЖП женщина должна начинать до зачатия ребенка. Перед тем, как планировать беременность, стоит пройти вакцинацию организма и выполнить лабораторные исследования.
В период вынашивания ребенка, особенно в первом триместре внутриутробного формирования плода, женщине необходимо избегать переохлаждения, попадания в организм вирусов (ветрянка, заболевание корь, краснуха) и инфекций, которые способны отрицательно повлиять на внутриутробное развитие сердечного органа и системы сосудов.
Диагностика
Диагностика любого порока сердца складывается из рентгенологического исследования органов грудной полости, электрокардиографии и двухмерной допплерэхокардиографии.
При рентгенологическом исследовании
органов грудной клетки описывают форму сердца и состояние легочного рисунка, определяют размер кардио-торакального индекса (КТИ). Все эти показатели имеют свои особенности при разных степенях лёгочной гипертензии. В первой,
гиперволемической стадии
, выявляется сглаженность талии и погруженность верхушки сердца в диафрагму, увеличение КТИ. Со стороны легочного рисунка отмечается его усиление, нечеткость, размытость. Крайней степенью гиперволемии в лёгких является отёк лёгких. В
переходной стадии
лёгочной гипертензии отмечается нормализация лёгочного рисунка, некоторая стабилизация размеров КТИ. Для
склеротической стадии
лёгочной гипертензии характерно значительное увеличение размеров сердца, причем в основном за счёт правых отделов, увеличение правого предсердия (формирование прямого атрио-вазального угла), выбухание дуги лёгочной артерии (индекс Мура более 50 %), приподнятость верхушки сердца, которая образует с диафрагмой острый угол. Со стороны лёгочного рисунка часто описывается симптом «обрубленного дерева»: яркие, чёткие, увеличенные корни, на фоне которых лёгочный рисунок прослеживается только до определённого уровня. На периферии имеет место признаки эмфиземы. Грудная клетка имеет вздутую форму, ход ребер горизонтальный, диафрагма уплощена, стоит низко.[7]
ЭКГ
имеет свои закономерности, тесно связанные с фазой течения ВПС и степенью лёгочной гипертензии. Сначала выявляются признаки перегрузки левого желудочка — повышение его активности, затем развитие его гипертрофии. С течением времени присоединяются признаки перегрузки и гипертрофии правых отделов сердца — как предсердия, так и желудочка, — это свидетельствует о высокой лёгочной гипертензии. Электрическая ось сердца всегда отклонена вправо. Могут встречаться нарушения проводимости — от признаков неполной блокады правой ножки пучка Гиса до полной атрио-вентрикулярной блокады.[8]
При допплер-ЭхоКГ
уточняется место расположения дефекта, его размер, определяется давление в правом желудочке и лёгочной артерии. В первой стадии лёгочной гипертензии давление в ПЖ не превышает 30 мм.рт.ст., во второй стадии — от 30 до 70 мм.рт.ст., в третьей — более 70 мм.рт.ст.[4]
Гипертрофия мжп что это
Важно знать! Эффективное средство для нормализации работы сердца и очистки сосудов существует! …
Одним из характерных симптомов гипертрофической кардиомиопатии является гипертрофия МЖП (межжелудочковой перегородки).При возникновении этой патологии возникает утолщение стенок правого или левого желудочка сердца и межжелудочковой перегородки. Само по себе это состояние является производным других заболеваний и характеризуется тем, что увеличивается толщина стенок желудочков.
Несмотря на свою распространенность (гипертрофия МЖП наблюдается у более 70% людей), протекает она чаще всего бессимптомно и выявляется лишь при очень интенсивных физических нагрузках. Ведь сама по себе гипертрофия межжелудочковой перегородки — это ее утолщение и происходящее в связи с этим сокращение полезного объема камер сердца. При увеличении толщины сердечных стенок желудочков также происходит сокращение объема камер сердца.
На практике это все приводит к сокращению объема крови, которая выбрасывается сердцем в сосудистое русло организма. Чтобы обеспечить органы нормальным количеством крови в таких условиях, сердце должно сокращаться сильнее и чаще. И это, в свою очередь, приводит к его раннему изнашиванию и возникновению заболеваний сердечно-сосудистой системы.
Лечение
Лечение данного порока подразумевает консервативную терапию сердечной недостаточности и хирургическую коррекцию порока сердца. Консервативное лечение складывается из препаратов инотропной поддержки (симпатомиметики, сердечные гликозиды), мочегонных препаратов, кардиотрофиков.[6] В случаях высокой легочной гипертензии назначаются ингибиторы ангиотензинпревращающего фермента — капотен или каптоприл.
Оперативные вмешательства подразделяются на паллиативные операции (в случае ДМЖП — операция суживания лёгочной артерии по Мюллеру) и радикальную коррекцию порока — пластика дефекта межжелудочковой перегородки заплатой из листков перикарда в условиях искусственного кровообращения, кардиоплегии и гипотермии.[3]
Возможные осложнения гипертрофии МЖП
Какие же осложнения возможны при развитии кардиопатии обсуждаемого типа? Все будет зависеть от конкретного случая и индивидуального развития человека. Ведь многие так и не узнают в течение всей своей жизни о наличии у них этого состояния, а некоторые могут испытывать значительные физические недомогания. Перечислим наиболее часто возникающие при утолщении межжелудочковой перегородки последствия. Итак:
1. Нарушение сердечного ритма по типу тахикардии. Такие распространенные виды, как мерцательная аритмия, фибриляция желудочков и желудочковая тахикардия напрямую связаны с гипертрофией МЖП. 2. Нарушения циркуляции крови в миокарде. Симптомами, возникающими при нарушении оттока крови из сердечной мышцы, будут боль в груди, обмороки и головокружения. 3. Дилатационная кардиомиопатия и связанное с этим уменьшение объема сердечного выброса. Стенки сердечных камер в условиях патологически высокой нагрузки со временем истончаются, что является причиной появления этого состояния. 4. Сердечная недостаточность. Осложнение очень опасное для жизни и во многих случаях заканчивающееся смертью. 5. Внезапная остановка сердца и смерть.
Конечно, последние два состояния являются устрашающими. Но, тем не менее, при своевременном посещении врача, при возникновении любого симптома нарушения сердечной деятельности своевременное обращение к доктору поможет прожить долгую и счастливую жизнь.
Примечания
- ↑ 1 2Шарыкин.
Врожденные пороки сердца. — Теремок, 2005. — 384 с. - https://www.mma.ru/article/id34653 Дефект межжелудочковой перегородкм. Медицинская энциклопедия ММА
- ↑ 12345Прахов А.В.
Неонатальная кардиология. — НГМА, 2008. — 388 с. - ↑ 123Банкл Г.
Врожденные пороки сердца и крупных сосудов. — 1980. — 312 с. - Вишневский А.А., Галанкин Н.К.
Врожденные пороки сердца и крупных сосудов. — 1962. — 210 с. - ↑ 123Белозеров Ю.М.
Детская кардиология. — МЕДпресс-информ, 2004. — 600 с. - ↑ 123Белоконь Н.А., Подзолков В.П.
Врожденные пороки сердца. — 1991. — 352 с. - ↑ 123Василенко В.Х.,Фельдман С.Б., Могилевский Э.Б.
Пороки сердца. — 1983. — 366 с.