Причины возникновения экстрасистолии при беременности
При беременности причиной развития экстрасистолии может быть следующее:
- нарушения эндокринной системы, гормональный сбой (нарушается уровень выработки гормонов Т4, ТТГ);
- влияние лекарственных препаратов некоторых групп;
- стрессовые ситуации;
- табакокурение, употребление алкогольных напитков;
- малоподвижный образ жизни, отказ от физических нагрузок;
- высокое артериальное давление, появляющееся на протяжении длительного периода времени;
- хирургическое вмешательство на сердце;
- болезни сердечно-сосудистой системы – кардиомиопатия, порок клапанов и прочее.
Описание болезни
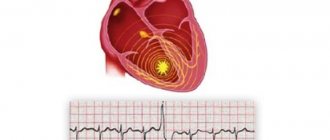
Экстрасистолией называют внеочередные сокращения миокарда, нарушающие его нормальный ритм биения. Для здорового человека считается нормальным, если в сердце возникает в день до 200 экстрасистол. При беременности врачи утверждают, что подобная картина наблюдается практически в каждом случае.Для 50% женщин характерна данная проблема, но отрицательно на вынашивание ребенка оно не влияет. Однако при превышении порога 200 внеочередных сокращений или при наличии патологии сердца заболевание может быть опасным.
Осложнения
При беременности частая экстрасистолия угрожает перейти к более серьезным типам аритмии, при наличии патологий сердечно-сосудистой системы достаточно быстро может развиться мерцательная аритмия, сердечная недостаточность. В тяжелых случаях у женщины появляется трепетание предсердий, а в данном случае требуется немедленная госпитализация.
Если не оказать вовремя медицинскую помощь, то это угрожает летальным исходом, поскольку патологическое состояние спровоцирует фибрилляцию предсердий.Длительная экстрасистола может обернуться гипоксией, что сказывается негативно на плоде. В запущенных ситуациях она даже влечет гибель ребенка в утробе.
Экстрасистолия при беременности возникает у половины женщин, поэтому пугаться такого диагноза не стоит. Чаще всего причиной выступает гормональный дисбаланс, что свойственно для организма беременной женщины. Однако и терапевтические меры принимать нужно, так как существует ряд неприятных последствий и осложнений.
Но если причина кроется в наличии заболеваний, тогда и меры предпринимать необходимо срочно. Какие последствия и осложнения могут возникнуть в случае отсутствия адекватного лечения:
- болезнь перерастает в тахикардию желудочков;
- далее развивается мерцание и трепетание предсердий;
- нарушение кровообращения;
- недостаточность кровоснабжения;
- гипоксия тканей сердца;
- гипоксия плода и плаценты.
При отсутствии осложнений родовая деятельность осуществляется естественным способом. Если же присутствуют такие последствия, как гипоксия, врач может назначить экстренное родоразрешение (раньше положенного времени).
Противопоказаний к вынашиванию беременности при экстрасистолии нет, если только это не тяжелая форма на фоне пороков и других патологий сердца. Около 50% беременных имеют редкие экстрасистолы без каких-либо проявлений. Роды ведутся естественным путем под контролем давления и сердечного ритма.
Опасность экстрасистолии в том, что она может переходить в желудочковую тахикардию и ее осложнения в виде мерцаний и трепетаний предсердий. Это жизнеугрожающие состояния с расстройствами кровообращения, опасные для мамы и плода. При частых приступах экстрасистолии может формироваться хроническая недостаточность кровообращения, что приведет к гипоксии тканей, особенно тканей плаценты и плода. В таких случаях встает вопрос об экстренном родоразрешении.
Прогноз
Экстрасистолия при беременности опасна тем, что может перейти в более сложные формы нарушения ритма. Главной опасностью становится желудочковая тахикардия или мерцательная аритмия. Из-за частых нарушений сердечных сокращений у беременной может развиться хроническая недостаточность кровообращения, которая вызывает кислородное голодание.
Потому рекомендуется вовремя обращаться к врачу, чтобы тот установил, нужно ли лечение медикаментами. Не стоит забывать о профилактических мероприятиях и смену образа жизни во время беременности.
Стоит отметить, что в основном прогнозы благоприятные, но подтвердить это может только лечащий врач.
lechiserdce.ru
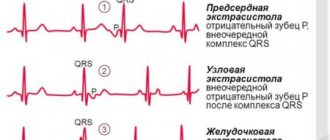
Классификация экстрасистол
На самом деле экстрасистолы при беременности — явление достаточно распространенное. если верить статистике, то практически половина женщин, вынашивающих ребенка, сталкивается с той или иной формой подобного заболевания. Поэтому сегодня многие будущие матери интересуются вопросами о том, почему появляется данное расстройство и насколько опасным оно является.
Экстрасистолией называют расстройство, которое связано с возникновением внеочередного электрического импульса. При этом появляться он может практически в любой части проводящей системы сердца. Соответственно, такое нарушение приводит к появлению преждевременных сокращений сердечной мышцы.
Стоит отметить, что экстрасистолы при беременности могут иметь разное происхождение. Например, импульсы могут появляться в проводящей системе желудочков, в атриовентрикулярном узле или в области предсердий.
- Хламидии в крови при беременности
- Учащенное сердцебиение при беременности
- Уреаплазма уреалитикум при беременности — как лечить?
- Причины белка в моче
- Покраснение шейки матки
- Экстрасистолия при остеохондрозе
- Признаки и причины месячных во время беременности
Причины развития экстрасистолии могут быть разными. Но довольно часто подобное расстройство при беременности является результатом кардинальных изменений в организме женщины, в частности гормональной перестройки и дополнительных нагрузок на сердечнососудистую систему.
С другой стороны, экстрасистолия нередко проявляется на фоне различных заболеваний сердца, сосудистой и эндокринной системы (например, нередко от экстрасистолии страдают пациентки с патологиями щитовидной железы). Причиной также могут быть болезни легких.
Что же касается самых приступов, то они могут быть спровоцированы физической активностью, нервными перенапряжениями, стрессами, употреблением продуктов, содержащих кофеин и т.д.
Как выглядят симптомы экстрасистолии? Большинство женщин отмечает периодически возникающие перебои в работе миокарда — они могут чувствовать внезапно возникающие сильные удары или, наоборот, замирание сердца. Гораздо реже возникает одышка, давление в груди или боли в области сердца. К признакам можно также отнести слабость и головокружения.
Экстрасистолия диагностируется довольно легко. В большинстве случаев подобные сбои в сердечном ритме не представляют собой угрозы для здоровья женщины или ребенка. Чаще всего наличие экстрасистол не является препятствием к естественным родам.
Лечение, естественно, должно быть индивидуальным, так как выбор терапии зависит от многих факторов. К счастью, чаще всего женщинам, у которых подобное заболевание обнаружилось во время беременности, достаточно лишь создать спокойную и свободную от стрессов обстановку и подкорректировать диету. Если же экстрасистолы являются последствием сердечных заболеваний, то пациентка должна пребывать под наблюдением кардиолога на протяжении всей беременности.
- политопные, то есть когда это несколько очагов, посылающих импульсы;
- монотопные – очаг один.
По локализации выделяют:
- Желудочковые.
- Предсердные.
Так же экстрасистолы могут появляться одиночно или следовать несколько друг за другом.
Симптомы
Желудочковая экстрасистолия обычно по мере развития начинает давать заметные женщине признаки, но большинство случаев заболевания протекает без четкой выраженности. Именно поэтому у беременных диагностируют патологию случайно на плановых обследованиях. Признаками болезни являются следующие симптомы:
- чувство страха или внезапное беспокойство;
- слабость;
- болевой синдром;
- одышка;
- чувство жара в момент приступа, потливость;
- ощущение перебоев в ритме сердцебиения.
Диагностика
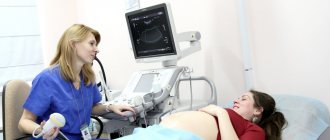
Основной способ диагностирования экстрасистолии во время вынашивания ребенка – это ЭКГ-мониторинг. Другими словами – холтеровское мониторирование. Провести обследование можно как в государственной клинике, так и в любой частной. Главное, чтобы было направление от лечащего специалиста. Цель метода исследования заключается в получении данных об изменении электрокардиограммы беременной женщины на протяжении суток.
В ходе диагностических мероприятий на шею женщины подвешивают специальное записывающее устройство, которое имеет незначительные размеры (немного больше мобильного телефона). Данный аппарат оснащен тонкими проводами, которые закрепляются на тело в области груди при помощи наклеек. Точки фиксации проводов определяет доктор – их нельзя менять местами.
С таким устройством женщина должна ходить сутки. Но максимальный срок мониторирования – три дня. Нежелательно во время обследования принимать некоторые группы препаратов и вести чрезмерно активный образ жизни. Беременная женщина должна жить в обычном ежедневном ритме. Только так можно достичь наиболее точных результатов.
Лечение
Что можете сделать вы
Основа лечения – здоровый образ жизни с отказом от вредных привычек. Также нужно отказаться от стрессов и контролировать эмоции, длительно пребывать на свежем воздухе, оградить себя от физических нагрузок. Важно правильно питаться, чтобы в питании было много калия – это курага, бананы, крупы, цитрусы, хурма. Показан прием седативных травяных сборов с валерианой, пустырником, отвар мелиссы, чай с медом.
Что делает врач
Лечение экстрасистолии у беременных сложное, спектр препаратов для ее устранения сильно ограничен. В редких случаях применят препараты против аритмии, минимально влияющие на плод, под контролем врача в стационаре. Могут применяться также препараты калия, бета-блокаторы в минимально эффективных дозировках только под контролем врача и давления, пульса. Лечение проводят только при тяжелых аритмиях желудочкового происхождения при рисе развития желудочковых осложнений.
В случае сердечных нарушений ритма женщину направляют к кардиологу.
На сегодняшний день не существует медикаментозных препаратов для лечения экстрасистолии, которые являются безопасными для организма беременной женщины. Именно поэтому традиционная терапия применяется только в запущенных формах патологии. То есть в случаях, когда количество экстрасистол превышает норму чрезмерно.
Также медикаменты используются при тяжелом течении болезни и наличии серьезных осложнений. Лечение осуществляется под строгим контролем доктора с постоянными диагностическими мероприятиями. Как только отмечаются улучшения, терапия прекращается. Это позволит минимизировать риск осложнений от препаратов для плода.
Медикаментозная терапия предполагает применение таких препаратов:
- Блокаторные препараты: «Дигоксин», «Новокаинамид», «Верапамин».
- Бета-блокаторная группа: «Метопролол».
- Средства на основе калия и витаминов.
- Диуретики.
При выборе медикамента врач учитывает все риски для плода и жизни матери, особенности течения болезни и индивидуальные показатели организма.
Экстрасистолия, связанная с физиологическими факторами или перенапряжением не считается опасной, однако в дальнейшем она может оказать негативное влияние на плод. Главная сложность заключается в том, что большинство препаратов нельзя применять при беременности.
Противоаритмические медикаменты подбирают лишь для тех женщин, у которых значительно повышается риск желудочковой аритмии. Тяжелые ее формы угрожают даже жизни пациента. Медикаментозное лечение назначают лишь в этом случае. Выявить угрозу помогают выявить данные УЗИ. Если сердечный выброс понизится до 40%, то подберут бета-адреноблокаторы.
Народные средства
Если желудочек возбуждается под действием импульса редко, лишь в результате нагрузки или переживаний, то можно лечить ее при помощи народной медицины.
- Размешать в одинаковых порциях мед и сок черной редьки. Ежедневно выпивать по ложке перед едой.
- Измельчают корешки валерианы и кипятят их в 0,5 стакана воды около 15 минут. После процеживания схема приема такова – по 1 ст. л. перед полноценным приемом пищи.
- Заварить ложку мелиссы в стакане воды. Подобным напитком лучше заменить привычный чай, а выпивать его нужно не чаще 3 раз за день.
Советы
Что же может сделать сама женщина, которая страдает экстрасистолией во время беременности?
- Первое и самое главное – это здоровый образ жизни. Алкоголь, сигареты, крепкий кофе – все это излишняя нагрузка, как на сердца, так и на весь организм в целом, поэтому их необходимо исключить.
- Нервы. Будущей маме нужно научиться контролировать себя и свои эмоции для того чтобы не подвергать себя излишнему стрессу, не переживать по пустякам.
- Врачи также советуют больше времени проводить на свежем воздухе, поэтому прогулки беременным не помешают.
- Правильное питание. Рекомендуется употреблять в пищу продукты, которые содержат большое количество калия, а именно, хурму, крупы, цитрусы, курагу.
Экстрасистолии можно избежать в период беременности. Для этого необходимо следовать простым правилам, которые помогут женщине чувствовать себя намного лучше.
Чтобы предотвратить нарушение сердечного ритма и привести здоровье в норму, медики рекомендуют на протяжении всей беременности соблюдать несложные рекомендации:
- Вести здоровый образ жизни. На 9 месяцев необходимо абсолютно исключить потребление спиртного, табака и кофе. Все это оказывает сильную нагрузку на сердце, что может спровоцировать серьезные нарушения.
- Постараться уменьшить стрессовые ситуации. Сильное волнение нарушает полноценную работу вегетативной системы, что стимулирует развитие экстрасистолии. Женщине необходимо меньше нервничать и не раздражаться по пустякам.
- Проводить много времени на свежем воздухе. Данное правило поможет повысить общий тонус организма и сделать его более устойчивым к внешним раздражителям.
- Обеспечить разнообразный и полезный рацион. Питание должно быть насыщено витаминами, калием, кальцием и другими полезными веществами. Важно полностью отказаться от фастфуда.
- Выполнять легкие физические упражнения. Беременным следует выполнять зарядку, которую разработали специалисты специально для женщин «в положении». При нарушении сердечного ритма полезна дыхательная гимнастика.
Эти простые рекомендации помогут не только избежать развития экстрасистолии, но и побороть болезнь на начальном этапе развития.
Народные средства
Во время беременности лучшим способом лечения экстрасистолии является народная медицина. Связано это с тем, что многие медикаментозные препараты просто противопоказаны, а лекарственные травы и прочие компоненты природного происхождения не несут в себе вреда, но воздействуют на организм всесторонне.
Лучшие рецепты народной медицины:
- Сделайте отвар из корневой части валерианы. Её можно купить в аптеке. Возьмите 2 ст. л. средства, залейте стаканом кипятка и проварите на медленном огне 15-20 минут. Для того чтобы жидкость не испарялась, используйте крышку. После того, как отвар остынет, процедите его и пейте перед каждым употреблением пищи по 1 ст. л.
- Мелиссовый или мятный чай. На 0,5 литров воды Вам понадобится полторы столовой ложки травы. Залейте кипятком, дайте настояться. Пейте по 100 мл перед приемом пищи 3 раза в сутки. Продолжительность составляет 50-60 дней.
- Купите черную редьку, очистите её и промойте. Пропустите через мясорубку и выдавите сок. Соедините его в равном соотношении с натуральным мёдом и принимайте трижды в день по ложке, обязательно перед едой.
- В аптеке можно купить листья синего василька. Отделите 1 чайную ложку травы, залейте стаканом кипящей воды. Дайте настояться до полного остывания. Принимать за 20-30 минут до еды по столовой ложке.
- Возьмите 3 лимона, помойте и измельчите через мясорубку вместе с цедрой (косточки удалите). Добавьте 10 зубчиков очищенного чеснока, перемешайте. Полученную массу выложите в стеклянную 3-литровую банку и залейте кипяченой теплой водой. Настаивайте 2-3 дня. Суточная норма составляет 100 мл. Её Вы можете разделить на несколько приемов.
- На водяной бане можно приготовить отвар пустырника. На 200 мл воды Вам понадобится всего 2 чайные ложки травы. Данная дозировка рассчитана на день. Пить нужно в несколько приемов перед едой. Рекомендуемая продолжительность курса – 21 день.
- Используйте боярышник и шиповник – готовьте отвары по стандартному рецепту. Пить можно неограниченное количество. Такой же целебный чай можно приготовить из чабреца.
- Календула используется в качестве настойки. Для этого заварите траву по рецепту, указанному на упаковке и принимайте по половине стакана 3-4 раза в сутки.
- На работу сердца оказывает положительное влияние полевой хвощ. Именно это лекарственное растение укрепляет сердечные мышцы, ослабление которых приводит к экстрасистолии. На 500 мл кипятка Вам нужно взять полную столовую ложку травы. Желательно для настаивания использовать термос. Оставить на 3-4 часа, после процедить. Пить по столовой ложке 5-6 раз в сутки.
- Из боярышника можно сделать целебную настойку. Возьмите 10-15 грамм плодов растения, залейте 100 мл высококачественной водки. Настаивайте 10-12 суток в темном месте. Далее процедите и принимайте внутрь. Учтите, что настойка спиртовая, поэтому максимальная дозировка должна составлять не больше 10-ти капель за один прием. Принимать трижды в день перед едой.
Аритмии у беременных
Ни для кого не секрет, что во время беременности возрастает нагрузка на сердце. Вследствие этого в организме женщины возникает перестройка, включающая изменения в работе вегетативной нервной системы, кровообращения и метаболизма.
Все перечисленные процессы могут провоцировать у будущей мамочки развитие нарушений сердечного ритма даже при отсутствии органической патологии сердца.
Как работает сердце?
Сердце — главный орган сердечно-сосудистой системы, выполняющий функцию насоса и обеспечивающий циркуляцию крови. Благодаря работе сердца осуществляется доставка кислорода и питательных веществ к органам и тканям и их освобождение от продуктов обмена и углекислого газа. Сердце состоит из четырех камер: двух предсердий и двух желудочков.
Кровообращение происходит благодаря чередующимся сокращениям (систола) и расслаблениям (диастола) сердца. Во время сокращения сердце выталкивает кровь из левого желудочка и продвигает ее к органам по сосудам, а из правого – в легочную артерию, где кровь обогащается кислородом. При расслаблении «насос» заполняется новой порцией крови.
Сердце работает в автономном режиме. Оно способно самостоятельно генерировать электрические импульсы. Функцией автоматизма обладают клетки синусового узла (СУ), расположенный в стенке правого предсердия, и волокна проводящей системы сердца.
Синусовые импульсы, распространяясь по всему сердцу, обеспечивают его ритмичное и согласованное сокращение. Если синусовый узел перестает вырабатывать необходимое количество импульсов, то его заменяет атриовентрикулярный (АВ) узел, который находится на границе предсердий и желудочков.
Сердечный ритм, или биение сердца, вы можете почувствовать, положив руку на сердце или измеряя пульс.
Экстрасистолия
Экстрасистолия – это наиболее часто встречающийся вид аритмии, в основе которого лежит преждевременное сокращение сердечной мышцы (экстрасистола), возникающее в результате возбуждения миокарда.
Редкие одиночные эктрасистолы могут возникнуть у любого здорового человека сердце может произвести около 200 внеочередных сокращений. Отклонением от нормы считается наличие более 200 экстрасистол в день.
Данный вид аритмий может носить функциональный характер, возникая на фоне полного здоровья при стрессах, выраженной физической нагрузке, курении, употреблении алкоголя, крепкого чая или кофе. Также экстрасистолия может стать следствием следующей патологии:
— заболеваний сердца (миокардит, ишемическая болезнь сердца, пороки клапанов, кардиомиопатии и т.д.);
— тяжелых аллергических реакций;
— отравлений;
— хронической почечной недостаточности.
Экстрасистолы не всегда вызывают какие-либо жалобы. Большинство людей не чувствуют дискомфорта и не знают об этой аритмии до ее случайного выявления на ЭКГ.
Однако многие пациенты переносят экстрасистолию очень тяжело. Они ощущают ее в виде замирания или кратковременной остановки сердца с последующим сильным толчком в грудную клетку.
Экстрасистолы могут сопровождаться как болями в сердце, так и различными вегетативными и неврологическими симптомами: бледностью кожных покровов, тревожным состоянием, появлением страха, ощущением нехватки воздуха, повышенной потливостью.
У беременных экстрасистолия отмечается достаточно часто. При ее выявлении необходимо исключить вышеперечисленную патологию, которая провоцирует внеочередные сокращения сердца. Также следует ограничить воздействие тех факторов, которые приводят к возникновению аритмии: прием кофе, курение, стрессы и пр.
Лечение экстрасистолии у беременных женщин проводится лишь в том случае, если имеется угроза для ее жизни. Таковая может возникнуть, если аритмия вызывает нарушения в работе сердца, и оно перестанет перекачивать достаточное количество крови.
Наличие угрозы для жизни определяет врач по данным УЗИ, оценивая показатель фракции выброса (ФВ), который отражает состояние насосной функции сердца. ФВ – это доля крови, перекаченной в аорту, от общего объема крови, находящейся в левом желудочке.
Критическим является значение этого показателя менее 40% (в норме 60%). В этом случае пациентке назначают кардиоселективные β-адреноблокаторы (бисопролол). Данная терапия в значительной степени снижает возникновение сердечно-сосудистых осложнений, в первую очередь инфаркта миокарда, при потенциально опасных эстрасистолах у будущих мамочек.
Мерцательные аритмии
В группу мерцательных аритмий (МА) входят:
— трепетание предсердий – значительное учащение их сокращений до 200-350 в минуту при сохранении правильного регулярного предсердного ритма;
— фибрилляция предсердий – это нарушение сердечного ритма, характеризующееся частым (от 350 до 700 ударов в минуту) хаотичным возбуждением и сокращением групп мышечных волокон предсердий на протяжении всего сердечного цикла. Это создает эффект «мерцания» сердечной ткани.
Основными признаками МА являются: перебои в работе сердца, ощущение «клокотания» в области груди, одышка, потливость, слабость, дрожь, страх, потемнение в глазах, предобморочные состояния, обмороки. Иногда мерцательная аритмия может протекать бессимптомно.
В зависимости от характера и продолжительности приступов МА подразделяют на:
— пароксизмальную, при которой приступы длятся от нескольких секунд до нескольких недель;
— постоянную.
Для выявления мерцательных аритмий и подбора терапии необходимо комплексное обследование, включающее суточное мониторирование ЭКГ и УЗИ сердца. Также целесообразно исключать заболевания, приводящие к возникновению этого вида аритмий: заболеваний сердца (миокардит, ишемическая болезнь сердца, пороки клапанов, кардиомиопатий и т.д.); вирусных инфекций; тиреотоксикоза; отравления и пр.
Наличие мерцательной аритмии может приводить к образованию тромбов в сердце, которые нередко становятся причиной возникновения инсультов, тромбоэмболии легочной артерии (ТЭЛА) и других опасных для жизни заболеваний. В связи с этим восстановление синусового ритма является важной задачей.
С этой целью при мерцательных аритмиях у беременных женщин применяются:
— электроимпульсная терапия (ЭИТ),
— новокаинамид (скорость введения не более 30-50 мг в минуту),
— радиочастотная аблация (РЧА) с максимальной защитой плода от излучения.
Выбор метода лечения аритмии зависит от формы заболевания и конкретной клинической ситуации.
Желудочковая тахикардия
Под стойкой желудочковой тахикардией (ЖТ) понимают ускорение ритма сокращений желудочков до 150-200 в 1 минуту, сохраняющееся в течение более 30 с.
Желудочковая тахикардия обычно возникает при некоторых заболеваниях сердца: инфаркте миокарда, кардиомиопатиях, метаболических расстройствах, медикаментозной интоксикации. Беременность может провоцировать ЖТ у пациенток с абсолютно здоровым сердцем. Но, к счастью, это случается достаточно редко.
ЖТ начинается и заканчивается внезапно. У одних больных желудочковая тахикардия протекает бессимптомно, у других же вызывает обмороки. Желудочковые аритмии — основная причина внезапной смерти. Поэтому они заслуживают особого внимания. Диагностика данного вида аритмии основывается на характерных данных ЭКГ.
Для купирования приступа применяется ЭИТ, новокаинамид и лидокаин. Для профилактики повторного приступа у будущих мамочек применяют: соталол, амиодарон (по жизненным показаниям), комбинацию амиодарона с β-адреноблокаторами.
Среди желудочковых тахикардий выделяют так называемые полиморфные. Они протекают наиболее тяжело и всегда угрожают жизни пациента. Проявляется такая ЖТ чаще обморочным состоянием, которое может закончиться фатально. Диагноз устанавливается по данным ЭКГ во время пароксизма.
Для купирования приступа полиморфной ЖТ у беременных женщин применяется магнезия и лидокаин внутривенно.
Для профилактики приступов полиморфной ЖТ назначают β-адреноблокаторы, а также на любом сроке беременности устанавливают кардиовертер-дефибриллятор, гарантирующий восстановление нормального ритма сердца через считанные секунды после начала жизнеугрожающей аритмии. Он полностью автоматический, имплантируется под кожу.
Блокады проводящей системы сердца
Блокады могут возникать на различных уровнях проводящей системы сердца. Так называемые «верхние» блокады, возникающие внутри предсердия (синоатриальные и внутрипредсердные), не приводят к нарушениям гемодинамики и, следовательно, не вызывают никаких жалоб. Поэтому «верхние» нарушения проводимости у беременных женщин лечить не нужно.
«Нижние» блокады формируются на уровне атрио-вентрикулярного узла и подразделяются на 3 степени выраженности. Наиболее частой причиной их возникновения являются органические поражения миокарда – рубец после перенесенного инфаркта.
Также они могут быть врожденными и никак себя не проявлять до поры до времени. Бенефис «нижней» блокады может состояться во время беременности, спровоцировав потерю сознания у будущей мамочки.
Лечение нижних блокад проводится при наличии обмороков и пауз ритма сердца продолжительностью более 3 секунд (АВ-блокады II-III степени). С целью терапии применяются электрокардиостимуляторы, которые имплантируются под кожу и удерживают правильный ритм у будущей мамочки. Установка возможна на любом сроке беременности.
В остальных случаях (АВ-блокады I степени) при отсутствии нарушений гемодинамики лечение не проводится.
Общие принципы лечения аритмий у беременных
При выявлении у беременной какой-либо аритмии необходимо комплексное обследование с целью диагностики заболеваний, приводящих к возникновению подобных нарушений: патологии легких, сердца, щитовидной железы, вирусных инфекций и пр.
Также следует исключить воздействие тех факторов, которые могут спровоцировать возникновение аритмии: прием кофе, курение, стрессы и пр.
Назначение антиаритмических препаратов проводится лишь в том случае, если имеются нарушения гемодинамики и угроза жизни женщины:
— ФВ менее 40% по данным УЗИ сердца,
— полиморфная ЖТ по результатам ЭКГ,
так как абсолютно безвредных и безопасных для беременных антиаритмиков не существует.
К наиболее безопасным группам препаратов, применяемых при аритмиях у беременных, относятся:
— антиаритмические средства (соталол, пропафенон, хинидин, амиодарон);
— сердечные гликозиды (дигоксин);
— β-адреноблокаторы (атенолол);
— противосудорожные (дифенин).
Не рекомендуется во время беременности назначение следующих антиаритмических средств:
Меры профилактики
- Регулярные визиты для планового осмотра и строгое выполнение всех рекомендаций.
- Правильное питание и поддержание оптимального веса, без превышения ИМТ.
- Прием витаминов, а особенно калия и магния.
- Хороший сон, отдых, отсутствие стрессов.
- Ежедневные прогулки.
При беременности важно следить за собственным состоянием, посещать доктора и сдавать вовремя необходимые анализы. Нужно помнить, что жизнь и здоровье ребенка всецело зависят от будущей мамы.
Для профилактики экстрасистолии нужно тщательное наблюдение за своим состоянием, особенно склонных к сердечной патологи. Также важно проведение планового осмотра у терапевта с выслушиванием сердца и проведение планового ЭКГ. При наличии ранее имевшейся аритмии требуется ведение беременности совместно с кардиологом и прием препаратов для профилактики.
Для того чтобы предупредить развитие экстрасистолии в период вынашивания ребенка, придерживайтесь таких профилактических мер:
- Исключите курение и употребление алкогольных напитков даже в малых дозах. Это не только вредит состоянию плода, но и негативно сказывается на функциональности сердечных мышц.
- Избегайте стрессовых ситуаций, научитесь реагировать на них более сдержанно и спокойно. Если не получается с этой проблемой справиться самостоятельно, обратитесь к психологу.
- Больше проводите времени на свежем воздухе, совершая пешие прогулки.
- Питайтесь в соответствии с нормами правильного и здорового питания.
- Для сердца очень полезны все цитрусовые фрукты, хурма и курага.
- Артериальная гипертензия у беременных
Как предотвратить заболевание?
Несмотря на то, что многие беременные не замечают наличия у себя экстрасистолии, есть пациентки, которые тяжело переносят это заболевание. У них, в отличие от первых, может наблюдаться ощущение «замирания» сердца, что не может не напугать. Соответственно, к этому ощущению примешивается страх и паника, поэтому желательно всеми путями предотвратить появление недуга. Для этого нужно своевременно посещать врача, следовать всем его рекомендациям и принимать выписанные препараты строго по назначению.
У будущих мам экстрасистолия отмечается достаточно часто
Некоторые женщины за всю беременность не ощущают никаких признаков экстрасистолии, однако другие тяжело переносят эту болезнь. Их на протяжении 9 месяцев сопровождают неприятные симптомы, которые пагубно влияют на будущего ребенка.
Важно! В 95 % случаев не проводятся специальные мероприятия во время родов. Весь процесс проходит естественным путем. Оперативное родоразрешение рекомендуют только в том случае, если появляется много опасных экстрасистол.
Избежать патологического процесса и защитить плод от возможных проблем — это обязанность каждой беременной женщины. Для этого необходимо регулярно посещать доктора, следовать всем его рекомендациям и принимать назначенные лекарственные средства. Только так можно достигнуть хороших результатов и родить здорового ребенка.