Причины возникновения
Специалисты выделяют основные причины появления вертебробазилярного синдрома:
- Шейный остеохондроз (дегенеративные изменения позвонков), который негативно влияет на проходимость сосудов головного мозга и приводит к спазмам и нарушению кровотока в главных артериях. По статистике каждый третий пациент с остеохондрозом подвергается риску появлению вертебробазилярного синдрома.
- Синдром может быть врожденным – патологии при беременности и родах (травмы, преждевременные роды, любое нарушение целостности сосудов мозга младенца), врожденные аномалии (дисплазия, врожденное нарушение кровообращения – гипоплазия, болезнь Киммерли – врожденный порок в области соединения позвонков и черепа).
- Приобретенные травмы шейных позвонков (аварии, дорожно-транспортные и спортивные травмы).
- Болезни сосудов, воспалительные процессы стенок сосудов (аутоиммунное воспаление ветвей аорты, артерииты).
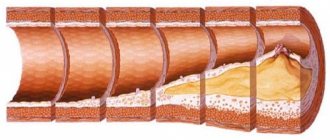
- Атеросклероз (хроническая закупорка сосудов, отложение холестериновых бляшек), дефекты средней оболочки сосудов (аневризмы) и другие нарушения проходимости сосудов (стеноз сонной артерии и пр.).
- Сахарный диабет 2 типа (поражение мелких сосудов головного мозга).
- Гипертония, при которой стойко «держится» повышенное артериальное давление, в результате чего нарушается структура и основные функции артерий и сердца.
- Фосфолипидный синдром, провоцирующий образование тромбов в венах и артериях, и др. аутоиммунные патологии (красная волчанка, синдром Ашерсона и пр.).
- Повреждение (расслоение) артерий – диссекция сонных и позвоночных артерий.
- Тромбоз сосудов и вен (патология, вследствие которой появляется кровяной сгусток внутри вены или артерии, тромб блокирует и нарушает нормальный кровоток).
- Позвоночные грыжи, спондилез и другие патологические изменения межпозвоночных дисков сдавливают базилярную или позвоночные артерии, при этом нарушается кровообращение.
Причины аневризм сосудов головного мозга
Основа развития аневризм – врожденная неполноценность стенок артерий. По мере формирования возрастных изменений в стенках аневризмы происходят дистрофические процессы. Она начинает постепенно истончаться, а аневризма увеличивается в размерах. В результате таких изменений может произойти разрыв аневризмы с развитием больного внутричерепного (интракраниального) кровоизлияния, опасного для жизни.
Дефекты артериальной стенки:
- дефекты мышечного слоя;
- повреждения внутренней эластической мембраны стенки;
- разрастание эндотелия;
- повреждение коллагеновых волокон сосуда;
- возрастающая ригидность стенки артерии и уменьшение ее толщины.
Клиническая картина и симптомы
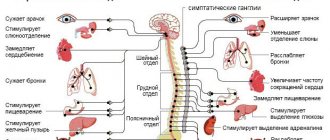
«Мозговая» симптоматика вертебро-базилярной недостаточности связана с кровоснабжением головного мозга, с нарушением функции вертебральной позвоночной артерии:
- первым и главным симптомом при вертебробазилярном синдроме является головокружение (внезапное и кратковременное);
- возможны обмороки от частых головокружений;
- неустойчивость при ходьбе (неожиданно человек покачнулся) – симптом, уточняющий заболевание; это состояние, когда человеку приходится концентрировать внимание, удерживать себя на ногах;
- тошнота;
- частые головные боли (давящие, пульсирующие или тупые);
- ухудшение слуха и появление шума в ушах, причем шум может быть разного тембра, в запущенных случаях шум в ушах не прекращается;
- наблюдается некоторое ослабление памяти, внимание становится рассеянным, не концентрированным;
- разбитость, слабость, снижение работоспособности, быстрая утомляемость;
- раздражительность, беспричинная смена настроения, плач и истерики без причины (чаще у детей);
- усиленное сердцебиение (тахикардия), больного бросает в жар, повышается потливость;
- появления неприятных ощущений в горле (першение, «ком в горле»), голос становится осиплым;
- неясность зрения – основополагающий симптом.
Важно: происходит не снижение остроты зрения, а возникающая трудность в фокусировке зрения, ощущение размытости окружающего мира.
Эпидемиология
По данным отечественной литературы, удельный вес ВБН среди всех нарушений мозгового кровообращения составляет около 25-30 % и около 70 % от ТИА. В 60-70 % случаев ВБН связана с поражением экстракраниальных отделов ПА. Около 20-25 % всех ишемических инсультов развиваются в структурах головного мозга, получающих кровоснабжение из артерий вертебрально-базилярной системы. Атеросклеротическое поражение (преимущественно экстракраниального отдела) ПА является причиной ишемических нарушений мозгового кровообращения в ВББ в 20 % случаях. Ежегодный риск инсульта у больных с поражением внутричерепного отдела ПА или ОА составляет 8 и 11 % соответственно.
Распространенность спондилогенного синдрома ПА (спондилогенная ВБН) среди всех неврологических заболеваний составляет 3,8 % и при остеохондрозе шейного отдела позвоночника — 30-42,5 %. При травмах и повреждениях шейного отдела позвоночника, по данным зарубежных авторов, структурно-функциональные изменения ПА встречаются в 19,7 % — 33 % случаев.
Основные синдромы острой ВБН (соответствует ТИА в ВББ по отечественным классификациям):
- 1) длительность характерных субъективных жалоб и объективно выявляемых неврологических расстройств не превышает 24 часов, чаще 5-30 минут;
- 2) вестибулярный синдром: головокружение преимущественно системного характера, тошнота, рвота, нарушение равновесия, спонтанный мелкоразмашистый (горизонтальный, горизонтально-ротаторный, вертикальный) нистагм;
- 3) мозжечковый синдром (гомолатеральный стороне пораженной ПА или двусторонний): шаткость при стоянии и ходьбе, нарушение координации в конечностях, интенционный тремор при выполнении координаторных проб, нарушение почерка, мышечная гипотония в конечностях, крупноразмашистый горизонтальный нистагм, мышечные асинергии, адиадохокинез;
- 4) зрительные расстройства (симптомы зависят от локализации ишемического поражения определенных структур мозга): снижение остроты зрения и пелена перед глазами, фотопсии, выпадение отдельных участков (квадрантная гемианопсия) или половин (гомонимная гемианопсия) противоположных полей зрения, зрительные агнозии;
- 5) поражение черепных нервов (симптомы зависят от локализации и объема очага ишемии в стволе головного мозга, альтернирующие синдромы бывают редко): диплопия, онемение лица, слабость лицевых мышц, снижение слуха или шум в ушах, дизартрия, дисфагия, дисфония;
- 6) двигательные расстройства (на стороне, противоположной вертебрально-базилярной ишемии): преходящая слабость в руке и ноге или во всех конечностях, оживление глубоких рефлексов с появлением патологических сгибательных рефлексов в руках (Россолимо и др.) и разгибательных в ногах (Бабинского и др.), слабость и онемение в руках при ишемии верхнего медуллярного бассейна;
- 7) чувствительные расстройства: онемение лица (половина или в зонах Зельдера) на стороне пораженной ПА, онемение в конечностях на стороне, противоположной от вертебрально-базилярной ишемии;
 приступы падения: дисциркуляторные синкопальные состояния, синкопальный синдром Унтерхарншайдта, дроп-атаки;
приступы падения: дисциркуляторные синкопальные состояния, синкопальный синдром Унтерхарншайдта, дроп-атаки;- 9) пароксизмальные кратковременные нарушения памяти;
- 10) психоэмоциональные расстройства: страх, тревога, эмоциональная лабильность, повышенная утомляемость, нарушения сна;
- 11) головная боль в затылочной или шейно-затылочной области.
Клинические проявления — «знаки угрозы», свидетельствующие о большой вероятности инсульта в ВББ:
- угнетение сознания;
- длительность очаговой вертебрально-базилярной неврологической симптоматики более 6 часов;
- наличие грубого пареза/паралича в конечностях;
- наличие отчетливого альтернирующего стволового синдрома (Вебера, Мийяра-Гублера, Джексона, Валленберга-Захарченко и др.);
- выраженное системное головокружение длительностью более 1 часа, усиливающееся при движениях головой и глаз, с многократной рвотой;
- интенсивная головная боль шейно-затылочной локализации;
- горизонтальный парез взора в сторону очага стволовой ишемии;
- остро появившийся синдром Горнера (птоз, миоз, энофтальм) на стороне очага стволовой ишемии;
- стволовая икота;
- бульбарный синдром;
- нарушения жизненно важных функций (сердечно-сосудистой и дыхательной систем).
Основные синдромы хронической ВБН (соответствует дисциркуляторной энцефалопатии в ВББ по отечественным классификациям):
- 1) перманентные проявления ВБН – симптомы и синдромы, которые наблюдаются длительно, не всегда зависят от провоцирующих факторов и могут быть выявлены у больного вне ишемической атаки в ВББ;
- 2) головокружение несистемного характера с нарушением равновесия и отсутствием вестибуло-вегетативных расстройств (тошнота, рвота и др.);
- 3) мозжечковый синдром: умеренная статико-локомоторная атаксия с нарушением стояния и ходьбы;
- 4) периодическая умеренная головная боль затылочной или шейно-затылочной локализации, часто зависящая от положения головы;
- 5) шум в ушах с постепенным снижением слуха;
- 6) прогрессирующее снижение памяти, чаще кратковременной;
- 7) частые приступы падения и обморочные состояния;
 пирамидная недостаточность в конечностях в виде асимметрии и оживления глубоких рефлексов;
пирамидная недостаточность в конечностях в виде асимметрии и оживления глубоких рефлексов;- 9) элементы псевдобульбарного синдрома;
- 10) психоэмоциональные и вегетативные расстройства.
Основные синдромы спондилогенной ВБН (соответствует синдрому позвоночной артерии или заднешейному симпатическому синдрому Барре-Льеу по отечественным классификациям):
- 1) симптомы возникают пароксизмально (реже перманентно) после резкого движения головой (чаще симптомы ВБН возникают при переразгибании в шейном отделе позвоночника, повороте головы в противоположную сторону или гомолатеральном боковом наклоне головы);
- 2) появление и уменьшение всех проявлений ВБН находятся в четкой зависимости от положения головы и шейного отдела позвоночника;
- 3) положительный симптом Де Клейна: появление или усиление симптомов ВБН после ротации и разгибания в шейном отделе позвоночника;
- 4) симпаталгическая головная боль шейно-затылочной локализации с характерным гемикраническим распространением из субокципитальной зоны в лобно-височно-глазничную область;
- 5) головокружение различного типа, чаще сочетающее системный и несистемный характер;
- 6) шум или снижение слуха в одном ухе (на стороне компрессии или ирритации ПА);
- 7) преходящие зрительные расстройства: ощущение песка в глазах и тумана перед глазами, фотопсии, преходящее снижение остроты зрения;
 мозжечковый синдром в виде статико-локомоторной атаксии, зависящей от движений в шейном отделе позвоночника;
мозжечковый синдром в виде статико-локомоторной атаксии, зависящей от движений в шейном отделе позвоночника;- 9) приступы падения и обмороки, наступающие сразу после резкого движения головой;
- 10) надсегментарные и периферические вегетативные расстройства в шейно-воротниковой области;
- 11) спондилогенные (цервикогенные) болевые синдромы в области шеи, плеча и руки, обусловленные дегенеративно-дистрофическими поражениями шейного отдела позвоночника.
Диагностика
Поставить точный диагноз вертебробазилярного синдрома в результате одного осмотра сложно, поскольку проявления (симптомы) у каждого пациента проявляются индивидуально, диагностируемые признаки нередко являются причинами других болезней.
Чтобы дифференцировать симптомы, исключить другие патологии и выставить точный диагноз пациенту назначаются дополнительные исследования:
- допплеровские исследования (УЗИ сосудов), при котором изучается скорость движения кровотока по артериям, проверяется наличие окклюзий;
- проводится ангиография сосудов с целью оценить их состояние (патологическое сужение или расширение сосудов), для этого в сосудистое русло вводится специальное вещество и в этот момент делаются снимки, что позволяет исследовать диаметр стенок в артериях;также назначается рентген позвоночника (изучение общего состояния, клинических изменений в строении);
- КТ и МРТ назначаются с целью выявления межпозвоночной грыжи; МРТ головного мозга изучает состояние сосудов, структуру, делаются срезы проблемных зон, рассматривается специфика движения крови; пробы с гипервентиляцией изучают нарушения всей сердечнососудистой системы;
- инфракрасная термография изучает состояние необходимой части тела, оценивается общее состояние позвоночника (по тепловым полям); РЭГ сосудов головного мозга изучает путь крови (кровоснабжение мозга), наличие закупорки и повреждений сосудов;
- биохимический анализ крови.
Далее рассмотрим подробнее вертебро-базилярную недостаточность на фоне шейного остеохондроза.
Симптомы ишемической атаки транзиторного типа
Симптоматика данной атаки с яркими проявлениями, но эти проявления имеют короткий временной промежуток и к моменту приезда бригады медиков скорой помощи, их выраженность очень часто стирается, поэтому предварительный диагноз ишемической атаки транзиторного типа, доктора устанавливают по остаточным признакам.
Симптоматика транзиторной атаки при вертебро-базилярной недостаточности:
- Проблемы с речевым аппаратом следствием онемения ротовой полости, губ и языка;
- Затруднённость в глотании;
- Затруднённое дыхание (недостаток воздуха в лёгких) — одышка;
- Атака на нижние конечности — внезапное обездвижение, оне6мение конечностей, невозможность стоять на ногах (падение), обморочное состояние;
- Потеря зрения на определенный временной промежуток;
- Потеря ориентации на местности;
- Неспособность воспринимать человеческую речь;
- Дезориентация;
- Тремор рук;
- Судорожные сокращения туловища и его дрожание;
- Дрожание в нижних конечностях;
- Ограниченность в движениях конечностей тела;
- Онемение части тела.
Транзиторная атака при вертебро-базилярной недостаточности провоцирует инсульт ишемического типа. Какие таблетки пить, и какой курс терапии после приступа?
Лечение транзиторной атаки хороший эффект дают таблетки Мексидол.
Курс медикаментозной терапии данным препаратом — до 6 календарных недель.
При неправильном лечении вертебро-базилярной недостаточности, или вообще не лечении данного синдрома патологии, после первой пережившей транзиторной атаки даже в лёгкой форме, в течение 5 календарных лет возникает ишемического типа инсульт и в большинстве случаев, итогом его развития становится летальный исход.
Классификация по МКБ-10
По международной классификации болезней заболевание называется синдромом вертебро-базилярной артериальной системы.
Код по МКБ–10 — G45.0
Вертебробазилярный синдром – дефицит снабжения головного мозга (ствола, мозжечка, затылочных долей) кровью, когда нарушается кровоток в позвоночных и базилярной артериях и клетки мозга не получают питания.
Справка. Анатомически так устроено, позвоночные артерии – сосуды находятся в поперечных отростках шейных позвонков, то есть в костном канале. В месте, где сосуд перебрасывается через первый позвонок (при сгибе артерий), он вплотную на нем лежит, и может придавливаться.
Любое неправильное положение позвонков, любое костное разрастание в суставах позвоночника, в том числе деформация позвоночных дисков (шейный остеохондроз) может раздражать позвоночную артерию, на что артерия реагирует спазмом.
Как следствие, происходит нарушение кровотока в вертебро-базилярном бассейне, где располагаются мозжечок, продолговатый мозг и определенные структуры затылочных долей головного мозга (зоны зрения).
Гигантские аневризмы артерий головного мозга
Виды аневризм артерий головного мозга:
- мешковидная аневризма (может быть гигантской)
- веретенообразная аневризма (может быть гигантской)
- расслаивающаяся аневризма
- микотическая аневризма
Классификация аневризм артерий головного мозга по размерам:
- ≤6 mm — маленькая аневризма
- 7 to 12 mm — средняя аневризма
- 13 to 24 mm — большая аневризма
- ≥25 mm — гигантская аневризма
Гигантские аневризмы артерий головного мозга диаметром более 2,5 см у пациентов имеют ту же локализацию, что и небольшие аневризмы. Наиболее часто гигантские аневризмы артерий головного мозга локализуются в внутримозговом отделе внутренней сонной артерии, бифуркации средней мозговой артерии и на вершине основной артерии. Хотя возможен их разрыв, такие аневризмы обычно вызывают неврологические симптомы в результате сдавления мозга по мере увеличения в размере.
Развитие отека мозговой ткани в случае компрессии гигантской аневризмой может стать необратимым и привести к выраженному сдавлению мозга и смерти пациента. Такой исход особенно вероятен, если гигантская аневризма расположена в бифуркации средней мозговой артерии. В этом случае нейрохирургическая операция направленная на декомпрессию мозга остается единственным адекватным методом лечения. Подобная операция при гигантской аневризме мозговой артерии технически трудно выполнима и часто даёт осложнения при отеке мозга у больного.
Тромбоз базилярной артерии/синдром верхушки базилярной артерии.
Формы заболевания (острая и хроническая)
Как известно, все симптомы болезни могут быть постоянными и временными.
При острой форме вертебро-базилярной недостаточности возникают временные симптомы при транзиторных ишемических атаках (острое нарушение кровообращения мозга).
Продолжительность ишемических атак от 2 – 3 часов до 2 -3 суток. Больной испытывает при этом давящую боль в затылке, головокружение, дискомфорт в области шейных позвонков.
Важно: длительные атаки вызывают инсульт.
В более благоприятных случаях ишемическая атака длится недолго, сопровождается микроповреждениями нервной ткани.
Справка! Причиной транзиторной ишемии как раз может стать шейный остеохондроз с компрессией (спазмом и сжатием), и как следствие, развивающимся вертебробазилярным синдромом.
При хронической форме болезни, кроме того, что присутствуют постоянные симптомы, наблюдается возрастание обострений (частые и длительные ишемические атаки).
Важно: отсутствие врачебной помощи и самолечение приводит к развитию хронической вертебро-базилярной недостаточности.
Прогноз
При своевременном лечении болезнь отступает, и симптомы ВБН больше не беспокоят больного. Иногда, на первых стадиях, достаточно лечебной гимнастики и курса массажей. Но шейный остеохондроз, который часто является причиной ВБН не лечиться полностью. Заболевание сопровождает человека в течение всей жизни. Но при правильном образе жизни и регулярным занятиям спортом, период ремиссии будет длиться очень долго. Если болезнь своевременно диагностировали у ребенка, курс лечения может даже не включать прием лекарств, а основываться только на физиотерапии. При игнорировании признаков болезни, ВБН будет прогрессировать и со временем станет проявляться в виде ишемических атак. Самый плохой вариант — инсульт.
Последствия
На начальных этапах болезнь не проявляет себя остро, при наличии симптомов, лечение проводится амбулаторно, под регулярным наблюдением врача.
Внимание! Наличие острых симптомов предполагает немедленную госпитализацию в неврологическое отделение для диагностики и назначения лечения.
Последствия могут быть необратимыми:
- дроп-атаки;
- нарушение речи и глотания;
- микроинсульт;
- инсульт;
- энцефалопатия;
- неврологический дефицит.
Чем грозит ШОХ нашему организму смотрите тут.
Основные принципы здоровья сосудов
Вертебробазилярный бассейн — не единственный сосудистый конгломерат, в котором могут наблюдаться определенные нарушения, способные привести к серьезным последствиям. Любой кровеносный сосуд выполняет свою роль в организме, и его закупорка, сужение просвета могут стать причиной патологии. Именно поэтому профилактика сосудистых нарушений должна стать одним из принципов сохранения собственного здоровья для каждого человека. К сожалению, многие патологии развиваются еще в утробе матери, и зачастую компенсировать их реальными усилиями медиков, пациента и его родственников очень сложно. Но приобретенные сосудистые проблемы — вина самого человека, пренебрежительно относящегося к своему здоровью, не слушающего свой организм. Правильный распорядок дня, смена видов деятельности, рациональное полноценное питание, регулярная диспансеризация, внимательное отношение к своему здоровью помогут сохранить функционал сердечно-сосудистой системы.
Вертебробазилярный бассейн — сосудистая структура, питающая кровью головной мозг. Она несет огромную нагрузку, обеспечивая кислородом и питательными веществами многие отделы основного органа. Нарушения в кровотоке этой системы способны стать причиной патологических процессов во многих системах организма человека, ухудшения его жизнедеятельности и даже летального исхода. Чтобы этого не произошло, необходимо прислушиваться к сигналам, которые подает организм о приближающихся проблемах.
Особенности у детей и подростков
Вертебробазилярный синдром в последнее время значительно помолодел из-за врожденных аномалий, травм при родах (встречается у детей 3 – 5 лет), малоподвижного образа жизни, травм и пр. (у детей 7 – 14 лет).
Справка. Болезнь в детском возрасте легко поддается лечению. Только в тяжелых клинических случаях проводится медикаментозное лечение и хирургические операции. Как распознать признаки вертебро-базилярной недостаточности у детей?
- нарушается осанка;
- ребенок быстро утомляется, сонлив, работоспособность резко падает;
- появляется раздражительность, плач без причины;
- появляются головокружения, тошнота, возможны частые обмороки;
- резко реагирует на духоту и спертый воздух;
- ребенок выбирает неправильную позу при сидении (сидит скособочившись).
Важно! При появлении признаков или после недавно перенесенной травмы позвоночника и шеи следует немедленно обратиться к неврологу для первоначального осмотра. Чем раньше будет выявлена причина и поставлен диагноз, тем эффективнее будет лечение.
Можно ли вылечить синдром вертебро-базилярной артериальной системы?
Патология вертобразиальная, как лечить? Определяя симптомы, и лечение назначается подходящее к данному установленному диагнозу.
При кризе острой стадии вертебро-базилярной недостаточности, больному положена койка в стационаре, для того, чтобы в период медикаментозного лечения больной постоянно находился под наблюдением медицинского персонала. Контроль состояния больного поможет предотвратить последствия данного криза — инсульт.
Хроническая болезнь нарушения кровообращения, которая протекает в лёгкой стадии — лечиться амбулаторно.
Для лечения вертебро-базилярной недостаточности медикаментозное лечение применяют с физиотерапевтическим лечением, для укрепления терапевтического эффекта.
Медикаментозный курс терапии прописывается лечащим доктором индивидуально, потому что не существует стандартного лечения в медицине на вертебральные нарушения.
Одними медикаментозными препаратами вертебральная недостаточность не лечится, поэтому в комплексное лечение данной терапии входят и физиотерапевтические методики, и лечение средствами народной медицины, а также лечебная гимнастика (ЛФК).
При тяжелой форме патологии прибегают к хирургическому вмешательству.
Медикаментозное лечение
Препараты, которые назначаются для лечения вертебро-базилярной недостаточности:
- Группа сосудорасширяющих медикаментов (вазодилататоры). Данные медицинские средства предупреждают окклюзию. Данными препаратами хронический синдром вертебро-базилярной недостаточности лечат весной, или в начале осени. Дозировка назначается минимальная, и по прописанной схеме медикаментозного курса она увеличивается. Если при терапии, не наступает положительного действия на организм, препарат заменяется другим медикаментом;
- Группа антиагрегантов — уменьшают коагуляционную способность плазмы крови. Данная группа препаратов применяется для снижения риска образования тромбов в базилярном сосуде. Препарат из группы антиагрегантов — Это Аспирин, который при вертебробазилярном синдроме необходимо принимать ежедневно. При патологиях пищеварительного тракта, Аспирин принимается после принятия пищи, и запрещено его употреблять натощак. Если Аспирин не оказывает положительного действия на коагуляционный процесс в организме, тогда заменяют его на антиагреганты – Дипиридамол, или же препарат Тиклопидин;
- Группа метаболических и неотропных препаратов. Данные лекарственные средства предназначены для того, чтобы улучшить функциональные способности всех отделов головного мозга при вертебро-базилярной недостаточности. К таким препаратам относятся: Пирацетам, медикаментозное средство Актовегин, ноотропный препарат Церебролизин, лекарство Семакс;
- Группа антигипертензивные препараты. Данная группа препаратов предназначена для контролирования индекса артериального давления. При вертебро-базилярной недостаточности, индекс АД высокий, поэтому при медикаментозной терапии данная группа препаратов входит в список обязательных;
- Препараты, которые при данном синдроме снимают основную симптоматику — обезболивающие препараты, лекарственные средства снотворного действия;
- Для снятия симптомов сильного кружения головы назначают антидепрессанты, а также противорвотные препараты, если тошнота при головокружении вызывает рвотную реакцию.
Симптомы вертебро-базилярной недостаточности
Хирургические методы
При тяжелой стадии вертебро-базилярной недостаточности, когда медикаментозная терапия не проявляет эффекта в лечении, применяется методика оперативного лечения вертебро-базилярной системы сосудов.
Методики оперативной коррекции сосудистой базилярной системы головного мозга:
- Метод хирургической коррекции — микродискэктомия позвоночника. Означает удаление грыжи между позвонками и стабилизацию функции позвоночника. Данная операция относится к категории нейрохирургического вмешательства, и выполняется доктором — нейрохирургом;
- Методика лазерного корректирования состояния дисков между позвонками;
- Методика эндартерэктомия — способ удаления холестериновой атеросклеротической бляшки внутри артерии. Данная методика позволяет улучшить кровоток удалением бляшки и увеличение просвета внутри артерии;
- Ангиопластика базилярной артерии. Данная методика позволяет в позвоночный сосуд вставить стенд, который предотвращает сужению данной части артерии. Расширение сосуда обеспечивает нормальный кровоток в системе кровообращения головного мозга;
- При артериальном стенозе применяется методика стентирования — это метод через пункцию артерии (аневризмэктомия) бедра и через бедренный сосуд вводится стенд к месту разрушения аорты. Когда стенд прибывает на место дефекта, раскрываясь, он укрепляет стенку пораженной части артерии изнутри, и тем самым предотвращает ее разрыв.
Методика стентирования
Физиотерапия
Для лечения вертебро-базилярной недостаточности, существуют несколько методик физиотерапии:
- Лечебный восстановительный массаж — улучшает кровоток к головному мозгу. Применяется массаж на позвоночнике полностью, а также применяются на отдельных участках тела: массаж грудного отдела на позвоночнике, шейный массаж, массаж головы, для увеличения в ней циркуляции крови;
- ЛФК — лечебный физкультурный комплекс. При систематическом применении упражнений ЛФК можно улучшить осанку спины. Также упражнения укрепляют все отделы позвоночника, а также снимают мышечные спазмы;
- Мануальная восстановительная терапия при вертебро-базилярной недостаточности — помогает восстанавливать все функции позвоночника, а также системы кровотока;
- Методика гирудотерапии — лечебный процесс вертебро-базилярной недостаточности при помощи пиявок, помогает восстановить сосудистые нарушения и патологии. Гирудотерапия снижает индекс артериального давления;
- Способ лечения — рефлексотерапия. Данный способ предполагает использовать в терапии иглоукалывание. При данном способе снимаются мышечные спазмы, что улучшает кровоснабжение головного мозга. Особо эффективно применение данного способа при остеохондрозе шейного отдела;
- Метод физиотерапии при вертебро-базилярной недостаточности — магнитотерапия;
- Ношение терапевтическими курсами корсета на шее. При травматизме шейных позвонков, данный метод просто необходим для эффективной реабилитации.
Лечение народными средствами
Рецепты народных целителей помогают, как вспомогательное средство в медикаментозной терапии при вертебро-базилярной недостаточности. Данная методика народной медицины, может только усилить терапевтический эффект лечения, но никак не заменить медикаментозную терапию.
Одними народными средствами синдром вертебро-базилярной артериальной системы не вылечить, а упущенное в лечении время только усугубит синдром вертебро-базилярной недостаточности, что приведет к необратимым процессам в системе кровотока, а также в отделах головного мозга.
Это грозит приступом ишемического инсульта, который довольно часто заканчивается смертью.
Для разжижения крови и предотвращения от тромбирования сосудов применяются такие лекарственные растения, в которых высокое содержание витамина С:
- Лимон и лимонный сок. Сок 0,5 лимона добавить в 2000 миллилитра воды и пить эту воду. Выпить за один день. На следующий день делать новый напиток;
- Апельсин и фреш из апельсина. По 200 миллилитров в день поможет предотвратить тромбоз;
- Ягоды смородины. Есть ягоды в любом виде — свежие, замороженные, компот из смородины;
- Малина — это не только антикоагулянт, но и прекрасное растение для укрепления иммунитета;
- Шиповник. Плоды шиповника — это лидер по количеству в нем витамина с. Хороший антикоагулянт, но принимать его нужно не в большом количестве, потому что он имеет диуретические действия;
- Также, хороший антикоагулянт — киви, ягоды, виноград, фрукты, и томаты;
- Чеснок — это растение, которое поможет разжижжению крови. Рецепт: 3 большие головки чеснока истолочь в блендере (или при помощи мясорубки). Сложить в стеклянную банку и на 3 календарных дней спрятать в темном месте. По истечении этого времени, необходимо процедить эту смесь, и добавить в нее лимонный сок и натуральный мёд. Все в равных пропорциях. Принимать по 1 ложке перед сном. Медикаментозный курс, данным средством — 30 календарных дней;
- Сосудорасширяющий рецепт целебных трав при вертебро-базилярной недостаточности: плоды растения боярышник (20,0 грамм), залить 200,0 миллилитрами кипящей воды и проварить на пароводяной бане 5 минут. 30 минут настаивать в укутанном виде и после фильтрации принимать по одной ложке перед приемом пищи за 20 — 30 минут. Курс терапии — не менее 30 календарных дней.
Гимнастика
Лечебная гимнастика при вертебро-базилярной недостаточности делается постоянно, без многодневных курсов. Она может применяться и как профилактика заболевания. Все движения делаются плавно и не через силу. При медленном темпе, ровное дыхание.
Упражнения гимнастики при базилярном синдроме:
- Встать ровно, носки ног свести вместе, работаем головой — нагибаем голову вперед и нужно достать подбородком до груди. Постоять в таком положении 5- 7 секунд и принять исходную позицию. Частота повторений — 10 раз. Также выполнять упражнения головой в один бок 10 раз и в другой бок по 10 раз;
- Вращения головы можно делать только после выполнения первого упражнения. Делаются медленные вращения головы по направлению стрелок в часах, после этого — против направления часовых стрелок. Также данное упражнение делается 10 раз;
- Упражнение для шеи — вытягивать голову вперед. Постоять в таком положении не более 5 секунд и вернуться на исходную позицию. И так 10 раз;
- Дальше комплекс упражнений для туловища. Повороты туловища в правую сторону, потом в левую сторону. Каждый поворот отрабатывается по 10 раз;
- В завершении комплекса гимнастики работа с ногами. Поднять ногу и постоять на одной ноге — не менее 5 секунд. Отрабатывается попеременно правая и левая нога по 10 раз каждая.
Вращения головой
Лечение
Внимание! Только врач после установления диагноза назначает комплексное лечение в зависимости от тяжести и протекания болезни.
Для лечения вертебробазилярного синдрома на фоне шейного остеохондроза специалист назначает комбинированную терапию (лекарства и специальные процедуры) строго индивидуально.
Медикаментозное
Болезнь предполагает проблемные сосуды, для профилактики осложнений (инсультов) назначаются антиагреганты – вещества, которые предотвращают на циркулярном уровне образование микротромбов. Это, в основном, аспирин в малых дозах.
Вазоактивные средства, обладающие сосудорасширяющими свойствами. Эти препараты действуют на микроциркуляцию крови, на конечную часть сосудистого русла. Препараты, стимулирующие обменные процессы в мозговой ткани, особенно для пожилых людей, это метаболиты и ноотропы (глицин, пирацетам, церебролизин и пр.).
При повышенном давлении прописываются специальные лекарства – регуляторы давления. Для снятия боли и спазмов применяются различные спазмолитики (тантал, кеторол и пр.).
В обязательном порядке для снятия постоянных симптомов назначаются противорвотные лекарства, снотворное или антидепрессанты.
Хирургические методы
Современная медицина владеет интерактивными технологиями в проведении хирургических операций:
Ангиопластика – восстановление пластичности сосудов. В суженный сосуд вводится специальный катетер и устанавливается распорка — стент, который раскрывает сосуд.
При атеросклерозе применяют эндартерэктомию (удаление холестериновой бляшки из самой артерии), благодаря которой восстанавливается кровоток в сосудах. В некоторых случаях пациенту назначается микродискектомия (коррекция дисков позвоночника нейрохирургом).
Народными средствами
Внимание! Все народные средства – дополнение к общему лечению, а не панацея от болезни!
- лимоны, киви, смородина и др. фрукты содержат витамин С, который разжижает кровь и улучшает кровообращение;
- вытяжка чеснока с лимоном и медом (в равных пропорциях) улучшает кровоток;
- конский каштан снижает свертываемость крови;
- для снижения давления рекомендуются отвары сбора трав: кукурузные рыльца, рута, мята и валериана (в равных пропорциях); принимается по 100 г перед едой в течение месяца;
- для расширения сосудов пьют настойку боярышника или отвар ромашки, зверобоя, бессмертника и березовых почек (травы в равной пропорции).
Дополнительные методы
Важно: прежде чем назначается мануальная терапия, массаж и др. дополнительные методы пациент обязательно проходит обследование, которое исключает все противопоказания к таким процедурам.
- точечный массаж мышц шеи, позвоночника, основания черепа улучшает кровоток, особенно помогает на раннем развитии болезни;
- лечебная гимнастика убирает спазмы мышц, укрепляет позвоночник;
- мануальная терапия отлично справляется с ВБН на фоне шейного остеохондроза, стабилизирует работу суставов, тканей и позвонков;
- помогает при лечении сосудов гирудотерапия (пиявки);
- рефлексотерапия (иглоукалывание, акупунктура) эффективно снимет спазмы в мышцах шеи;
- использование шейных воротников для опоры головы дает возможность «разгрузить» шею.
Лечение аневризмы сосудов головного мозга в Израиле
- Показан постельный режим.
- Контроль уровня артериального давления (оптимальный уровень 120–140 мм. рт. ст.
- Показаны седативные и противоболевые препараты: антагонисты кальция (нимодипин), бета‑адреноблокаторы.
- Применяются препараты, расширяющие сосуды, которые улучшают реологические свойства крови, улучшающие мозговое кровообращение.
Единственный радикальный метод лечения – операция, цель которой – «выключение» аневризмы из кровообращения.
Хирургическое лечение. Основной метод лечения артериальных аневризм – прямое внутричерепное вмешательство с обнажением поврежденного сосуда с «выключением» аневризмы из кровообращения. В настоящее время с успехом применяется эндовазальный (внутрисосудистый) метод.
- Одно из непременных условий наименее травматичного «выключения» – использование микрохирургической техники, лобно‑височного (птерионального) доступа с резекцией (удалением) элементов клиновидной кости.
- Эндоваскулярное «выключение» аневризм: используются специальные катетеры с баллончиками, заполняющимися полимерным материалом, при достижении определенной величины автоматически отделяющийся от катетера. Такие операции делаются под рентгеноскопией в режиме реального времени. Баллончик вводится в полость аневризмы, закупоривает только ее шейку и аневризма «выключается» с артерией. Можно тромбировать полость аневризмы с помощью платиновой тонкой проволоки, которая вводится через катетер в ее полость, тампонируя полость аневризмы.
- Удаление гематом. Внутричерепные гематомы, возникающие вследствие разрыва аневризмы, удаляются во время клипирования аневризмы, т.е. основной операции.
Лечение в клиниках “АССУТА” и “ХАДАССА”
Вас интересует лечение в Израиле?
Крупнейшие профессиональные больницы Израиля – «Ассута» в Тель-Авиве и «Хадасса» в Иерусалиме предлагают реальную возможность получить качественное и специально для вас подобранное лечение у замечательных специалистов по адекватным ценам.
Мы помогаем найти решение ваших проблем со здоровьем, а также предоставляем полную информацию о лучших израильских врачах.
Сколько стоит лечение в Израиле?
Цена лечения играет решающую роль в принятии решения о поездке в Израиль.
Каждый медицинский случай уникален, поэтому мы предоставляем нашим пациентам ориентировочные цены на диагностику, реабилитацию и лечение в больницах, а также рассказываем о том, как правильно спланировать поездку и сэкономить деньги во время лечения в Израиле.
Наша главная цель — качественно составленная медицинская программа по доступной цене.
Содержание
Профилактика
Гимнастика
Рекомендованы легкие, под силу даже не спортивным и тучным пациентам упражнения без резких движений.
Важно: действенность гимнастики – в ее регулярности.
Лучше заниматься утром. Затем обязателен контрастный душ и легкий массаж. При выполнении упражнений необходимо правильно дышать – через нос, дыхание ровное.
Упражнения выполняются медленно и плавно, это могут быть наклоны головы вправо-влево, вращения головой, потягивания, поднимания рук и ног, повороты туловища, прыжки. Эффективным считается умение стоять поочередно на одной ноге с закрытыми глазами.
Для профилактики хорошо посещать бассейн, летом на море заниматься плаванием – это отлично укрепляет позвоночник и улучшает кровоток.
Правильный образ жизни
Для снижения риска появления вертебробазилярного синдрома и остеохондроза, необходимо, прежде всего, задуматься о здоровье и отказаться (или хотя бы свести к минимуму) от всего вредного:
- жирной пищи;
- алкоголя;
- курения;
- солений и копченостей;
- «вредной» еды — чипсы, сухарики, фастфуд и пр.
Более полную информацию по правильному питанию можете получить здесь.
Обязательными действиями считаются:
- любые движения – ходьба, фитнес, зарядка и пр.;
- прогулки на свежем воздухе;
- контроль артериального давления (особенно после 40 лет);
- стабилизация веса (ожирение – огромный фактор риска);
- ежегодное общее обследование (медосмотр), наблюдение у врача (при даже незначительных симптомах).
Какой доктор лечит вертебро-базилярный синдром?
Терапию вертебробазилярного синдрома и его недостаточности рассматривают доктора-неврологи. Если синдром принял осложнённую форму инсульта, тогда лечение разрабатывают хирурги сосудистого направления.
Также при развитии патологии, возникают сопутствующие заболевания, тогда к терапии подключаются профильные доктора:
- Доктор отоневролог;
- Врач-кардиолог;
- Специалист мануальной терапии;
- Врач-офтальмолог;
- Физиотерапевт.
1.2. Изменение количества сосудов
1.2.1. Уменьшение количества сосудов
ICA агенезия : 0,01% Рис.11, Рис.47:
Примерно к 24 — му дню эмбриогенеза, ICA развивается из дорсальной аорты и третьей дуги. Впоследствии, примерно на 5 — й — 6 — й неделе, основание черепа начинает принимать свою форму. Таким образом, отсутствие ICA приведет к отсутствию каротидного канала, идентификация которого является наиболее практичным методом в определении этой аномалии в клинических условиях. Как правило, пациенты с агенезией ICA бессимптомны благодаря хорошо развитой коллатеральной циркуляции через ECA и вертебробазилярную систему [2].
Аплазия А1 сегмента: 1-2%. Рис.12 и Рис.15 :
В этой ситуации оба сегмента А2 кровоснабжаются из существующего A1 сегмента [2].
Azygos ACA: менее 1% Рис.13 :
Оба сегмента А1 образуют общий А2 сегмент, который кровоснабжает оба полушария[2].
Отсутствие Acom: 5% Рис.14 [2]:
Как правило, отсутствие передней соединительной артерии (Acom) не легко определить на времяпролетной МР-ангиографии, потому что артерия может присутствовать, но сигнал потока слишком слабый, чтобы быть визуализированным.
Отсутствие Pcom: 0,6% Рис.15 :
Задняя соединительная артерия (Pcom), как правило, меньше, чем P1 сегмент. Полное отсутствие редко [2].
Артерия Першерона (Percheron): 4-11.5% Рис.16 :
Таламо-мезенцефальное артериальное кровоснабжение может быть подразделено на 3 типа: тип 1 является наиболее распространенным, перфорантные артерии с обеих сторон отходят от P1 сегментов; тип 2, известный как артерия Першерона, отходящая от одного из P1 сегментов, кровоснабжающая обе стороны; тип 3 представляет собой арку, которая соединяет оба сегмента P1, и из которой берут начало перфорантные артерии [5].
1.2.2. Увеличение числа сосудов
Добавочная MCA: 2,7% Рис.17 :
Литературные определения добавочной средней мозговой артерии (MCA) и удвоения MCA довольно дихотомичны. В данной работе мы используем определение Teal и др., которые ограничили термин «добавочная MCA» ветвью, происходящей из передней мозговой артерии (ACA), а термин «удвоенная MCA» артерией, возникающей из дистального сегмента ICA [6]. Чтобы отличить добавочную MCA от удвоенной, доминирующий сосуд должен быть идентифицирован путем тщательного поиска бифуркации MCA. Сравнение с контралатеральной стороной также полезно, чтобы найти уровень бифуркации ICA [1].
Удвоение: относится к двум отдельным артериям, которые не демонстрируют дистального слияния. Например:
- Удвоение MCA: 0.2-2.9% Рис.18 : удвоенной MCA является артерия, которая отходит от ICA и проходит параллельно главному стволу MCA. Данный вариант не следует путать с ранним разветвлением MCA, при котором присутствует короткий единственный M1 сегмент. Его также не следует путать с передней височной ветвью, которая часто отходит от М1 сегмента.
- Удвоение Acom: 18% Рис.19 [1].
- Удвоение SCA: 14% Рис.12 [2].
Трифуркация:
- Трифуркация АСА: 2-13% Рис.20 : к трифуркации относится наличие трех сегментов А2 и описывается различными названиями, такими как перикаллезный триплекс, arteria mediana corporis callosi и персистирующая примитивная срединная артерия мозолистого тела [2]. Раннее отхождение фронто-полярной ветви, например, из Acom, может выглядеть как третий А2 сегмент.
Трифуркация MCA: 12% Рис.21 : Горизонтальный сегмент MCA делится на верхний и нижний стволы примерно у 78%. У 12% присутствует дополнительный (средний) ствол, данная ситуация называется трифуркацией, а наличие более 3-х стволов, например, квадрифуркация, наблюдается примерно у 10% Рис.22 [2].
Рис.11 Агенезия левой ICA. TOF MRA (а), отсутствие сигнал от потока в левой ICA. MIP СТА (с), CCA продолжается как ECA с отсутствием ICA. Костное окно КТ (b), отсутствие костного сонного канала на левой стороне. Нормальный сонный канал на правой стороне отмечен красной стрелкой для сравнения.
Рис.12 3D MRA, отсутствие А1 сегмента ACA, оба А2 сегмента, отходят с контралатеральной стороны. Обратите внимание на частичную фетальную PCA (белая стрелка), удвоение верхней мозжечковой артерии (синяя стрелка) и гипоплазию позвоночной артерии (красная стрелка), которая заканчивается, как PICA.
Рис.13 3D MRA, слияние обоих A1 сегментов с формированием единого А2 сегмента (azygos ACA) (стрелка).
Рис.14 3D TOF MRA, отсутствие Acom.
Рис.15 3D TOF, отсутствие Pcom и A1 сегмента на одной стороне. Значение этого варианта: в случае окклюзии ICA на этой стороне не будет возможности коллатерализации через Вилизиев круг. Случайная находка: аневризма терминальной части контралатеральной ICA (стрелка).
Рис.16 MIP (а) и 3D TOF (b), тип 2 таламо-мезенцефального артериального кровоснабжения (артерия Першерона) с одиночным артериальным стволом (стрелка), отходящим от P1 сегмента, ветви которого кровоснабжают обе стороны.
Рис.17 3D TOF, добавочная MCA (стрелка), отходящая от А1 сегмента.
Рис.18 3D TOF, удвоенная MCA (красная стрелка), отходящая от дистальной части ICA. Эту артерию не следует путать с передней височной ветвью (белая стрелка), являющейся частой находкой.
Рис.19 3D TOF, удвоение Acom (белые стрелки), фенестрация проксимальной части A2 сегмента (красная стрелка), аплазия А1 сегмента и полная фетальная PCA (синяя стрелка).
Рис.20 3D TOF, трифуркация АСА с тремя А2 сегментами (стрелки), третья ветвь возникает из Acom
Рис.21 3D TOF, трифуркация MCA с дополнительным средним стволом.
Рис.22 3D TOF, квадрифуркация MCA.
Лечебная физкультура
При вертебро-базилярной недостаточности физкультурные нагрузки не должны быть высокими. Желательно заниматься систематически по строгому графику, основные нагрузки распределяя на утренние часы. Физкультуру стоит завершить водными процедурами, чтобы расслабиться. Не стоит совершать резких движений и переутомляться. Очень важно правильное носовое дыхание.
Примеры лечебной гимнастики при ВБН:
- Пациент стоит ровно, ноги вместе, стопы не разворачиваются. Подбородком старается дотянуться до грудины. Замирает на короткое время в этом положении. Возвращает голову обратно. 10 повторений;
- Из того же положения голова по очереди наклоняется к плечам, плечи остаются на том же месте. В каждом положении замирание на короткое время. 10 повторов в каждую сторону;
- Плавные вращения головой по 10 повторов в каждую сторону;
- Пациент тянется темечком к потолку, застывает на 4-5 секунд. Снимает напряжение. 10 повторов;
- Постепенные движения головой вперед и обратно. 10 повторов;
- Пациент стоит ровно, поднимает руки и соединяет их над головой, замирает на короткое время и возвращается в исходное положение. 10 повторов;
- Повороты туловища в разные стороны с замиранием на короткое время. 10 повторов;
- Подъем прямой ноги вперед с замиранием на 4-5 секунд. 10 повторов на каждую сторону;
- Длительное стояние на 1-й ноге;
- Прыжки с поворотами на 180 градусов (при достаточной подготовке).
 приступы падения: дисциркуляторные синкопальные состояния, синкопальный синдром Унтерхарншайдта, дроп-атаки;
приступы падения: дисциркуляторные синкопальные состояния, синкопальный синдром Унтерхарншайдта, дроп-атаки;