Причины асистолии
Сайт slovmed.com не может выделить однозначные причины развития асистолии. Каждый случай индивидуален. Однако можно обозначить факторы, которые встречаются чаще всего:
- Острая сердечная недостаточность.
- Инфаркт миокарда.
- Передозировка или злоупотребление противоаритмическими лекарствами.
Главная причина зачастую кроется в органических изменениях и декомпенсации в миокарде. Условно причины можно разделить на первичные и вторичные. К первичным причинам относят кардиологические болезни:
- Разрыв аневризмы аорты.
- Острый инфаркт миокарда и возникающие осложнения: тромбоэмболия артерии легкого, разрыв аневризмы, кардиогенный шок.
- Порок сердца при декомпенсации.
- Нарушение ритма сокращения желудочков: желудочковая тахикардия, различные желудочковые экстрасистолы, пароксизм мерцания предсердий.
- Острая сердечная недостаточность.
Дополнительными факторами, способствующими развитию асистолии, являются:
- Лишний вес.
- Употребление никотина и алкоголя.
- Высокий уровень холестерина в крови.
- Мужской пол.
- Пожилой возраст.
- Сахарный диабет.
К вторичным причинам относят факторы, которые не являются кардиологическими нарушениями:
- Инсульт с поражением головного мозга.
- Злокачественные опухоли.
- Поражение внутренних органов при недостаточности почечной или печеночной, лейкозе, сахарном диабете, анемии.
- Дыхательная недостаточность, спровоцированная длительным астматическим состоянием.
- Утомление.
- Удушье после попадания в гортань или бронхи инородного тела.
- Обширные травмы.
- Отравление ядами и химическими веществами.
- Массивные ожоги.
- Травма после воздействия тока высокого напряжения.
- Большие кровопотери.
перейти наверх
В каких случаях чаще всего возникает асистолия?
Асистолей (другое клиническое название – изолиния) называется прекращение синтеза и проведения электрических импульсов в сердце. Развитие патологии – неспецифическое последствие многих состояний.
Согласно рекомендациям Американского Общества Кардиологов, желудочковая асистолия развивается в следующих случаях:
гиповолемия (сниженный объем циркулирующей крови из-за травмы, повреждения целостности артерий, перераспределения жидкости в сосудистом русле);- гипогликемия – дефицит глюкозы, который часто развивается у больных сахарным диабетом после физической активности или когда ложатся спать, не соблюдая режим питания и применения инсулина;
- гипоксия – дефицит кислорода, что доставляется в органы и ткани. Состояние развивается на фоне сердечной или респираторной патологии, заболеваний крови;
- нарушения электролитного баланса, особенно обмена калия (гипо- и гиперкалиемия). Повышенная концентрация ионов сопровождает травмы, метаболические нарушения, почечную недостаточность и синдром длительного сдавливания;
- ацидоз – снижение рН крови из-за накопления недоокисленных продуктов;
- гипотермия – одна из самых частых причин смерти ребёнка первых дней жизни (синдром внезапной детской смерти) из-за воздействия низких температур, что угнетает активность нервной системы и водителя сердечного ритма;
- напряженный пневмоторакс – патология, характеризующаяся накоплением воздуха в плевральной полости, что сдавливает легочную ткань;
- тромбоз – закупорка сосудов сердца или головного мозга кровяным сгустком;
- интоксикация ядовитыми веществами или медикаментозными препаратами;
- тампонада – накопление крови в полости перикарда из-за разрыва сердечной стенки.
Эти состояния развиваются при инфаркте миокарда, травматическом шоке, передозировке фармакологическими препаратами.
Согласно википедии, асистолия является результирующим состоянием после фибрилляции желудочков, пароксизмальной или пируэт-тахикардии или других аритмий с нарушением гемодинамики.
Симптомы асистолии
Как проявляется асистолия? Это можно определить лишь по тому состоянию, в котором человек пребывает в момент асистолии. Главный симптом – остановка работы сердца (отсутствие кровообращения), что можно отметить, если попробовать прощупать пульс.
В некоторых случаях люди отмечают различные предвестники асистолии:
- 30% больных чувствовали боль за грудиной.
- 32% пациентов говорили о появлении головокружения или потери сознания.
- 25% людей жаловались на одышку в виде затрудненного дыхания.
- Диспноэ.
- Тахикардия или гипотензия.
- Лихорадка.
Асистолия желудочков сопровождается таким комплексом симптомов:
- Исчезновение пульса, давления, сердечных тонов.
- Потеря сознания.
- Бледность кожи.
- Отсутствие дыхания.
- Расширение зрачков спустя 45 секунд.
Рядом находящиеся люди могут наблюдать один из вариантов развития событий:
- Вариант 1 – человек внезапно падает, теряет сознание, вырывается редкое дыхание, лицо и губы синеют. Попытки привести в сознание человека безуспешны.
- Вариант 2 – человек выглядит как спящий, если остановка сердца происходит во сне. Здесь трудно вовремя выявить асистолию, чтобы позвать на помощь.
- Вариант 3 – состояние больного контролируется монитором в реанимационном отделении. Любое отклонение от нормы в работе сердца фиксируется и отмечается звуковым сигналом.
Следует знать о том, что асистолическое состояние является обратимым. Человек находится на стадии клинической смерти, однако его можно спасти, если оказать своевременную помощь. Здесь важными становятся действия прохожих или близких, которые оказались рядом с больным человеком.
перейти наверх
Систолическая тахикардия у взрослых: причины
Систолическая тахикардия может быть вызвана с другой кардиальной патологией. Достаточно часто она встречается при ишемической болезни сердца. При данном нарушении происходит поражение миокарда из-за недостаточно кровообращения. Это может серьезно сказаться на работе сердца в целом или отдельных отделов.
Тахикардия систолическая: другие причины возникновения
– врожденные или приобретенные пороки сердца;
– сердечная недостаточность;
– кардиомиопатия;
– инфекционное поражение миокарда.
Немаловажную роль в развитии систолической тахикардии играет и внешнее воздействие на сердце. Симптомы систолической тахикардии могут появиться в результате неправильно подобранных дозировок лекарственных препаратов. Медикаменты способны усилить фракцию выброса или же наоборот, ослабить.
Причиной появления систолической тахикардии у взрослых (разновидность аритмии) может вызвать электролитное нарушение. Это происходит из-за того, что работа сердца напрямую зависит от количества таких элементов в крови, как калий и магний. На деятельность сердца может негативно сказаться недостаток данных элементов или их переизбыток.
Систолическая тахикардия симптомы может иметь самые разные и лечение должен назначать только врач, после тщательной диагностики. Тахикардия систолическая характеризуется увеличением частоты сердечных сокращений больше, чем 90 ударов в минуту. Есть пациенты, которые не сильно ощущают изменение количества ударов, но, в старшем возрасте, это уже чувствительно. Именно из-за этого тахикардия переносится в сочетании с сердечными и головными болями, слабостью и высокой утомляемостью.
Сама по себе тахикардия не опасна, но если сочетается с другими нарушениями кардиального генеза, то это приводит к довольно серьезным осложнениям. Это остановка сердца, инсульт, инфаркт миокарда.
Систолическая тахикардия может быть вызвана перееданием. Кроме того, вызывается и с высокими физическими нагрузками.
Электрокардиография (ЭКГ) является основным методом диагностики систолической тахикардии. Могут дополнительно назначаться эхокардиография, УЗИ-сердца, биохимия крови, анализ мочи, а также гормональные показатели.
– перед каждым комплексом QRS определяются зубцы Р, что указывает на синусовый ритм;
– правильный ритм наблюдается при тахикардиях и брадикардиях, на что указывает одинаковый интервал RR;
– ЧСС при тахикардиях увеличена, при брадикардиях уменьшена по сравнению с возрастной нормой.
Электрокардиография представляет собой главный метод диагностики тахикардии, который доступен на любом уровне обслуживания пациентов.
– сохраняется правильный синусовый ритм;
– ЧСС составляет более 90 в минуту;
– зубец P определяется как положительный во всех основных отведениях;
– между зубцами P наблюдается более короткое расстояние (интервал);
– зубец Т может быть увеличен или уменьшен.
При экстрасистолиях на ЭКГ видны внеочередные сокращения, которые разделяются, в зависимости от локализации эктопического очага, на предсердные или желудочковые.
Дополнительную информацию о состоянии больного получают с помощью ультразвукового исследования сердца, стресс-тестов, суточного мониторинга. Также делаются лабораторные анализы при подозрении на гормональные расстройства или электролитные нарушения.
Неотложная помощь при асистолии
Поскольку обычные прохожие и близкие оказываются рядом с человеком в момент возникновения асистолии, многое зависит от их действий. Следует вызвать скорую помощь, а пока она приедет, совершить все необходимые действия по восстановлению сердечного ритма.
- Потормошить человека, говорить громко, побить его по щекам. Если он приходит в сознание, это является хорошим знаком. Следует обеспечить его доступом свежего воздуха и положить голову ниже плеч.
- Прощупать пульс, если первые попытки восстановить контакт не срабатывают. Следует восстановить дыхание, сердечный ритм и обеспечить кровообращение в головном мозгу.
В последнем случае предпринимаются такие меры:
- Положить человека на жесткую поверхность.
- Запрокинуть голову. Проверить проходимость дыхательных путей, чтобы остатки пищи, протезы и прочие инородные тела не попали в них при восстановлении дыхания.
- Вдувать в нос или рот воздух ртом при закрытии второго отверстия. Грудная клетка при таком дыхании должна подниматься.
- Совершайте толчки двумя ладонями на грудную клетку между вдохами по 4-5 раз.
Совершать данные процедуры следует, пока не появится пульс или не приедет скорая помощь.
перейти наверх
Специализированная помощь
Неотложная помощь в условиях медицинского учреждения при асистолии включает в себя:
- установку эндотрахеальной (внутрь трахеи) интубационной трубки для проведения аппаратной вентиляции легких или ИВЛ при помощи мешка Амбу;
- катетеризацию крупных сосудов с введением адреналина, атропина и других компонентов инфузионной терапии в зависимости от причин, вызвавших остановку кровообращения;
- проведение электроимпульсной кардиостимуляции.
Необходимо помнить, что время, отведенное на проведение реанимационных действий, составляет 30 минут. Чем раньше начинается оказание доврачебной помощи, тем больше шансов у пострадавшего или больного на благоприятный исход.
Европейские государства и США ввели в практику обучение населения навыкам СЛР вплоть до применения стационарных уличных дефибрилляторов.
Эти аппараты, составляющие хорошее подспорье для реанимации, позволяют определить необходимость их использования. Благодаря программным голосовым подсказкам любой человек может понять, требуется дефибрилляция сердца или нет.
Лечение асистолии
Асистолия начинает свое лечение еще в скорой помощи и продолжается в реанимационном отделении. Врачи продолжают совершать непрямой массаж сердца, поддержание вентиляции легких с помощью специальной маски, вводить адреналин внутривенно и использовать дефибриллятор.
По прибытии в реанимационное отделение интенсивная терапия продолжается, что занимает не менее 30 минут. Больного подключают к аппаратному дыханию. Вводят в подключичную вену различные лекарства, чтобы поддержать функции мозга, которые являются обратимыми в течение первых 8 минут после остановки дыхания. Здесь используются такие препараты:
- Допамин.
- Оксибутират натрия.
- Щелочной раствор.
- Реополиглюкин.
- Глюкоза.
- Панангин.
- Гидрокарбонат натрия.
- Инсулин.
Эффективность от препаратов наблюдается на кардиомониторах.
Специализированное лечение проводится в виде обеспечения искусственной вентиляции легких и введения в вены Атропина и Адреналина гидрохлорида. При отсутствии эффекта от адреналина препарат вводят струйно каждые 5 минут либо каждые 3 минут с повышением дозы до 5 мг.
Введение препаратов в периферийные вены происходит при их разбавлении физрастворами. При отсутствии доступа к венам Адреналин, Атропин, Лидокаин вводят в трахею с увеличением дозы в 2 раза. А внутрисердечное введение препаратов происходит при отсутствии возможностей иного введения.
Также отмечаются сопутствующие симптомы, которые устраняются доступными способами:
- Гиповолемия устраняется восстановлением объема крови.
- Пневмоторакс устраняют катетером, который оставляют открытым и затем заменяют дренажем.
- Тампонаду сердца устраняют перикардиоцентезом, перикардиотомией и дренированием катетером.
- Внутрисердечный тромбоз и миксому лечат оперативным вмешательством.
- Гипоксия устраняет ИВЛ.
перейти наверх
Как развивается остановка сердца
В общем и целом, профилактические мероприятия экстрасистолии предупреждают различные патологии и болезни, находящиеся в основе ее развития. Это ИБС, кардиомиоппития, миокардиты и так далее. Кроме того, в рамках профилактики предупреждаются их обострения. Поэтому рекомендовано исключение лекарственной, продуктовой, химической интоксикации (чтобы не провоцировать болезнь).
Больные, имеющие желудочковую экстрасистолию без симптомов (без других проблем с кардиологией), должны соблюдать диету, в которой много солей магния и калия. Кроме того, им стоит перестать курить, употреблять спиртные напитки и много кофеина. Нельзя перенапрягаться.
коголь также провоцируют развитие недуга, причиняющего серьезный дискомфорт. Следите за нагрузками…
Причины асистолии принято подразделять на кардиальные и внесердечные. Первую категорию этиологических факторов составляют:
- ишемическая болезнь сердца;
- острый коронарный синдром, инфаркт миокарда;
- миокардиты;
- перикардиты с тампонадой сердца (результат лечения виден сразу после эвакуации скопившейся жидкости);
- врожденные и приобретенные сердечные пороки (в т. ч. стеноз аорты, поражение клапанного аппарата);
- кардиомиопатии;
- травмы сердца;
- проведение инвазивных врачебных манипуляций (коронарография, катетеризация полостей сердца и крупных сосудов), осуществление прямой кардиостимуляции.
Прекращение сердечного ритма является возможным осложнением данных мероприятий.
Развитие асистолии могут провоцировать нарушения гомеостатических констант. Что такое экстракардиальные факторы?
1) Различные нарушения со стороны сосудистого тонуса при шоке.
2) Значительное уменьшение объема циркулирующей крови.
3) Тромбоз в области крупных ветвей легочного ствола.
4) Рефлекторная остановка сердечной деятельности при раздражении блуждающего нерва вследствие тупой травмы живота.
5) Скопление воздуха в плевральной полости (пневмоторакс).
6) Нарушения газового состава крови (дефицит O2 и/или преобладание CO2).
7) Выраженные электролитные изменения: низкая pH крови, резкое повышение калия и кальция, азотистых соединений. Повышенная продукция стрессовых гормонов.
Передозировка медикаментами, индивидуальная реакция на барбитураты, наркотические средства, адреноблокаторы, хинидин, сердечные гликозиды.
9) Все состояния, приводящие к невозможности поступления кислорода в легкие (утопление, удушение, аспирация инородными телами).
10) Поражение электрическим током и молнией.
Патогенетический процесс асистолии зависит от изначального состояния миокарда, качества, а также выраженности этиотропного фактора. Может развиться остановка сердца на уровне главного водителя ритма (синусового узла), блокада в AV-соединении либо первичная асистолия желудочков.
Лечение асистолии начинают вне зависимости от доступности специализированной помощи. Каждый человек должен быть обучен первичным реанимационным мероприятиям.
Для выполнения СЛР на уровне рядового гражданина необходимо уметь проводить искусственную вентиляцию легких и закрытый массаж сердца.
ИВЛ осуществляют «рот-в-рот» и «рот-в-нос», у детей возможен смешанный вариант с одновременным вдуванием воздуха в носовую и ротовую полость. Предварительно проверяют проходимость дыхательных путей, максимально очищают их от слизи, рвотных масс, при утоплении — от воды и тины. Через платок выдыхают воздух в рот или нос пострадавшего с перекрытием обратного потока воздуха (прием «рот-в-рот» требует закрытия носа и наоборот).
Эффективность оценивают по движениям грудной клетки.
Закрытый массаж сердца выполняют чуть выше мечевидного отростка над проекцией сердца (ориентир – нижняя треть грудины), с крестообразной постановкой кистей и выпрямленными в локтевых суставах руками. Компрессии осуществляют на глубину до ¾ от толщины грудной клетки. Присутствие пульсовой волны со стороны сосудов шеи в этот момент говорит о правильности выполнения мероприятий.
В идеальных условиях реанимацию проводят вдвоем, стремясь достигнуть частоты массажа сердца до 100 в минуту, на каждые 30 компрессий приходится 2 вдувания в легкие.
Как долго живут при асистолии?
Говорить о благоприятных прогнозах при асистолии не приходится, поскольку в редких случаях человек получает достаточную помощь. Как долго живут при асистолии? Счет идет на минуты, когда прекращаются основные функции организма: сердцебиение, дыхание и работа головного мозга.
В большинстве случаев наступает летальный исход. Даже при своевременной доставке больного в больницу лишь в 15% случаев удается спасти от смерти.
Как часто проявляется асистолия? У новорожденных она встречается с частотой 72.1 на 100000, в детском возрасте – 3.73, у подростков – 7.37, во взрослом возрасте – 126.5.
Желудочковая фибрилляция дает более благоприятные прогнозы (в 4 раза больше), нежели асистолия. Однако смертельный исход наблюдается в обеих вариациях. Если происходит разрушение клеток головного мозга или других органов, тогда прогнозы становятся еще более неблагоприятными.
Клинические проявления
Остро развившаяся асистолия желудочков проявляется отсутствием сознания, расширением зрачков, невозможностью определения пульса на магистральных сосудах и выслушивания сердцебиения.
Одновременно с этим или несколько позже прекращаются дыхательные движения грудной клетки. Состояние требует срочного проведения сердечно-легочной реанимации (СЛР).
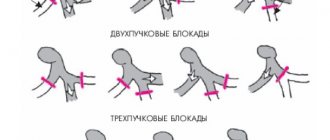
Остановка сердечной деятельности может происходить постепенно. Для поэтапного развития атриовентрикулярных блокад с последующей асистолией характерны приступы Морганьи-Адамса-Стокса.
У пациента мутнеет сознание, больной возбужден, затем наступают клонико-тонические судороги, прерываются сердечные сокращения.
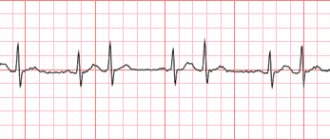
Асистолия на ЭКГ регистрируется как прямая линия. При записи кардиограммы перед полной остановкой сердца нередко выявляются различного рода хаотичные осцилляции, фибрилляции желудочков или прежде присутствуют блокады.
Алгоритм оказания помощи
Лечение асистолии сердца по утвержденным клиническим протоколам подразумевает проведение реанимационных мероприятий при наличии признаков остановки кровообращения. На догоспитальном этапе (до приезда бригады скорой помощи, которую должны вызвать свидетели) необходимо:
распрямление и освобождение дыхательных путей (расстегнуть узкий воротник, удалить инородные предметы с ротовой полости).
- проведение дыхания «рот-в-рот»;
- непрямой массаж сердца (не менее 100 компрессий в минуту) – этот метод искусственного сокращения миокарда способствует минимальному восстановлению гемодинамики. Эффективность мероприятия обеспечивается активацией нервной системы и синусового узла.
Врачи скорой помощи используют внутривенное введение адреналина, который способствует активации вегетативной нервной системы и запуску сердечной деятельности.
В условиях госпиталя пациента лечат от возникших последствий реанимации («послереанимационная болезнь») и первичной причины остановки кровообращения, что подразумевает:
- адекватную вентиляцию легких (с помощью аппарата или кислородотерапии);
- хирургические вмешательства при травмах;
- коррекция метаболических процессов;
- применение антидотов;
- введение внутривенно раствора глюкозы;
- заместительная терапия препаратами крови после значительной утраты и гиповолемии.
Народных методов лечения или профилактики асистолии не существует, остановка сердечной деятельности – один из признаков смерти, при которой требуется неотложная реанимация.
Каков прогноз при диагностике данной болезни?
Развитие асистолии желудочков сопровождается классическими симптомами клинической смерти:
бессознательное состояние (при внезапном развитии – человек падает);
- отсутствие пульсации на сонных артериях;
- реакция зрачка на свет (патологическое расширение).
- отсутствие дыхания;
- снижение мышечного тонуса;
Патофизиологические механизмы развития признаков основаны отсутствием электрического импульса, который вызывает сокращение мышечной массы миокарда. Остановка кровообращения ведет к нарушению транспортировки глюкозы и кислорода к жизненно важным органам: легким, головному мозгу и сердцу.
Вследствие метаболических изменений нарушается контроль нервной системы (центральной и вегетативной) над сознательной активностью, непроизвольным дыханием и сердцебиением.
Диагностический алгоритм при подозрении на асистолию включает:
- проверку реакции пациента на голос, зрительные образы;
- измерение пульса на сонных артериях;
- проверка наличия дыхания;
- реакция зрачок на свет (ночью используется специальный фонарик).
Постановка диагноза «асистолия» проводится по данным электрокардиографии, на которой определяется изолиния (ровная линия, без зубцов и других признаков активности проводящей системы сердца).
Прогноз при этом заболевании зависит от двух обстоятельств: есть ли органическое повреждение органа, и каков уровень разрушения желудочков. Самые серьезные заболевания – появившиеся после острого ИМ, а также таких заболеваний, как кардиомиопатия, миокардит. Если морфологические изменения выражаются сильно – возможно мерцание, как предсердий, так и желудочков. Если сердце не поражено полностью, это состояние не оказывает серьезного влияния на прогноз.
Если наджелудочковые экстрасистолии проходят в злокачественной форме, возможно развитие мерцательной аритмии. Если это желудочковые экстрасистолии – может возникнуть стойкая желудочковая тахикардия, наступить летальный исход. Экстрасистолии функционального типа, как правило, бывают доброкачественными.
Профилактика
Чтобы избежать развития первичной асистолии, обусловленной поражением структур миокарда, необходимо имплантировать такому больному кардиостимулятор.
Для предотвращения вторичной асистолии следует вовремя выявлять и лечить соматические заболевания. Не существует профилактических мероприятий, которые бы со 100% гарантией, предупредили внезапную остановку сердца. Рискуют все – даже здоровые люди.
Общие правила, минимизирующие риск поражения, сводятся к соблюдению принципов здорового образа жизни:
- Борьба с вредными привычками – табакокурением, злоупотреблением алкоголем, приемом наркотиков.
- Полноценная двигательная активность — пешие прогулки, посильные виды спорта, плавание, езда на велосипеде.
- Правильное питание — обогащение рациона витаминами и минералами, отказ от фаст-фуда, полуфабрикатов, консервов.
- Оптимальный режим труда и отдыха, восьмичасовой ночной сон.
- Своевременное лечение имеющихся заболеваний, санация очагов инфекции.
- Самостоятельный контроль уровня артериального давления и частоты сердечный сокращений.
- Ежегодное посещение кардиолога с профилактической целью.
Асистолия – смертельно опасное состояние, требующее срочной госпитализации и оказания неотложной медицинской помощи. Даже своевременные лечебные мероприятия не всегда спасают жизнь больных.
Симптоматика
Перед развитием асистолии наблюдается продромальный период, при котором происходит общее ухудшение состояния больного. У пациента возникают различные симптомы, свидетельствующие о начавшихся патологических процессах в сердечнососудистой системе. Это:
- общая слабость;
- поверхностное дыхание и одышка;
- сильное сердцебиение;
- неприятные ощущения в районе груди.
Вышеописанные симптомы возникают примерно у двух третьих пациентов с асистолией. Оставшаяся группа больных не ощущает никаких изменений при приближении приступа. У них заболевание выявляется внезапно, сопровождаясь следующими признаками:
- ари src=»https://mirkardio.ru/wp-content/uploads/2017/10/asistoliya-serdca-chto-ehto-takoe5.png» class=»aligncenter» width=»791″ height=»445″[/img]
- снижение артериального давления;
- проблемы с дыханием.
Спустя несколько минут самочувствие больного ухудшается, сердце прекращает работу, что ведет нарушению кровообращения, потере сознания и остановке дыхания. Такое состояние считается клинической смертью. Вернуть пациента к жизни можно только при условии своевременно оказанной первой помощи.
При остановке сердца у некоторых больных в течение нескольких минут продолжаются дыхательные движения. Однако их низкая частота и поверхностность не позволяют в должной степени насыщать организм кислородом.