Когда я училась в институте, медосмотры у нас были два раза в год. В сентябре и в мае. Всё проходило в течение одного дня в медцентре, у которого с институтом был заключен договор на медицинское обслуживание студентов. Как правило, для нашего факультета, это был четверг, а потом пятница (для парней осмотры происходили в этот день, а четверг был у них выходной) для нас всегда был выходной. А суббота у нас всегда считалась днём самостоятельной работы. Так что получались потом маленькие каникулы. Что же входило в осмотр? В сентябре: общий анализ крови, стоматолог, окулист, флюорография, ЭКГ, УЗИ брюшной полости, терапевт, гинеколог, хирург и тест общего физического развития. В мае все тоже самое, но без флюорографии. Все начиналось с того, что тебе предстояло выбрать, какой врач будет в твоем списке первым и в какой последовательности тебе после идти по специалистам. Такой метод почти исключал бесполезное ожидание в очередях. Самое больше, своего визита приходилось ждать 40 минут. Почти обо всех специалистах расскажу кратко. Везде все было сделано с максимальной заботой о нас. Даже в кабинет флюорографии мы заходили по одному. Но все происходило очень быстро, не ломалась аппаратура, не заканчивалась пленка (или что там внутри аппарата) . Зашла, разделась….вдохнуть и не дышать, оделась вышла. На всё меньше пяти минут. Терапевт (женщина) просила раздеться до пояса, «слушала» сердце, легкие, измеряла давление, температуру на момент обследования, спрашивала о жалобах….стандартно в общем. На всё посещение около 15 минут. В кабинете ЭКГ раздеваться нужно было до трусов; уляжешься на кушетку, а тебе еще сначала «выслушают» сердце, а потом уже ЭКГ…тоже в пределах 20 минут. Для УЗИ брюшной полости нужно было снять верхнюю одежду и немного приспустить брюки. В этот кабинет даже запускали по трое. У хирурга (это был седовласый мужчина около 60 лет) надо было раздеваться до нижнего белья. Он проверял осанку (для этого просил расстегнуть расстежку лифчика), очень тщательно изучал пупок, затем стопы, на наличие плоскостопия, стучал по коленкам молотком, тоже все стандартно, единственный не совсем приятный момент был, когда врач просил повернуться к нему спиной, наклониться и спустить трусы до колена, ну и это тоже стандартно. В завершении осмотра хирург осматривал грудь. (Обычно врач произносил весёлую фразу : «Приготовьте грудь для осмотра», (да лифчик приходилось снимать). Грудь осматривалась в положении стоя. Осмотр хирурга занимал около 25 минут. Гинеколог осматривала в три этапа: сначала расспросы о половой жизни, месячных и жалобах, потом раздеваешься снизу…и на кресло. Странно, но девственниц осматривали на том же кресле специальными маленькими зеркалам и еще плюс ректально, а потом еще кушетке осматривали более….скажем там всесторонне и тщательнее. Первые два курса была девственницей. Точно знаю отличия. Хотя казалось бы, надо наоборот. Еще делали УЗИ малого таза и вагинальное УЗИ. Потом снизу одеваешься, сверху раздеваешься и тебе очень внимательно осматривают грудь. В положении стоя, сидя и лежа. И еще делают УЗИ молочных желёз. Обычный осмотр со всеми раздеваниями –переодеваниями минут 35-40, а девственниц около 50. Единственное, что во всех этих кабинетах немного всегда смущало, так это отсутствие ширмы. Раздеваться приходилось ,всегда практически смотря «глаза в глаза врачу» О стоматологе, окулисте и анализе крови, говорить вообще не буду, здесь все совсем стандартно.
А вот хотелось бы подробнее рассказать об этом самом Тесте общего физического развития. Назначение этого теста я не могу понять до сих пор. Начну с того, что данное обследование проходило в обнаженном виде.
Отдельно следует рассказать о входе в кабинет. Без вызова в этот кабинет входить было строго запрещено. Даже людям в белых халатах. Если ты первая, то понятно. Загорелась надпись «Войдите». Вошла. Перед тобой две кабинки-ширмы, выбираешь любую, заходишь, раздеваешься и подходишь к врачу. Если нет, то как только для тебя загорается сигнал «Войдите!». Заходишь. Выбираешь свободную кабинку-ширму. Раздеваешься, ждешь пока твоя предшественница покинет кабинет, затем выходишь к врачу. По окончании твоего осмотра, как только ты проходишь в кабинку, чтобы одеться, вызывают следующую.
Вот…а теперь об этом осмотре. Здесь всегда был врач мужчина. Стоишь на теплом ковре голая перед ним. А он сначала спрашивает о белье, которое ты носишь, затем изменениях, которые произошли с предыдущего осмотра. И говорить надо было обо всем: о изменении цикла, о смене партнера, о случайной связи, если таковая имела место, о предпочтительной позе для секса, о том, что больше возбуждает…. Даже гинеколог не задавал таких вопросов. Потом измеряли рост и вес. Затем начинались измерения: объема головы, шеи, талии, длины ног от бедра до пола, длину стоп, расстояние от одного плеча до другого, объем груди (причем измерения проводились в трех положениях : стоя, сидя, лежа <�на кушетке>, затем измеряли «длину» и «ширину» каждой ягодицы, причем тоже в положении стоя и лежа. Затем измеряли «стороны треугольника». После этого расстояние от соска до соска: в положении стоя, лежа, сидя, а еще в положении, скажем так «позы для отжимания». И еще расстояние от соска до соска измерялось, при максимально сведенных вместе грудях. Затем расстояние от каждого соска до пупка: это в положении стоя и лежа. Потом измеряли расстояние между грудей: здесь сидя, лежа, стоя. Затем измеряли каждую «сторону» грудей отдельно: в положении стоя и лежа. Затем ореолы сосков…В руках врача появлялся прибор, похожий на циркуль. В общем…сосок принимался за , таким образом измерялся «радиус» и «диаметр» Тоже в положении: стоя, сидя и лежа. Следующее измерение делали только в положении лежа. На соски укладывали такие приборы, похожие на мембраны фонендоскопа, они были до ужаса холодными, по всему тело проносилась дрожь, а соски становились похожими на «башенки». Тут же записывалось время, за которое соски стали «башенками», а том измерялась длина этих «башенок». А дальше время, пока соски придут в «нормальное» положение. После этого была серия совершенно странных упражнений, в которые входили и умение как можно дольше продержаться в положении на одной ноге, другая согнута в коленке и пятка упирается в колено выпрямленной ноги под углом 90 градусов, спина прямая, руки в стороны, глаза закрыты; просто время «стояния» на одной ноге, без этих наворотов ,бег на месте до изнеможения (считалось время этого бега и время приходя дыхания в норму), затем просто прыжки на месте, затем с хлопками, потом приседания просто и пистолетиком (и всё это до твоего предела изнеможения), затем упражнения на пресс (все по той же схеме). После всего этого отправляли снова на кушетку, просили лежать и дышать спокойно до полного восстановления сердцебиения и дыхания, потом еще серия тестов: лежишь на спине спокойно, руки «по швам» и шепотом считаешь до 11, затем правую руку поднять вверх и вытянутую разметить за головой, снова считаешь до 11 и возвращаешь в положение «по швам», затем тоже с левой рукой, затем обе руки понимались вверх и на счет 11 возвращались обратно, потом руки надо было так же тянуть перед собой, а потом ноги: правую максимально вверх, до 11считаешь вниз, затем левую, потом обе, в заключении сначала как бы одной грудью тянешься вверх, затем второй, потом обеими, дальше снова до полного восстановления дыхания, а дальше врача как бы «слушал» всю полностью прибором, похожим на фонендоскоп, сначала лежа на спине, а потом лежа на животе. Затем снова надо снова лечь на спину и максимально втянуть живот, досчитать до пяти, затем максимально «надуть» снова до пяти, и опять сначала. И так 27 раз. Очень непростое упражнение, скажу я Вам. Почти задыхаешься к концу выполнения. И это если, в общем то за собой следишь, спортом занимаешься. Затем просил спокойно лежать на кушетке некоторое время, а потом тебе разрешали пойти одеваться. На всё это уходило около часа. Врач вел себя очень деликатно, никакой грубости, подгона…типа «делай быстрее», никаких колких замечаний. Да и к пятому курсу последовательность хорошо очень запоминалась. Странно, но посещение именно этого кабинета ни у кого не вызывало чувства стыда, для многих это становилось стартом интимных отношений. Я лично после первого визита в этот кабинет разрешила моему парню снять с меня лифчик. И именно после очередного визита в этот кабинет случился «первый раз». Врач сказал, что мне пора переходить к более тяжелой артиллерии, чем полностью обнаженные ласки. В листе выписке, который давали на руки после осмотра, где содержались результаты всех обследований и рекомендации, напротив Теста всегда значилось, что тест общего физического развития пройден на должном уровне и всё.
Что такое ЭКГ?
Электрокардиогра́фия — неинвазивная технология графической регистрации разности потенциалов электрического поля, образующихся при работе сердца. Проводится с помощью электрокардиографа.
Прибор имеет электроды, которые крепятся на определенные точки на теле пациента. Они улавливают электрические импульсы сердца, которые после усиления фиксируются гальванометром и регистрируются на бумаге с помощью кривых линий. В результате получается кардиограмма, которая подлежит дальнейшей расшифровке врачом-кардиологом или терапевтом.
Цель и задачи
Снятие электрокардиограммы необходимо для диагностики нарушений в работе сердца, а также является обязательным элементом ежегодной диспансеризации населения. Кардиологи рекомендуют делать ЭКГ каждый год всем людям после 40 лет.
Глядя на кардиограмму, врач оценит:
- Частоту (пульс), ритмичность и регулярность сердечных сокращений.
- Физическое состояние сердца.
- Наличие нарушений электролитного обмена (калий, кальций, магний и другие).
- Проводящую систему сердца (различные блокады и аритмии).
- Эффективность лечения при острых и хронических заболеваниях.
- Локализацию, размеры и степень поражения при ишемии и инфаркте миокарда.
- Присутствие сердечных осложнений при заболеваниях других органов и систем (тромбоэмболия легочной артерии).
Причины пройти обследование
Кардиограмма делается при малейших жалобах:
- на перебои в работе сердца;
- одышку;
- тяжесть и боли за грудиной;
- слабость, головокружение;
- повышенное давление;
- боли в спине, груди и шее.
- перед операциями;
- на профосмотрах;
- при беременности;
- если есть риск развития сердечных заболеваний;
- для получения медицинской книжки при устройстве на работу.
Для полноценной диагностики одной кардиограммы недостаточно. Выводы о вашем здоровье врач сможет сделать на основе комплексного обследования, учитывая результаты других обследований, анализов, ваши жалобы и историю болезни.
Какой врач делает?
В поликлинике направление на кардиографию дает терапевт. А врач, который её расшифровывает, называется кардиолог.
Также сделать заключение также может:
- врач функциональной диагностики;
- врач скорой помощи;
- семейный доктор;
- педиатр.
Саму процедуру проводят медсестры в специально оборудованном кабинете.
После получения результатов исследования необходимо записаться на прием к врачу, который назначил ЭКГ, чтобы получить рекомендации или назначения по лечению.
Как выбрать бюстгальтер кормящей маме
В период кормлений грудью выбирайте белье из натуральной гипоаллергенной, дышащей и гладкой ткани, без швов и желательно без косточек. Важно, чтобы материал не натирал кожу и соски, не жал и не сдавливал молочные железы. А чтобы молоко не просочилось через белье или одежду, можно использовать специальные вкладки или прокладки для груди.
Если вы предпочитаете синтетические изделия с рюшами или кружевами, выбирайте модели с вставками из хлопка внутри. Они должны полностью закрывать сосок и ареолу. При выборе модели с косточками не забывайте, что последние должны быть выполнены из пластика. И не носите подобные изделия слишком долго.
Для кормящих мам выпускают модели с чашками клапанами, где надо только отстегнуть верхнюю часть. Таким образом, вы быстро сможете освободить грудь и покормить малыша. При выборе белья обязательно примерьте предмет и оставьте на несколько минут. Обратите внимание на кожу, после белья не должны оставаться следы от лямок.
Регулярно стирайте лифчик, так как он находится в постоянном и плотном контакте с кожей. Кстати, эксперты не рекомендуют носить бюстгальтер два дня подряд, так как за это время он не успевает восстановить форму чаши и эластичность. Обязательно подбирайте модель по размеру. Она не должна сильно обтягивать или прилегать к телу.
Выбирайте изделие с широкими лямками, чтобы оно правильно придерживало грудь и не сдавливало молочные железы. Важно, чтобы материал был безопасным, не царапал и не травмировал кожу, не вызывал аллергической реакции. Подробнее о видах и выборе белья для грудного вскармливания, читайте по ссылке .
Подписывайтесь на нашу группу Вконтакте
Подготовка к обследованию
Правила подготовки к ЭКГ:
- В день проведения процедуры стоит воздержаться от употребления кофе, чая и энергетических напитков.
- Не есть тяжелую пищу за 2 часа до исследования.
- Не принимать седативные медикаменты. Если вы регулярно пьёте кардиологические препараты (антиаритмические, бета-блокаторы, сердечные гликозиды) — обязательно сообщите об этом врачу.
- Курильщикам за час до ЭКГ отказаться от сигарет.
- Не подвергать себя физическим нагрузкам. Желательно прийти за 10–15 минут до обследования и отдохнуть на кушетке.
- Не использовать жирный крем и лосьон в области груди.
- Одежда должна быть удобной, чтобы можно было быстро оголить запястья, голени и грудь. А также придется снять все металлические украшения и часы.
- Обязательно возьмите с собой предыдущие кардиограммы и результаты анализов.
Стандартная схема проведения исследования
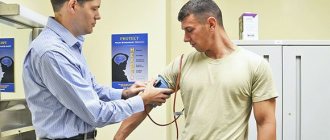
Врач делает ЭКГ следующим образом:
- Перед установкой датчиков убеждается, что на теле больного не присутствуют металлические украшения. Тело пациента освобождается от лишней одежды, обнажается верхняя часть туловища, область запястий и голеней.
- Точки прикрепления электродов обрабатываются специальными составами для лучшего прикрепления датчиков к поверхности кожи.
- Человек принимает горизонтальное положение, лежа на спине. Перед тем как сделать ЭКГ, врач записывает всю информацию о пациенте.
- Датчики фиксируются на теле при помощи специальных зажимов. Приборы размещают в нижней части предплечий, внешней и внутренней области голеней.
- Грудные отведения прикрепляют к коже грудной клетки в 6 зонах при помощи липкой ленты.
- Датчики подключают к прибору по определенной схеме: красный провод крепят к правой руке; желтый – к левой верхней конечности; зеленый – к левой нижней, белый – к грудной клетке.
- Происходит регистрация отведений. По стандартной схеме датчики регистрируются за счет поочередного соединения: 1 отведение – датчик от левой верхней конечности соединяют с электродом правой руки; 2 отведение – датчик от правой верхней конечности совмещают с электродом левой ноги; 3 отведение – совмещают датчики конечностей, расположенных с левой стороны.
Стандартная схема выполнения ЭКГ
Важно! Во время процедуры человек должен не двигаться и пребывать в спокойном психоэмоциональном состоянии.
Для регистрации электрокардиограммы пациенту рекомендуется следовать некоторым правилам:
- во время диагностического мероприятия ровно дышать и избегать эмоциональных перегрузок;
- не принимать пищу за 2-3 часа до процедуры;
- пациентам с сильной одышкой рекомендуется выполнять процедуру в положении сидя;
- женщинам следует снять бюстгальтер.
У пациентов, которые никогда не делали ЭКГ, часто возникает вопрос – сколько по времени проходит исследование? Ответ: около 3-5 минут. Еще один вопрос, интересующий женщин, – нужно ли снимать лифчик перед ЭКГ? Ответ: при регистрации ЭКГ присоски ставят на поверхность кожи грудной клетки, а любые материалы, в том числе и бюстгальтер, создают помехи.
Для обследования сердечных ритмов, проявляющихся только во время физической активности, применяются нестандартные схемы ЭКГ, например, стресс-тест. Измерения ритма сердца проводятся после упражнений на беговой дорожке или велосипеде. Если у больного имеются противопоказания к физическим нагрузкам, то для проведения стресс-теста ему вводят внутримышечно препараты, стимулирующие работу сердца.
Стресс-тесты назначаются для диагностики у пациента ишемической болезни сердца на ранних стадиях развития, не проявляющейся характерной симптоматикой.
За несколько часов до того, как делается процедура, из рациона исключаются алкогольные и кофеинсодержащие напитки.
Выполнение стресс-теста
Следует знать! ЭКГ сердца по стандартной схеме проводится в лежачем положении. Но при необходимости подтверждения нарушений сердечного ритма или проводимости сердечных артерий процедуру проводят в положении стоя. Перед ЭКГ женщинам понадобится только снять бюстгальтер, а мужчинам желательно сбрить волосы на груди, чтобы запись электрокардиограммы прошла как можно лучше.
Если стресс-тесты регистрируют аномальные показатели, то диагностику проводят с гипервентиляцией легких. Для чего используется эта методика? Неспецифические изменения на кардиограмме могут появиться по двум причинам – из-за усиленной физической активности или в результате заболеваний сердечно-сосудистой системы.
Чтобы понять причину аномалии, врач предлагает пациенту дышать ровно и глубоко. За это время в организме протекают адаптационные изменения, а линия на ЭКГ приобретает нормальный физиологический вид. Если после гипервентиляции сердечный ритм учащается в два и более раза относительно контрольного результата, то пробу считают положительной. Это свидетельствует о наличии у больного нейродисциркулярной дистонии.
Стресс-тест с гипервентиляцией не проводится детям и пациентам, страдающим от проблем с мозговым кровообращением, поскольку исследование может спровоцировать спазм сосудов.
Если у больного отмечается предрасположенность к нерегулярному ритму, то ему назначают холтеровский мониторинг. В этом случае с помощью стандартной схемы не удастся выявить отклонение за несколько минут. Прибор для проведения холтеровского мониторинга имеет 2, 3 или 12 клапанов. Его носят в течение 24-48 часов.
Устройство для холтеровского мониторинга
Как правильно носить устройство? Самоклеющиеся датчики крепят к обработанным участкам кожи. Провода, отходящие от электродов, поступают к записывающему аппарату. Во время исследований человек может вести привычный образ жизни.
Основное условие во время исследования – избегать намокания устройства. Параллельно с холтеровский мониторингом пациент должен записывать моменты появления неприятных признаков в области сердца. Врач будет сравнивать сделанные записи с показаниями устройства.
ЭКГ, как простой и одновременно достоверный способ определения сердечных заболеваний, используется с 1873 года. На деятельности органа кровообращения отражаются не только сердечно-сосудистые патологии, но и другие нарушения в организме. При возникновении неприятных сердечных симптомов сделайте ЭКГ, чтобы врач смог отследить аномалии в работе органа и назначить своевременную схему терапии.
Источник: lechiserdce.ru
Общий алгоритм действий при снятии ЭКГ
- Медработник записывает все данные пациента в журнал.
- Оголяются запястья, голени и грудная клетка.
- В положении лежа прикрепляются электроды. Перед этим кожу обезжиривают спиртом, а для лучшего контакта с датчиками наносят специальный гель, или используют влажные марлевые салфетки.
- Показатели записываются на бумаге, после этого клеммы снимаются, кожа протирается насухо.
Во время прохождения ЭКГ не нужно нервничать и разговаривать. Технология записи абсолютно безопасна и безболезненна. Продолжительность обследования — 10–15 минут.
Дыхание должно быть ровным и спокойным. Может понадобиться регистрация показателей на вдохе. В таком случае медсестра даст команду глубоко вдохнуть и задержать дыхание.
Манипуляция ЭКГ осуществляется в кабинете функциональной диагностики. Помещение должно быть теплым и изолированным от возможных источников электрических помех. Рекомендуется также выключить мобильный телефон.
Как делают кардиографию сердца
Электрокардиограмма записывает электрические сигналы в сердце. Это общий тест, используемый для выявления проблем и мониторинга состояния сердца в различных ситуациях, так как делают ЭКГ и в кабинете функциональной диагностики, и в санитарных машинах, и на дому у пациента.
Электрокардиографическое исследование – неинвазивно, безболезненно и дает быстрый результат. Во время теста датчики (электроды) прикрепляются к конечностям и груди и остаются на несколько мину, что обычно дискомфорта не приносит.
Что такое электрокардиография (ЭКГ)
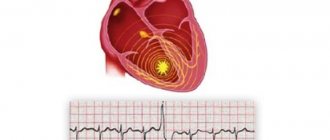
Каждый удар сердца запускается электрическим импульсом, электрокардиограмма записывает время и силу этих сигналов, когда они проходят по миокарду.
Аппарат для регистрации электрических импульсов называется кардиограф, он имеет несколько клемм и электродов, которые собирают информацию из 12 различных областей на коже грудной клетки и конечностей.
Электрическая активность записывается в виде волн на графике, с различными шаблонами, соответствующими каждой электрической фазе сердечного ритма.
График ЭКГ это графическое представления изменения электрического потенциала отделов сердца
Стандартная процедура
Обычно кардиографию сердца проводят на стационарном кардиографе в кабинете функциональной диагностики. В помещении должно быть тепло, чтобы не вызвать мышечного тремора и дискомфорта. Обследуемого укладывают на кушетку лицом кверху, руки свободно располагаются вдоль туловища.
На оголенные участки конечностей выше запястья и щиколотки накладывают клеммы. Перед этим кожу протирают обезжиривающим составом (чаще всего это этанол). Клемма может иметь вид прищепки или же это будет пластина на проводе, которую медсестра зафиксирует с помощью резиновой ленты. Предварительно на электроды наносят проводящий гель или под них подкладывают токопроводящие прокладки.
На оголенную грудную клетку также в определенных точках устанавливают датчики электродов. Для удобства работы они имеют вид присосок, которые легко снимаются и перемещаются в нужные точки. Кожу грудной клетки, перед тем как снять ЭКГ, также протирают для лучшего контакта электродов и кожи.
Обычное положение пациента при записи электрокардиограммы Можете также почитать:ЭКГ при стенокардии напряжения
При записи электрокардиограммы дыхание должно быть спокойным и равномерным, если только от медперсонала не последует команда его задержать. В процессе того, как делается запись показаний, медсестра несколько раз будет переключать ручку прибора. Это соответствует записи показаний с различных отведений.
После окончания записи электроды отсоединяются, а участки тела вытирают насухо. Как правило, вся процедура занимает не более 10 минут.
Женщинам следует учесть, что одевать колготки на процедуру не слишком удобно, поскольку нужно будет полностью оголить лодыжки. Также не следует пользоваться кремами или лосьонами для тела и груди, поскольку они нарушают проводимость тока на коже.
Белье также необходимо снимать, поскольку тугой лиф может нарушать ход грудной клетки, а так называемые металлические «косточки» нарушать показания прибора, кроме того, эта деталь гардероба не позволит установить электроды в нужных точках вокруг груди.
Стресс-тест
Часто некоторые сердечные симптомы появляются только во время физической активности.
Поэтому у таких пациентов необходимо проводить ЭКГ сердца после легкой физической нагрузки (ходьба на беговой дорожке, езда на велотренажере, приседания), которая и называется стресс-тест.
Если одновременно у пациента есть заболевание, мешающее ему выполнять физическую работу, то для стресс-теста вводят лекарственный препарат, стимулирующий работу сердца (бета-блокаторы или препараты калия).
Схема проведения стресс-теста под нагрузкой
Такой вариант исследования используется, когда есть подозрение на ишемическую болезнь сердца в ее начальной бессимптомной стадии.
Особенности подготовки к тесту – исключается курение, кофеиносодержащие напитки и пища, алкоголь и прием лекарственных препаратов за несколько часов до того, как проводится обследование.
Ортостатическая проба
Обычно электрокардиограмму снимают в положении, когда пациент лежит. Но если есть необходимость подтвердить нарушения ритма и проводимости в сердце ваго- или симпатозависимой природы, то процедуру записи проводят стоя.
Женщинам особая подготовка не требуется, а мужчинам желательно сбрить волосы на груди для лучшего контакта электродов и кожи и качественной записи.
Первоначально снимают кардиограмму, как обычно, затем следует короткий отдых, после нескольких минут пребывания в вертикальном положении приступают к записи второго этапа кардиограммы – стоя.
У детей ЭКГ проводят точно так же, как и у взрослых пациентов, в том числе и ортостатические пробы в положении стоя
Тест с гипервентиляцией
Электрокардиограмма при стресс-тесте может зафиксировать неспецифические изменения. Как вариант, это может быть либо последствием физической активности, что является нормой, либо проявления дыхательного алкалоза и гипервентиляции.
Пациенту предлагают глубоко и ритмично дышать около трех минут. За это время происходит целый каскад адаптационных изменений в организме и кривая ЭКГ приобретает характерный вид. Проба признается положительной при учащении пульса в 2 раза от контрольного ЭКГ. Так определяется нейродисциркуляторная дистония.
Гипервентиляция может вызвать спазм коронарных и мозговых сосудов, поэтому ее не проводят маленьким детям и больным с нарушением мозгового кровообращения.
Холтеровский мониторинг
Так выглядит подключенный холтеровский монитор
Наличие у пациента тенденции к нерегулярному ритму, который может появляться и исчезать и его невозможно «поймать» за несколько минут, является показанием к использованию холтеровского монитора сердечного ритма.
Небольшой прибор оснащен обычно двумя-тремя или двенадцатью каналами, носить его необходимо в течение суток-двух. Электроды, как правило, самоклеющиеся, устанавливаются на участки соответственно подготовленной кожи. Мужчинам предлагают побрить грудь. Зачем? Чтобы обеспечить надежный контакт электродов с кожей.
Провода от электродов на груди идут на записывающее устройство с автономным питанием, которое находится в кармане или на плечевом ремне. Во время снятия показателей можно заниматься повседневными делами, только не мочить электроды. Параллельно нужно записывать все моменты, когда проявлялись неприятные сердечные симптомы и время их возникновения.
В последующем врач будет сравнивать такие записи с показателем прибора, чтобы установить причину появления симптомов.
Как видите, метод достаточно прост, но помогает решить многие вопросы функциональной диагностики сердца и вовремя заметить патологические изменения. Причем на деятельности сердца могут отображаться не только свойственные непосредственно ему заболевания, но и любые нарушения в организме. Так что периодическое обследование с помощью ЭКГ должно стать вашей хорошей привычкой.
Источник: https://icvtormet.ru/diagnostika/kak-delayut-kardiografiyu-serdca
Особенности проведения ЭКГ по Слопаку
В медицине есть еще один способ проводить электрокардиографию — ЭКГ по Слопаку. Он отличается от стандартной процедуры. Применяется для диагностики задне-базальных инфарктов миокарда.
- Зеленый — левая нога.
- Черный — правая нога.
- Желтый электрод помещают на пятое межреберье слева по заднеподмышечной линии (на уровне грудного V6).
- Красный последовательно перемещается и используется, чтобы снимать грудные отведения.
Маркировка выглядит так:
- S1 — у левого края грудины;
- S2 — на середине расстояния между отведениями S1 и S3;
- S3 — второе межреберье слева по среднеключичной линии;
- S4 — второе межреберье слева по переднеподмышечной линии.
При этом переключатель контактов должен оставаться на I положении.
Порядок проведения процедуры
Как проводится ЭКГ,
если подошло назначенное время?
Вам предложат снять верхнюю одежду, чтобы ничто не препятствовало доступу к грудной клетке, и освободить голени. Места, где будут крепиться электроды, обработают спиртом, на которые нанесут специальный гель.
Следующий этап сводится к креплению манжетов и присосок. Их фиксируют на руках, в области щиколоток и груди. Десять электродов отследят ритм сердца, и выдадут зашифрованный результат.
Расшифровка результатов будет эффективной, если пациент выполнил все указания по подготовке к ЭКГ
Сердце играет роль электрического генератора. Ткани организма имеют высокую степень электропроводности, что разрешает отмечать электрические импульсы сердца, прикладывая электроды к участкам тела. Показания биопотенциалов обрабатывает электрокардиограф, и выдает данные в виде суммарной картины – распространения сигналов возбуждения по мышце в графическом изображении. Конкретнее — разность электрического напряжения.
Распространению импульса по отделам сердца способствует деполяризации клеток миокарда
, во время которой часть клеток приобретает положительный заряд, другая часть — отрицательный. Так возникает разность потенциалов. В случае полной деполяризации (сокращение) или реполяризации (расслабление) клетки разность напряжения не отмечена. Прибором записывается ЭДС — электродвижущая сила сердца.
После того, как проведено ЭКГ, врач получает представление о работе органа и имеющихся отклонениях.
Электрокардиограмма способна выявить:
- аритмию
- ишемию
- инфаркт миокарда
Как делают ЭКГ женщинам
ЭКГ женщинам делают точно так же, как и мужчинам. Единственной особенностью является то, что девушки снимают лифчик, так как импульс не проходит через ткань бюстгальтера. По той же причине не желательно надевать колготки или чулки.
Есть ли особенности проведения при беременности?
Противопоказаний для ЭКГ во время беременности нет. Это такой же этап наблюдения за здоровьем будущей мамы, как и УЗИ. Именно поэтому женщинам не стоит отказываться от выполнения такого исследования.
Во время вынашивания плода сердце испытывает повышенную нагрузку. На протяжении беременности ЭКГ назначается 2 раза. Кроме этого, электрокардиограмма выполняется не только женщине, но и плоду — такое исследование называется КТГ (кардиотокография).
При беременности на кардиограмме появляются следующие изменения:
- смещение электрической оси сердца влево;
- увеличение пульса, единичные экстрасистолы;
- отрицательный зубец Т в третьем и четвертом отведении;
- укороченный интервал PR;
- патологический зубец Q в третьем отведении и aVF (отведение от правой руки).
Бюстгалтер при ГВ: за и против
Если бюстгальтер подобран неправильно, он, действительно, может принести вред. Такое белье затрудняет приток и движение молока по протокам, что ухудшает лактацию, травмирует соски и грудь. Оно провоцирует появление комочков и узелков в молочных железах, образует застой молока и вызывает лактостаз. Без своевременного вмешательства он перерастает в мастопатию и другие сложные заболевания.
Если кормящей маме комфортно без лифчика, то носить белье в процессе лактации не обязательно. Однако многим женщинам приходится трудно, так как грудь из-за молока становится объемнее и тяжелее. В данном случае нужна поддержка и фиксация. Тогда важно правильно подобрать модель бюстгальтера. Кстати, сегодня изготавливают специальное белье для кормящих.
Расшифровка показателей
ЭКГ оценивают по нескольким признакам:
- Ритм — правильный и регулярный. Без внеочередных сокращений (экстрасистол).
- Частота сердечных сокращений. В норме — 60–80 уд./мин.
- Электрическая ось — в норме R превышает S во всех отведениях, кроме aVR, V1 — V2, иногда V3.
- Ширины желудочкового комплекса QRS. В норме не больше 120 мс.
- QRST — комплекс.
QRST — комплекс в норме
Краткое обозначение основных элементов пленки:
- зубец P — показывает сокращение предсердий;
- интервал PQ — время достижения импульсом атриовентрикулярного узла;
- комплекс QRS — показывает возбуждение желудочков;
- зубец Т — обозначает деполяризацию (восстановление электрического потенциала).
Видео о нормах ЭКГ от канала Mass Medika.
Терминология и расшифровка результатов
Исследование займет несколько минут, столько же потребуется, чтобы расшифровать результат.
Результаты записывают на бланке или прямо на графике в виде специальной аббревиатуры, расшифровать которую может не только врач, но и сам обследуемый.
ЧСС — это частота сокращений сердца. Нормой для взрослого человека считается 60 – 90 сокращений в минуту. Цифры больше или меньше говорят о брадикардии или тахикардии.
ЭОС — так называется электрическая ось сердца, которая показывает положение этого органа относительно грудной клетки. Ось может быть вертикальной или отклоненной от вертикали под любым градусом.
Гипертония часто сопровождается левосторонним отклонением или горизонтальным положением оси. У лиц с лишним весом ЭОС часто горизонтальная, у худых – вертикальная.
Изменения ЭОС всегда настораживает: в случае если это произошло, после ЭКГ требуется провести более тщательное обследование.
Мерцание — встречается у большинства людей старше 60-ти лет. Это нарушение сердечного ритма, оно не имеет симптомов, но без лечения может закончиться инсультом, так как ведет к тромбообразованию.
Если на ЭКГ выявлена мерцательная аритмия, пациенту назначается антитромботическая терапия, даже если от больного до этого момента не поступало никаких жалоб.
Синусовая аритмия — нарушение ритма сокращений. Синусовая аритмия бывает двух видов: дыхательная, не требующая лечения, и недыхательная, которая требует более глубокого изучения.
Именно чтобы выявить недыхательную аритмию, при прохождении ЭКГ врач просит исследуемого задерживать дыхание.
Экстрасистола — так называется болезненное произвольное сокращение сердца, вызывающее аномальный электрический сигнал.
Это наиболее частое отклонение в работе сердца, которое выявляется в результате ЭКГ. Не все систолы являются признаком болезни, хотя больные активно на них жалуются.
В большинстве случаев они свидетельствуют о физическом перенапряжении, вегето-сосудистой дистонии, стрессах. Видео: