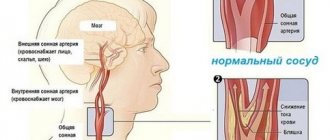
Характеристика гиперкапнии
Гиперкапния — повышение уровня углекислого газа в крови и тканях человека. Встречается и другое название состояния — гиперкарбия.
По характеру происхождения выделяют две формы:
- Эндогенная — изменения, происходящие в организме человека в результате воздействия патологий, сопровождающихся дыхательной недостаточностью.
- Экзогенная — длительное пребывание в условиях с повышенной концентрацией углекислого газа.
Гиперкапния — увеличение количества углекислого газа в крови
Большое значение имеет кислотно-щелочной баланс. При повышении давления углекислого газа в крови равновесие нарушается — кислотность увеличивается.
Видеоролик о процессе газообмена в лёгких
Причины возникновения гиперкапнии
К образованию патологического состояния приводят следующие причины:
- Изменение дыхания в результате:
- сколиоза;
- пневмосклероза;
- повреждения грудной клетки;
- синдрома Пиквика;
- слабости периферической скелетной мускулатуры (при мышечной дистрофии и иных состояниях);
- ожирения.
- Угнетение дыхательного центра из-за факторов:
- поражения ЦНС;
- использования лекарств (ингаляционных, анестетиков);
- остановки кровообращения.
- Нарушение газообмена, протекающее при следующих заболеваниях и ситуациях:
- плеврите;
- пневмотораксе;
- гипертермии злокачественного характера;
- сепсисе;
- хронической обструктивной болезни лёгких;
- болезни Хаммана-Рича;
- попадании содержимого желудка в дыхательные пути;
- респираторном дистресс-синдроме.
Поражение одного или нескольких элементов легких приводит к ухудшению дыхания и повышению концентрации углекислого газа
Образование экзогенной форм гиперкапнии связано с факторами:
- неправильным дыханием;
- гипервентиляцией (избыточное насыщение кислородом) при погружении на большую глубину (во время дайвинга) или после оксигенотерапии;
- длительным нахождением в помещениях с плохой вентиляцией;
- повышением концентрации углекислого газа во время пожара;
- сбоями в работе аппаратуры, применяемой при проведении оперативного вмешательства.
Многие люди, занимающиеся дайвингом, экономят кислород, совершая редкие выдохи. Такая ошибка даст о себе знать через некоторое время в виде развития гиперкапнии.
Экстренная медицина
Нарушения внешнего дыхания приводят к расстройствам газообмена в легких, которые могут проявляться в виде трех основных синдромов: гипоксии, гиперкапнии и гипокапнии.
В артериальной крови в норме содержится 95—98% HbО2, напряжение О2 (рО2) равно 100 мм рт. ст., напряжение СO2 (рСО2) равно 35— 45 мм рт. ст.
Синдром гипоксии. Если в артериальной крови содержание HbО2 менее 95%, то это состояние называют гипоксемией. Гипоксемия является частным проявлением общего синдрома гипоксии т. е. дефицита кислорода в организме. Кислородное голодание, как известно, может быть обусловлено нарушениями газообмена в легких, нарушением транспорта кислорода кровью или утилизации его тканями (см. главу VI).
В клинике различают три стадии развития гипоксии.
Первая стадия — умеренная гипоксия. Больные беспокойны, эйфоричны, реже сонливы. Наблюдается легкий цианоз, дыхание учащено, раздуваются крылья носа, пульс частый, артериальное давление умеренно повышено. В артериальной крови содержится 89—85% HbО2, рО2 —70—55 мм рт. ст. (А. М. Чарный, 1947).
Вторая стадия — глубокая гипоксия. Больные резко возбуждены. Цианоз, дыхание учащено, в акте вдоха участвуют дополнительные дыхательные мышцы, пульс очень частый, артериальное давление повышено. В этой стадии могут наступить судороги и кома. В артериальной крови 87—74% HbО2, рО2 —55—40 мм рт. ст. (А. М. Чарный).
Третья стадия — гипоксическая кома. Больные без сознания, рефлексов нет. Резкий цианоз, ритм дыхания нарушен, может наблюдаться периодическое дыхание, артериальное давление резко падает, сердечная деятельность нарушается и наступает смерть. В артериальной крови 40—30% HbО2, рО2 — 40—20 мм рт. ст. (А. М. Черный).
Синдром гиперкапнии — в организме повышено содержание углекислоты, рСО2 в артериальной крови выше 40 мм рт. ст. При гиперкапнии развивается газовый или дыхательный ацидоз, который может быть компенсированным и некомпенсированным. В клинике различают три стадии развития гиперкапнии.
Первая стадия — умеренная гиперкапния. Больные находятся в состоянии эйфории, плохо спят. Кожные покровы гиперемированы, умеренно увеличено потоотделение, дыхание учащено, бронхиальная секреция усилена, пульс частый, артериальное давление повышено.
Вторая стадия — глубокая гиперкапния. Больные резко возбуждены, агрессивны. Кожные покровы с цианотичным оттенком, обильное потоотделение. Углекислота в норме является естественным возбудителем для клеток дыхательного центра. Однако повышение содержания углекислоты в артериальной крови приводит к угнетению дыхательного центра, вследствие чего дыхание становится редким и поверхностным, нарушается ритм дыхания. Бронхиальная секреция резко усилена, пульс выше 160 ударов в минуту, артериальное давление повышено, увеличена кровоточивость тканей, уменьшено мочеобразование.
Третья стадия — ацидотическая кома. У больных отсутствуют сознание и рефлексы. Кожные покровы цианотичны, артериальное давление резко понижено. Кома развивается постепенно и смерть наступает от остановки дыхания или прекращения деятельности сердца.
Синдром гипокапнии — в артериальной крови уменьшено содержание углекислоты, напряжение углекислоты менее 40 мм рт. ст. Гипокапния развивается при повышении альвеолярной вентиляции, что часто происходит при нарушении центральной регуляции дыхания и при гипоксии различного происхождения. Гипокапния и сама по себе может привести к гипоксии вследствие затруднения диссоциации оксигемоглобина.
При значительной гипокапнии больные вялы, сонливы, апатичны. Кожные покровы бледные и сухие, артериальное давление понижено, пульс частый, реакция мочи щелочная вследствие усиления выделения почками бикарбонатов. При гипокапнии развивается газовый алкалоз, который может привести к спазму сосудов мозга.
Вследствие снижения содержания ионов кальция в крови при нарастании газового алкалоза развивается судорожный синдром — тремор мимической мускулатуры, атетоз пальцев, повышение тонуса дыхательной мускулатуры (Н. Е. Буров, и др.) Затем наступает алкалотическая кома, которая быстро приводит к смерти.
Основы реаниматологии, под ред. В.А. Неговского, 1975г.
Ранние и поздние симптомы патологии
Ранние клинические проявления представлены расширением периферических сосудов, что приводит к усиленному потоотделению и покраснению кожных покровов больного. Повышение уровня углекислого газа становится причиной активизации компенсаторных механизмов, поэтому возникают симптомы:
- бледность кожи;
- повышение тонуса вен;
- увеличение ударного объёма сердца;
- тахикардия.
Поздние признаки связаны с процессом декомпенсации со стороны сердечно-сосудистой, нервной и дыхательной систем, что проявляется симптомами:
- липким и обильным потоотделением;
- посинением кожных покровов;
- заторможенностью или перевозбуждением.
Признаки отравления появляются при увеличении концентрации углекислого газа более 5%. Смертельной дозой считается 30%.
Гиперкапния в период беременности
В период беременности организму требуется больше кислорода, поэтому потребность в нём увеличивается примерно на 20%. В то же время меняется тип дыхания женщины, что связано с ростом матки. Использование брюшного пресса становится невозможным, вдох и выдох осуществляется за счёт использования грудных мышц.
Ситуация усугубляется давлением матки на соседние органы, поэтому глубокий вдох невозможен из-за высокого стояния диафрагмы. Таким образом, беременным женщинам необходимо внимательно следить за своим состоянием, так как вероятность возникновения гиперкапнии значительно возрастает.
Особенности патологического состояния в детском возрасте
Дыхательная система ребёнка более подвержена развитию гиперкапнии, чем у взрослого. Это связано со следующими причинами:
- слабостью дыхательной мускулатуры;
- узкими дыхательными ходами — незначительное воспаление приводит к полному их перекрытию;
- повышенной реакцией организма на раздражение — спазмы, выработка слизи и отеки также ухудшают процесс дыхания.
Поэтому патологическое состояние у детей развивается быстрее и протекает тяжелее.
Особенности состояния гиперкапнии у детей
У детей дыхательная недостаточность при отравлении углекислотой развивается быстрее и протекает тяжелее, чем у взрослых.
Специфика протекания и последствий гиперкапнии в детстве связаны с особенностями анатомии и функциональности системы дыхания:
- узкие дыхательные пути (обуславливают нарушение их проходимости уже при небольшом отёке или скоплении слизи);
- быстрая реакция тканей дыхательных путей на раздражители (отёки, спазм, повышенная секреция);
- слабость дыхательной мускулатуры у детей;
- анатомические особенности — отведение рёбер от грудины почти под прямым углом снижает глубину вдоха.
Увеличенное содержание углекислого газа в крови беременной женщины — опасное состояние и для матери, и для ребёнка. Особенности, усугубляющие или провоцирующие развитие гиперкапнии:
- во время вынашивания малыша необходимость в кислороде у женщины увеличивается примерно на 18–22%;
- в результате роста матки брюшной тип дыхания заменяется грудным, при котором мышцы пресса, как вспомогательные, исключаются из участия в дыхании, что приводит к незавершённости выдоха и накапливанию углекислоты в лёгких;
- растущая матка давит на печень, желудок, поднимает диафрагму, уменьшая дыхательный объём лёгких и не давая возможности углубить вдох с помощью её движения.
Все эти изменения способствуют быстрому развитию респираторного ацидоза уже при небольших расстройствах в работе дыхательной системы.
Последствия:
- дыхательная недостаточность, повышение давления крови, увеличение вязкости или, наоборот, её разжижение с риском кровотечений;
- высокий риск развития эклампсии, ранней отслойки плаценты;
- выкидыш, преждевременные роды;
- гипоксия, дыхательная недостаточность у плода, новорождённого;
- нарушение плацентарного газообмена;
- негативное воздействие диоксида углерода на центральную нервную систему и кору головного мозга младенца, приводящее к развитию следующих патологий: нарушениям формирования органов у эмбриона;
- задержке умственного и физического развития у новорождённого;
- церебральному параличу;
- эпилепсии.
Если младенец переживает роды благополучно, то позднее у него могут развиваться тяжёлые хронические нарушения. Вследствие этого всем новорождённым с респираторным ацидозом требуется интенсивное лечение.
Адаптация организма
Организм пациента стремится избавиться от дефицита кислорода и нормализовать кровообращение, поэтому приток крови к мозгу и сердцу увеличивается. Процесс адаптации дыхательной системы приводит к следующим результатам:
- повышению минутного объёма дыхания;
- снижению уровня углекислого газа;
- восстановлению кислотности.
Изменение кислотности приводит к активизации и почечных механизмов, которые характеризуются:
- аммониогенезом — удалением избытка кислот;
- секрецией протонов;
- реабсорбцией ионов бикарбоната.
Причины развития гипокапнии
Гипервентиляция лёгких – состояние, характеризующееся патологическим увеличением частоты дыхательных движений иногда в сочетании с увеличением глубины дыхания (гипервентиляционный синдром).
Данное патологическое состояние может иметь в основе своего генеза множество причин к основным из которых относятся:
- Структурные поражения центральной нервной системы: опухоли, травмы, нарушения мозгового кровообращения;
- Воспалительные заболевания головного мозга – менингиты, энцефалиты;
- Психоневрологические состояния острые и хронические (не всегда болезни): стресс, боль, перевозбуждение, страх, паника, истерия, чрезмерная радость и прочие;
- Лекарственные вещества и некоторые токсины: кофеин, кордиамин, камфора, стрихнин, салицилаты, ботулотоксин;
- Снижение кислородной емкости крови: анемия, кровопотеря отравление угарным газом, курение;
- Гипертермия – повышение температуры тела;
- Раздражение каротидного синуса: поступление к его рецепторам крови бедной кислородом, малого количества крови, воздействие тяжелых металлов и их солей, никотина и прочих веществ;
- Снижение парциального давления кислорода во вдыхаемом воздухе (горная болезнь);
- Тромбоэмболия мелких ветвей легочной артерии и инфаркт легкого;
- Обтюрация (закрытие) единичных бронхов (долевых и сегментарных) инородными телами;
- Обструкция и отек дыхательных путей – бронхиальная астма, аспирационный синдром, вдыхание паров раздражающих веществ;
- Неадекватное проведение искусственной вентиляции легких.
Немаловажное значение в развитии гипервентиляции и гипокапнии имеет формирующийся порочный круг, который состоит из последовательно сменяющихся взаимосвязанных реакций: триггер или отправная точка (любая из причин гипокапнии), развитие клинических проявлений, формирование чувства страха и перевозбуждения и как следствие вновь гипервентиляция, которая замыкает порочный круг. Принципиальным является тот факт, что после ликвидации триггера уже запущенный порочный круг может существовать самостоятельно, что требует лечения направленного не только на первоисточник гипокапнии, но и на разрыв сформированного порочного круга.
Гипокапния одним из своих патофизиологических эффектов имеет газовый (дыхательный) алкалоз – сдвиг кислотно-щелочного равновесия крови в сторону щелочи, что имеет ряд патофизиологических эффектов обуславливающих клинические проявления:
- Патологическое изменение тонуса сосудов: на фоне снижения тонуса периферических сосудов (мышцы, кожа, кишечник) происходит увеличение тонуса сосудов головного мозга и сердца, что в совокупности ведет к падению артериального давления и некоторому снижению сердечного выброса;
- Форсирование диуреза, что ведет к падению артериального давления, электролитным нарушениям и обезвоживанию;
- Рост нервно-мышечной возбудимости;
- Рост сродства гемоглобина к кислороду, что делает связь кислорода с гемоглобином более прочной, вызывая тем самым гемическую гипоксию.
Способы выявления проблемы
Определение состояния больного происходит не только при обнаружении симптомов гиперкапнии во время осмотра, но и с помощью лабораторного и инструментального методов исследования:
- анализ крови — выявление уровня бикарбонатов в сыворотке, определение концентрации углекислого газа;
- аэротонометрия — обнаружение напряжения газов;
- спирометрия — оценивание внешнего дыхания;
- капнография — диагностика количества углекислого газа в выдохе пациента.
Капнограф позволяет определить количество углекислого газа
Эффективность капнографии основана на диффузных свойствах углекислого газа — в выдыхаемом воздухе будет содержаться такое же количество вещества, как и в крови больного.
Диагностика
Поставить правильный диагноз опытный клиницист сможет на основании симптомов и результатов лабораторных исследований.
Врачу необходимо:
- изучить историю болезни — для поиска возможного базового заболевания;
- собрать и проанализировать жизненный анамнез — для выявления внешних причин, что позволит установить, была ли необходимость в проведении такой процедуры, как пермиссивная гиперкапния;
- оценить состояние кожных покровов;
- измерять показатели пульса, сердечного ритма и кровяного тонуса;
- детально опросить пациента (если человек находится в сознании) или того, кто доставил потерпевшего в медицинское учреждение — для составления полной симптоматической картины и определения степени тяжести состояния.
Лабораторные исследования:
- общеклинический анализ крови;
- биохимия крови;
- оценка газового состава биологической жидкости;
- анализ на КОС.
Что касается инструментальных процедур, выполняют такие тесты:
- рентгенография грудной клетки;
- ЭКГ;
- ультрасонография;
- КТ;
- МРТ.
Как проводится МРТ
Особенности лечения
Первая помощь больному
При появлении признаков экзогенной гиперкапнии требуется:
- вывести больного на свежий воздух или проветрить помещение;
- обеспечить пациента обильным питьем;
- ослабить воротник одежды или галстука.
В тяжёлых случаях выполняют интубацию трахеи — ввод специальной трубки для обеспечения притока воздуха. Также применяется искусственная вентиляция лёгких и оксигенотерапия, однако требуется быть осторожным — чрезмерное насыщение кислородом приводит к усилению симптомов гиперкапнии, особенно при отравлении лекарствами и обострении хронической фазы болезни.
При склонности к развитию дыхательной недостаточности полезно выполнять следующие действия:
- увлажнять воздух в комнате — подойдут специальные средства или развешанные влажные полотенца;
- очищать дыхательные пути от скопившейся слизи.
Медикаментозное лечение пациента
В зависимости от тяжести развития гиперкапнии назначаются средства:
- Бронхорасширяющие (Аминофиллин, Эуфиллин, Сальбутамол) — улучшают вентиляцию лёгких.
- Диуретики (Торасемид, Циклометиазид, Фуросемид) – повышают растяжимость лёгких, способствуя притоку большего количества кислорода.
- Щелочные растворы (Трометамин, Карбикарб) – используются при тяжёлых состояниях.
- Физический раствор — способствует выведению бронхиального секрета.
Галерея лекарств
Сальбутамол — бронхорасширяющий препарат
Фуросемид повышает растяжимость легких
Эуфиллин улучшает дыхание
Народные средства для улучшения дыхания
Рецепты народной методики подходят при дыхательной недостаточности начальной стадии. Такие средства помогают вывести мокроту и расширить бронхи, тем самым устраняя препятствия для осуществления дыхания.
Соки овощей не только разжижают слизь, но и укрепляют организм:
- Сок свёклы — настоять 3 часа в холодильной камере и употреблять по половине стакана. Напиток устраняет проявления интоксикации.
- Сок капусты — добавить немного сахар для улучшения вкуса. Средство обладает отхаркивающим свойством.
- Сок моркови — оказывает противовоспалительное воздействие и предотвращает застой мокроты в бронхах.
Грудной сбор тоже направлен на улучшение вывода слизи и укрепление организма, так как он состоит из следующих компонентов:
- корня солодки;
- шалфея;
- корней алтея;
- подорожника;
- травы душицы;
- мать-и-мачехи.
Для приготовления лекарства необходимо:
- Высыпать 1 ст. л. сбора в посуду.
- Залить стаканом воды.
- Подогреть 15 минут на водяной бане.
- Настоять в течение 45 минут.
- Процедить и отжать средство.
- Добавить стакан воды.
Лекарство принимают 4 раза в сутки.
Если приобретён аптечный вариант грудного сбора, то процедура заваривания происходит следующим способом:
- Поместить в ёмкость 1 пакетик сбора.
- Залить средство 200 мл кипятка.
- Настоять 25 минут.
Необходимо принимать грудной сбор 3 раза в день.
Галерея народных средств
Сок капусты обладает отхаркивающим свойством
Сок моркови оказывает противовоспалительное воздействие
Сок свеклы уменьшает проявления отравления углекислым газом
Использование ингаляций
Дыхательная недостаточность может развиваться на фоне насморка, бронхита и других болезней, ухудшающих поступление кислорода в организм. Полезно применять в таких случаях ингаляции, так как они воздействуют на очаг воспаления и уменьшают степень проявления симптомов. Существуют следующие варианты проведения процедуры:
- Использование эфирных масел — добавить небольшое количество вещества в ёмкость с горячей водой. Во время лечения больной вдыхает пар, содержащий лекарственные компоненты, то улучшает его самочувствие можно использовать масла следующих растений:
- календулы;
- эвкалипта;
- ромашки;
- шалфея;
- мать-и-мачехи;
- зверобоя.
- Применение небулайзера — компоненты добавляются в специальный аппарат. Помимо перечисленных растений, можно использовать бронхорасширяющие средства.
Небулайзер — удобное приспособление для проведения ингаляций
Для проведения ингаляции необходима консультация с врачом — подбирать дозу лекарств самостоятельно запрещено. Это касается и остальных методов лечения, упомянутых ранее.
Влияние щитовидной железы на артериальное давление
Многие годы пытаетесь вылечить ГИПЕРТОНИЮ?
Глава Института лечения: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Нарушение работы щитовидной железы и гипертония тесно связаны друг с другом. Орган вырабатывает множество гормонов, влияющих на артериальное давление. Гипертония при гипотиреозе – распространенная проблема. Это два серьезных заболевания, требующих правильной диагностики и лечения.
Что такое гипотиреоз?
Для него характерно состояние, когда щитовидная железа вырабатывает гормоны в недостаточном количестве. Происходит снижение пульса и показателя ЧСС. Сопротивление кровеносных сосудов провоцирует гипертонию в половине случаев. Уровень адреналина повышается. Для такого состояния характерно 2 признака:
- повышение нижнего давления;
- верхнее давление не изменено.
Показатели нижнего порога характеризуют степень заболевания гипотиреоза. Болезнь часто сопровождается такими симптомами:
- ломкость волос;
- снижение памяти;
- сухость кожных покровов;
- заторможенность.
При наличии одного из симптомов следует записаться на прием к эндокринологу.
Давление и гипотиреоз
Артериальное давление напрямую зависит от гормонов щитовидки. Гормональный дисбаланс изменяет тонус вен и артерий, ЧСС. Без медикаментозного лечения самочувствие пациента ухудшается. Работоспособность больного снижается. Нормализация функций щитовидной железы поможет устранить проблему.
Щитовидка является частью эндокринной системы. Именно эта система регулирует артериальное давление. Статистические данные свидетельствуют, что около 20-30% взрослого населения страдает гипертонией. В нормальном состоянии повышение тиреоидных гормонов Т3 и Т4 происходит по нескольким причинам:
- Стрессовые ситуации.
- Снижение температуры окружающей среды.
- Физическая нагрузка.
Если щитовидная железа вырабатывает чрезмерно гормоны Т3 и Т4, такое состояние называется гипертиреозом. Оно влияет на организм следующим образом:
- Повышение артериального давления. Сердечная мышца сокращается сильнее, просвет артерий уменьшается. При согласованной работе сердечной мышцы, щитовидки и кровеносных сосудов организм может быстро отреагировать на критическую ситуацию. Чрезмерное количество гормонов в течение длительного времени провоцирует тахикардию, гипертонию. Появляется головокружение, болезненность в области сердечной мышцы, слабость. Пациента мучает мигрень.
- Прилив крови к телу. Происходит повышение температуры тела до показателя 36,8 °С.
- Усиливается снабжение кровью головного мозга. Он работает в активном режиме. Все реакции и память обостряются. Человек ощущает бодрость. Такое состояние полезно при необходимости быстро реагировать в критической ситуации. Но избыток гормонов в течение длительного времени может спровоцировать раздражительность, неадекватное поведение, чувство беспокойства.
- Восстановление тонуса мышц. При гипертиреозе наблюдаются судороги, миалгия, нарушение пищеварения.
- Повышение аппетита. Ускорение обмена веществ требует большего количества пищи. В нормальном состоянии после физической активности или переохлаждения аппетит нормализует состояние организма. Но при гипертиреозе пациент набирает вес, страдает от изжоги и тошноты.
Гормоны щитовидной железы оказывают воздействие на организм. При его нарушении сердечная мышца преждевременно изнашивается, а кровеносные сосуды истончаются. Вероятность инсульта или инфаркта повышена.
Чтобы улучшить самочувствие иногда достаточно снизить температуру тела.
Хронический гипотиреоз может нанести организму непоправимый вред:
- Снижение артериального давления. Сердечная мышца работает медленнее, уменьшается тонус вен и артерий. У тканей развивается кислородное голодание. Часто наблюдается аритмия, нейроциркуляторная дисфункция, стенокардия.
- Головной мозг не получает достаточного количества кислорода. Происходит ухудшение памяти. Больной становится рассеянным, его реакции заторможены.
- Ощущается слабость, беспокоит сонливость. Уменьшается работоспособность человека. Развивается депрессия, которая может привести к суициду.
- Для пониженного давления характерны головные боли. Пациент ощущает слабость, предобморочное состояние, головокружение. При гипотиреозе тяжелой формы назначают инвалидность.
- Замедляются обменные процессы. Нарушается пищеварение, аппетит отсутствует. Пациентов часто беспокоит тошнота, отек. Увеличивается масса тела. Такое состояние негативно воздействует на сердечную мышцу и кровеносные сосуды.
Для выраженного гипотиреоза характерно снижение температуры тела. Лечение назначает кардиолог и эндокринолог в комплексе.
Принципы диагностики
Эндокринолог может поставить диагноз после ряда клинических исследований:
- Снижение показателя Т4 в крови.
- Повышенный показатель ТТГ в крови. Это один из ранних признаков нарушения работы щитовидной железы. Для вторичного гипотиреоза, наоборот, характерен показатель ТТГ ниже нормы.
- Щитовидка плохо поглощает радиоактивный йод.
Современная медицина способна регулировать показатели Т3 и Т4. Правильное лечение уменьшает вероятность появления осложнений и серьезных заболеваний. В первую очередь необходимо определить причину сбоя в работе щитовидки. При своевременном обращении к специалисту у пациента сохраняются высокие шансы на избавление от болезни.
Принципы терапии
Особое место в лечении занимает сбалансированное питание. Оно заключается в увеличении белковой пищи и снижении продуктов питания с большим количеством углеводов и жиров. В первую очередь из рациона убирают:
- мучное;
- кондитерские изделия;
- сахар;
- варенье;
- мед.
Для того чтобы нормализовать уровень тиреотропного гормона, назначают препарат «Левотироксин натрия». Для взрослых суточная потребность в L-тироксине составляет 1,6 мкг на 1 кг массы тела в сутки. Потребность препарата в сутки может варьироваться от 25 до 200 мкг. Вначале врач назначает минимальную дозу 25–50 мкг в сутки.
Гипертония уйдет, и давление будет 120 на 80, если включить в рацион…
Гипертония исчезнет навсегда! Вот секрет…
После адаптации организма к минимальной дозе лекарственного средства врач может увеличить дозу. Но это происходит не ранее 4–6 недель. Периодически рекомендуется отслеживать показатель ТТГ в сыворотке крови, чтобы проконтролировать адекватность заместительного лечения.
В летнее время щитовидная железа меньше нуждается в гормонах. Этот фактор следует учитывать в терапии. Больной должен прислушиваться к своему организму:
- контролировать массу тела;
- измерять давление;
- следить за самочувствием.
В таком случае вероятность осложнений от гипотиреоза и побочных эффектов от препарата минимальна.
Заключение
Щитовидная железа влияет на практически все органы и системы в организме. При нарушении в ее работе возникает ряд заболеваний. Гинекологические проблемы, депрессивное состояние, повышенная раздражительность, гипертония и тахикардия. Своевременная диагностика позволяет назначить терапию и не допустить развития осложнений.
Originally posted 2017-05-22 15:20:45.
Прогнозы и осложнения
Прогноз терапии зависит от степени гиперкапнии:
- лёгкая — не приводит к серьёзным последствиям благодаря активизации организмом компенсаторных функций;
- умеренная и тяжёлая — влияют на больного в зависимости от имеющихся патологий (болезней органов дыхания и сердечно-сосудистой системы). Возникновение указанных типов гиперкапнии у детей сказывается на их развитии. При тяжёлой форме отсутствие помощи может привести к коме и летальному исходу.
Гиперкапническая кома — состояние, характеризующееся остановкой дыхания и прекращением работы сердца.