Характеристики заболевания
Инсульт – заболевание головного мозга, при котором происходит внезапное нарушение кровообращения в мозге, вызванное закупоркой питающих его сосудов или разрывом последних.
Привести к этому могут:
- эмболы,
- тромбы,
- атеросклеротические бляшки,
- сильный спазм сосудов,
- сдавление из-за опухолей.
Закупорка сосуда приводит к тому, что участок ткани начинает испытывать недостаток кислорода, и если в течение 7 минут не восстановить кровообращение – нейроны начнут гибнуть и в ткани произойдут необратимые изменения.
Причины
Провоцирующими инсульт заболеваниями у мужчин и женщин являются:
- сахарный диабет,
- атеросклероз,
- артериальная гипертензия.
К факторам риска относятся:
- преклонный возраст,
- курение и употребление спиртного,
- шейный остеохондроз,
- нарушения липидного обмена,
- системные васкулиты и патологии соединительной ткани,
- тромбозы глубоких вен,
- воспалительные заболевания сердца и его пороки,
- присутствие искусственных клапанов или кардиостимулятора.
Справка! Мозг, как известно, делится на два полушария. Их функции дублируются частично и это означает, что степень поражения разных полушарий различается.
Симптомы
Инсульт левой стороны протекает значительно тяжелее, чем правой, а последствия его более разрушительны.
В этом случае парализована правая половина тела, утрачиваются основные функции – память, логика, речь, мышление, восприятие информации, навыки письма и чтения.
Справка! Выделяют 3 группы признаков левостороннего инсульта: общемозговые, вегетативные и очаговые.
Общемозговые присутствуют всегда, вне зависимости от того, какое полушарие повреждено: сильная тошнота и частая рвота, резкая головная боль, потеря сознания.
Очаговые позволяют определить, какое именно полушарие мозга повреждено:
- снижение зрения и слуха с левой стороны;
- искажение половины лица;
- снижение чувствительности кожного покрова на левой части тела;
- нарушение координации движений, равновесия;
- провалы в памяти, искажение давно известной информации.
Как меняется психика после левостороннего инсульта?
Психическое состояние после приступа также меняется, причем врачи выделяют два абсолютно противоположных состояния, которые зависят от степени поражения головного мозга и индивидуальных особенностей больного.
Апатия
Апатия чаще всего появляется при тяжелой степени постинсультных поражений, когда нарушена большая часть важнейших функций. Человек становится безразличным ко всему, у него пропадает интерес к жизни и общению. Такие люди избегают общества родственников и близких, они предпочитают находиться наедине с собой, не интересуются событиями, происходящими в семье. Появляется неопрятность, попытки близких людей привести человека в порядок могут воспринимать агрессивно.
Астения, как последствие инсульта
Важно! На фоне апатии часто развиваются депрессивные расстройства, может появиться склонность к суициду. Ни в коем случае нельзя оставлять таких людей в одиночестве. Важно обеспечить им спокойную окружающую обстановку и постоянный контроль без признаков навязывания.
Агрессивное поведение
Неконтролируемая агрессия обычно проявляется у людей, частично сохранивших свои функции, но при этом утративших привычное качество жизни. Например, человек, у которого сохранились функции речевого аппарата, но отсутствует контроль процессов опорожнения мочевого пузыря и кишечника, испытывает злость и раздражение по отношению к людям, осуществляющим уход за ним. Родственникам очень важно сохранять спокойствие и самообладание в такие моменты, так как ответная реакция может усугубить состояние больного и снизить эффективность реабилитационных мер и медикаментозного лечения.
Последствия инсульта в цифрах
Человек, испытывающий агрессию после инсульта, может кидаться попадающими под руку предметами в окружающих, разбивать посуду, кусаться. Если поведение больного становится угрожающим для нормального проживания в помещении остальных членов семьи, необходимо проконсультироваться с врачом о целесообразности изоляции.
Видео — Последствия инсульта
Разновидности заболевания левого полушария головного мозга
Ишемический
Второй название – инфаркт мозга.
Характеризуется нарушением кровообращения из-за образования закупорок в сосудах и их сужения. Реанимировать клетки можно в первые 48 часов. Высок риск летального исхода и инвалидности.
Внимание! Поражает, чаще всего, людей старше 50 лет. Еще одна группа риска – люди с избыточным весом, гипертонией, нарушением сердечного ритма, наследственной предрасположенностью.
Что такое ишемический инсульт рассказывается на видео:
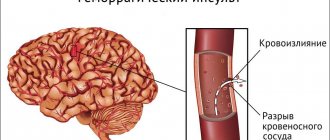
Геморрагический
Этот вид распространен менее, чем ишемический, и чаще поражает молодых людей. Смерть наблюдается в 90 случаях из 100.
Наблюдается кровоизлияние, причем оно может быть как с разрывом стенок (кровь вытекает под давлением и образует опухоли и гематомы), так и без нарушения целостности сосудов (стенки растягиваются, не выпуская кровь наружу).
Факторы, провоцирующее удар
Холестерин, содержащийся в продуктах питания, является главным врагом здоровых сосудов. Накапливаясь в их стенках, он сначала образует отложения. Затем они образовывают холестериновые бляшки и препятствуют свободной циркуляции крови.
На следующем этапе возникает тромбоз – явление, при котором вокруг холестериновых бляшек образуются тромбы. Тромбы являются основными катализаторами процесса эмболии. Эмболия – это закупорка сосудов головного мозга тромбами, сгустками крови или опухолями.
Картина усложняется тем, что факторы риска взаимосвязаны между собой, а одни причины порождают других. Кроме того встречается инсульт в период беременности и после родов. У пожилых людей приступ возникает вследствие развития предшествующих заболеваний. В более молодом возрасте часто причиной становится нездоровый образ жизни.
Лечение недуга
До приезда скорой человека следует уложить горизонтально, подняв голову выше уровня тела и повернув ее набок (если возникнет рвота). Дальнейшая помощь оказывается только в стационаре.
Проводится:
- УЗИ сердца,
- ЭКГ,
- ЭГГ,
- мониторинг АД,
- исследование анализов мочи и крови.
Пациенту назначаются:
- антитромболитики, препятствующие образованию тромбов и снижающие свертываемость крови;
- средства для улучшения показателей текучести (Гепарин, Варфарин);
- тромболитические препараты (Актилизе);
- нейропротекторы (Семакс, Цераксон, Диакарб);
- антиоксиданты, витамины, при необходимости – жаропонижающие, седативные препараты, Глицин для уменьшения спазма сосудов.
- В некоторых случаях требует микрохирургическое вмешательство для разрушения тромба.
Реабилитационный период — он важный самый
Целью реабилитационного периода является предотвращение повторного инсульта. В зависимости от того, был ли геморрагический или ишемический инсульт, врач назначает средства, которых необходимо принимать в течение длительного времени.
В перечень таких средств входят: препараты против образования тромбов, нейропротекторы, антикоагулянты, сосудистые препараты и при необходимости антидепрессанты.
Если состояние больного позволяет, то в пользу пойдет курортное лечение. При домашнем способе лечения должны продолжаться лечебная физкультура и занятия с логопедом. Допустимы легкие виды спорта. Необходимо кардинально изменить прежний образ жизни.
Последствия
Последствия после инсульта левой стороны интересуют пациентов всегда.
Здесь важную роль играют несколько факторов: степень тяжести недуга; размер пораженного участка; возраст пациента.
Чаще всего у пациента отмечается:
- частичный паралич тела в связи с повышением тонуса мышц (может быть, как руки и ноги вместе, так и по отдельности, асимметрия лица);
- нарушение чувствительности мышц и кожных покровов правой стороны;
- проблемы с ориентацией в пространстве или полная ее потеря;
- моторные и сенсорные нарушения (невозможность распознавать предметы и расстояние до них);
- проблемы с речью;
- невозможность производить математические расчеты, читать и писать;
- нарушение абстрактного мышления, невозможность выстраивать логическую цепочку;
- психические отклонения (резкие вспышки агрессии, гневные припадки, депрессия).
Лечим инсульт дома народными средствами
Здесь уместно говорить о диете. В этот период времени она должна быть особенной. Лучше всего сбалансировать питание молочными продуктами и продуктами растительными. Оптимально предлагать больному ягоды, фрукты, творог, кефир, злаковые каши.
Мясо и рыба исключены до момента улучшения общего состояния. В это время хорошо проводить профилактику авитаминоза. Для этого отлично подойдут отвары шиповника, боярышника, компот из смородины. Витамин С способен улучшить иммунитет, что позволит организму быстрее восстанавливаться.
Строгая диета для людей с параличом обязательна! Не стоит забывать о том, что вокруг больного должна быть позитивная атмосфера. Он должен быть сам настроен на быстрое восстановление. Не стоит плакать около парализованного и жалеть его, следует настраивать человека только на лучшее.
Чтобы быстрее восстановить мышцы, необходимо ежедневно заниматься восстановительной гимнастикой. Подходящий комплекс упражнений обязательно должен подбирать лечащий врач. В течение трех недель после инсульта необходимо растирать больного жгучими мазями, чтобы восстановить кровоток.
Травы помогут ускорить восстановление. В народной медицине есть масса способов, чтобы восстановление прошло значительно быстрее.
- Марьин корень. Сушеную траву заливают кипятком, настаивают 5 часов. Чтобы привести организм в порядок, требуется выпивать 2 столовые ложки в день.
- Мумие. Разбавить препарат в воде. Выпивать такой напиток нужно раз в день по 1 стакану.
- Лавровый лист. Настой из лавровых листьев быстро восстановит организм после инсульта. Настой делают из молотых листьев лавра, добавляют подсолнечное масло. Таким настоем следует смазывать пораженные участки тела. Можно использовать в качестве массажного масла. Настаивать такое средство нужно неделю.
- Лимон и чеснок. Взять 100 г лимона и 100 г чеснока. Все перемешать. Настаивать около 7 дней. Давать такую смесь больному следует дважды в сутки. Лучше принимать после еды.
Все эти средства помогут прекрасно справиться с тяжелым состоянием больного, быстро поставят его на ноги.
Реабилитация
Реабилитация проводится через несколько недель после полного восстановления нормального кровоснабжения мозга и устранения угрозы жизни пациента.
Острая фаза требует обязательного врачебного контроля, в дальнейшем человека можно перевезти домой или в специальный центр.
Внимание! Перед медиками ставятся две задачи: восстановить двигательную функцию и стабилизировать психологическое состояние человека.
Массаж пораженной части тела. Может быть точечным, мануальным или классическим.
Физиотерапевтические процедуры (магнитотерапия, ультразвук, иглоукалывание электрофорез) и лечебные ванны, помогающие восстановить связь нейронов друг с другом и улучшить кровообращение.
Специальная гимнастика:
- Для начала пациенту нужно пройти пассивный курс, в которых больному помогают его родственники или медперсонал.
- Далее появляются упражнения на усложнение моторики – больного учат обращаться с вилкой и ложкой, ходить, вставать, открывать двери и прочее.
- Постепенно, укрепив организм, можно переходить и к самостоятельной работе на тренажерах с увеличением нагрузки, собирать пазлы и мозаики, перебирать маленькие предметы, открывать замки и «молнии».
Для восстановления речи важны уроки с логопедом. Занятия проводятся с первого этапа реабилитации.
Постепенно, когда больной сможет проявлять больше инициативы, ему будет позволено заниматься самостоятельно.
Важно! Главное – иметь позитивный настрой и нацеленность на результат.
Предварительно с пациентом беседует психолог (это нужно для оценки его психического состояния). Если человек страдает депрессией или психическими нарушениями – назначается необходимое лечение. В комплекс обязательно включается дыхательная гимнастика.
Постановка диагноза
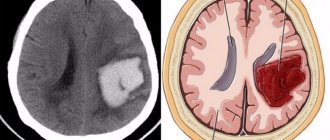
Для того чтобы определить пораженные участки мозга, назначают компьютерную () и магнитно-резонансную томографию (МРТ).
Кроме того, с помощью ЭКГ и УЗИ проверяется состояние сердца. Берется анализ крови и осуществляется осмотр окулиста. В особо тяжелых случаях могут назначить пункцию спинномозговой жидкости.
Целостная картина заболевания составляется на основе следующих исследований:
- рентген черепа;
- рентген грудной клетки;
- электроэнцефалограмма (ЭЭГ);
- эндокринологическое обследование;
- эхокардиография (Эхо КГ).
Самые точные данные при выявлении левостороннего инсульта дает компьютерная томография, так как она позволяет исследовать мозг с разных углов зрения, включая его внутреннюю часть.
При визуальном осмотре левосторонний инсульт отмечается параличом правой части тела, включая лицевые мышцы. Также у больного ярко выражено нарушение мыслительной, речевой, слуховой активности. Он затрудняется при произношении слов и может издавать только их части или простые звуки. Также наблюдается затруднения в восприятии слов окружающих.
В целях профилактики
С целью предупреждения, как левостороннего, так и правостороннего инсульта важно придерживаться мер профилактики. Эти меры делятся на три типа:
- первичная – меры по предотвращению,
- вторичная – комплексные процедуры по предотвращению повторного инсульта,
- третичная – восстановительные меры после приступа.
Людям, страдающим сахарным диабетом, гипертонией или атеросклерозом, необходимо обращать особое внимание на свое здоровье. При наличии лишнего веса следует привести в порядок свое питание. Необходимо исключить вредные привычки. Отказ от курения снижает риск инсульта на 50%.