Фоновая ретинопатия – это совокупность офтальмологических заболеваний, возникающих при нарушенном кровоснабжении глазной сетчатки. Причиной патологии становится течение некоторых видов опасных заболеваний. Несмотря на невыраженное течение ретинопатия может привести к полной или частичной потери зрения.
Ретинопатия – это ряд патологий сетчатки глаза, возникающих при физиологическом или механическом поражении сосудистых каналов и недостаточном снабжении ретины кровью. Такое заболевание может возникать на фоне воспалительных и невоспалительных процессов. В 99% случаях фиксируют фоновую ретинопатию (еще называют вторичной) – состояние, развивающееся в результате течения другого опасного заболевания.
Несмотря на то, что патология часто протекает без ярко-выраженных симптомов, фоновая ретинопатия может сопровождаться тяжелыми последствиями. Именно поэтому нужно вовремя диагностировать и лечить опасную болезнь.
Этиология процесса
Ретинопатия и преретинопатия глаз — комплексная нозология. Подобным термином именуют различные по генезу поражения, которые не связаны с воспалением самой сетчатки. Недуг стремительно прогрессирует, что провоцирует серьезные сбои в кровотоке в сетчатых структурах. Это опасное состояние, которое впоследствии приводит к гипоксии, ишемии, дистрофическим процессам.
Причины патологии напрямую связаны с видом поражения. Не доказано, что именно провоцирует возникновение первичных ретинопатий. Вторичные недуги возникают при ряде заболеваний:
- травмирование;
- системная форма атеросклероза;
- гематологические поражения;
- токсикоз.
Ретинальный недуг новорожденных имеет другую этиологию. Главная причина подобного состояния — проблематичное, неполноценное развитие элементов сетчатки в периоде внутриутробного развития. Зачастую патология развивается у недоношенных малышей. Главным агрессивным фактором выступает интенсивная кислородная подача.
Причины заболевания
Главный механизм появления ретинопатии – стойкое нарушение кровоснабжения сетчатки на протяжении длительного времени.
В соответствии с этиологической классификацией, к расстройству микроциркуляции могут привести:
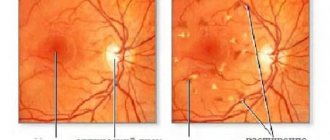
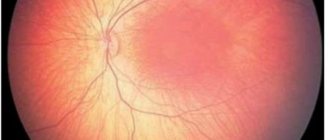
- Гипертоническая болезнь. Сосуды глазного дна находятся в состоянии длительного спазма за счет стойкого повышения артериального давления. Мелкая сосудистая сеть начинает гиалинизироваться на фоне белковой дистрофии. Из-за этого кровеносные стенки приобретают «стекловидность» (становятся хрупкими и ломкими). Следующий этап – ангиосклероз. Просвет сосудов значительно уменьшается за счет образования соединительной ткани, а их стенки теряют способность к нормальному сокращению и расслаблению. Возникают выраженные застойные явления, поэтому диск зрительного нерва становится отечным. Дальнейшее прогрессирование изменений чревато потерей зрения.
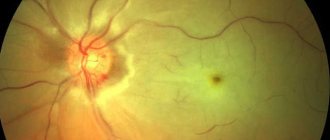
- Системный атеросклероз. Начальные этапы ретинальных изменений сходны с таковыми при артериальной гипертензии. Принципиальные отличия появляются только на последней стадии: за счет появления капиллярных микрокровоизлияний, по ходу сосудистой сети происходит отложение нерастворимых кристаллов, сформированных из застывшей воспалительной жидкости (экссудата). ДЗН (диск зрительного нерва), находящийся в состоянии недостатка кровоснабжения, становится бледным.
- Сахарный диабет. Указанная ретинопатия сходна по морфофункциональным перестройкам, наблюдаемым при гипертонии и атеросклерозе на первых двух стадиях. Отличия начинаются с третьего этапа: формируется диабетическая ретинопатия со склонностью к пролиферации. В условиях постоянной недостаточности кровоснабжения происходит компенсаторная неоваскуляризация сетчатой оболочки. Образовавшиеся сосуды являются неполноценными за счет хрупких стенок, легко поддающихся разрушению. Продолжение неоваскуляризации приводит к тому, что сосуды повреждаются при врастании в стекловидное тело и вызывают формирование множественных участков мелких кровоизлияний. Если патологический процесс не остановить вовремя, произойдет отслойка сетчатки вследствие избыточного натяжения волокон стекловидного тела.
- Болезни крови. Течение фоновой ретинопатии будет напрямую зависеть от вида гематологической патологии. К изменениям в микроциркуляторном русле сетчатки способны привести:
- Полицитемия (тромбоз мелких сосудов, с последующей гиалинизацией и склерозом их стенок, а также выраженный отек диска зрительного нерва);
- Анемия (патологическое расширение просвета сосудов и частые геморрагии приводят к отслойке сетчатки);
- Лейкоз (извитость сосудистого русла, сопровождающаяся частыми геморрагиями и выходом экссудата под ткань сетчатки);
- Миеломная болезнь (образование патологического белка вызывает сгущение крови и, как следствие, стойкое расширение ретинальных сосудов со склонностью к кровоизлияниям).
- Травматическое повреждение. Ретинопатия часто наблюдается у людей, перенесших сильное и длительное сдавливание грудной клетки. Подобный травмирующий фактор приводит тому, что артериолы глазного дна переходят в состояние стойкого сокращения. Вазоспазм становится причиной гипоксии сетчатки. В условиях недостатка кислорода транссудат (жидкость невоспалительного характера) начинает пропотевать сквозь сосудистую стенку, приводя к ретинальному отеку.
Ряд специалистов включает в рассмотренную этиологическую классификацию дополнительные пункты:
- Сосудистые изменения сетчатки из-за аутоиммунного поражения;
- Ретинопатия вследствие лучевого воздействия;
- Патология сосудов сетчатки из-за тромбоза центральной ретинальной вены.
Принципы классификации
Для назначения адекватной терапии важно знать особенности заболевания. Недуг бывает разных подвидов. Каждый из них имеет свои симптомы ретинопатии, патогенез, этиологию процесса. В медицине выделяют 2 основные группы ретинопатий: первичные и вторичные процессы.
Первичные поражения — тяжелые офтальмологические поражения, причина развития которых до конца не изучена. Вторичные процессы развиваются на фоне других недугов, которые имеют место в организме. Они считаются осложнением прочих заболеваний. Отдельно выделяется фоновая ретинопатия у новорожденных.
К числу первичных поражений относят:
- центральную серозную ретинопатию;
- заднюю многофокусную;
- экссудативную форму.
Лечение заболевания
Фоновая ретинопатия и ретинальные сосудистые изменения, причины которых в сопутствующих заболеваниях, требуют отдельного подхода. Сначала необходимо устранить эту причину, то есть постараться вылечить или не дать развиваться заболеваниям, провоцирующим нарушения в сетчатке. Только после этого можно прибегать к офтальмологическим методам лечения.
У новорожденных и детей до года процесс разрушения сетчатки может быть обратимым. Ребенок должен быть под постоянным наблюдением доктора и каждый год проходить профилактическое лечение в офтальмологическом отделении. В более серьезных случаях может быть предложена лазерная коагуляция как метод коррекции зрения. Если состояние очень запущенное и лечение не приносит результатов, может быть показано удаление стекловидного тела.
У взрослых ретинопатия лечится в зависимости от сопутствующих состояний:
- Если человек страдает гипертонией заболевание лечат гипотензивными препаратами, спазмолитиками, витаминами. Может быть использовано лазерное прижигание.
- Атеросклеротические изменения сосудов лечат препаратами, которые расширяют сосуды, снижают холестерин, ангиопротекторами, диуретиками и антиоксидантами.
- Заболевания крови также приводят к серьезным нарушениям кровообращения в сетчатке. Поэтому успех в лечении ретинопатии в таком случае напрямую зависит от успеха лечения заболевания крови у пациента.
Следует помнить, что если вовремя не начать лечение, то заболевание может иметь очень серьезные последствия. Среди них: кровоизлияния, атрофия глазного нерва, катаракта, рубцы или отслойка сетчатки и даже слепота.
Рубрика МКБ-10: H35.0
Патология у новорожденных
Причины развития ретинопатии у грудничков — не до конца сформированные элементы глаза. Основной этиологией быстрого прогрессирования болезни является выхаживание малышей в кислородных кувезах. Доказано, именно высокие концентрации кислорода разрушают нежные глазные структуры. Организм компенсаторно стимулирует рост новых капилляров. Это усугубляет течение недуга. Особенно высокий риск ретинопатии у малышей до 31 недели.
При ретинопатии лечение проводится после полного обследования ребенка. Терапия стартует спустя несколько недель после рождения малыша. Доказано, только своевременная и полноценная терапия способна обеспечить исцеление и полное восстановление зрения. Если на фоне терапии состояние не улучшается, специалисты прибегают к оперативному вмешательству. Чаще применяют криоретинопексию либо лазерную коагуляцию. Младенческую ретинопатию нельзя оставлять без наблюдения. В противном случае она перерастет в близорукость, глаукому, косоглазие либо даже окончится отслоением сетчатки.
Как диагностируют?
Обнаружить нежелательные изменение органов зрения можно при помощи ультразвукового исследования.
Выявить фоновую ретинопатию и другие изменения на глазах можно при помощи офтальмоскопии. Кроме этого, проводят ультразвуковое исследование органа, что помогает обнаружить очаги гиалина и рубцовых изменений. Также проводится ангиография, определяющая состояние сосудистой сетки. Показана магнитно-резонансная томография, электроретинография и биомикроскопия. Важно сдать общий и биохимический анализ крови, а также определить основную причину ретинопатии.
Диагностика и методы терапии
Успех терапии целиком зависит от своевременности и правильности поставленного диагноза. Пациентов с подозрением на ретинопатию обследуют комплексно. В перечень стандартных методик входит:
- офтальмоскопическое обследование;
- тонометрическое обследование;
- периметрия;
- УЗИ.
Лечение недуга зависит от тяжести, распространенности и степени поражения. Офтальмологи используют как консервативные, так и хирургические методики терапии. Пациента рекомендуется лечить с учетом результатов обследования, общего состояния его здоровья и индивидуальных особенностей организма.
Консервативная терапия включает в себя использование офтальмологических капель. При оперативном вмешательстве выбирают коагуляцию, витрэктомию. Пациенту могут назначить оксигенобаротерапию, витреоретинальную операцию.
Навоян Марануш Меружановна
Детский офтальмолог.
Окончила Московский Государственный Медико-стоматологический Университет им. А.И.Евдакимова 2014 году
Специализируется на осмотре и оценке зрительных функций на первичном приеме (скиаскопия, прямая и непрямая офтальмоскопия, биомикроскопия, тонометрия, рефрактометрия, определение угла косоглазия, исследование бинокулярного зрения), выполнении п/б и с/к инъекций, осмотру линзой Гольдмана, подбору очковой коррекции.
Это может быть интересно
- Близорукость у детей
- Косоглазие у детей
- Детский офтальмолог
- Дальнозоркость у детей
- Дакриоцистит новорожденных
Профилактические меры
Офтальмологами разработаны специальные меры, позволяющие с большой вероятностью предупредить появление малейших признаков поражения. Для профилактики болезни рекомендовано постоянное диспансерное наблюдение пациентов, входящих в группу риска. В первую очередь, офтальмолог должен следить за гипертониками, больными на атеросклеротический недуг.
Важно не допустить ретинопатию у малышей. Для этого требуется внимательное ведение беременности, совершенствование условий выживания детей. После перенесенной ретинопатии все маленькие пациенты должны находиться на учете у офтальмолога до 18 лет.
Ретинопатическое поражение глаз — серьезный и коварный недуг. Он длительное время себя не проявляет, но при этом сильно ухудшает состояние зрительного анализатора. Игнорировать подобную патологию нельзя. В запущенных формах ретинопатия приводит к слепоте.
Каковы основные симптомы фоновой ретинопатии?
Вне зависимости от формы фоновая ретинопатия имеет одинаковую клиническую картину. Первые симптомы обнаруживаются на этапе перехода от второй к третьей стадии заболевания:
Если на этапе развития заболевания у человека имеется сахарный диабет, то фоновая ретинопатия дает о себе знать следующими симптомами:
- фотопсия — в глазах могут возникать искры или вспышки света;
- неспособность правильно воспринимать цвета;
- снижение контрастности видимых предметов.