Пороки сердечных клапанов
Пороки сердечных клапанов: описание
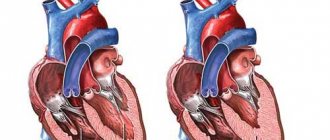
Когда клапан не может закрываться должным образом (недостаточность клапана) или не полностью открывается, вследствие определенных заболеваний, затрудняя ток крови (клапанный стеноз), то тогда можно говорить о недуге под названием «пороки сердечных клапанов». В зависимости от тяжести болезни и на её основе может постепенно или в острой форме развиться сердечная недостаточность с соответствующей симптоматикой. Различают следующие виды заболеваний сердечных клапанов: клапанные стенозы, (аортальный стеноз, стеноз митрального клапана, легочной артерии, трехстворчатого клапана), а также клапанную недостаточность аорты, митрального клапана, легочной артерии, трёхстворчатого клапана.
Пороки
сердечныхклапанов:симптомы
Согласно классификации Нью-Йоркской Ассоциации Сердца (NYHA), симптомы клапанных заболеваний разделены по степени тяжести функциональных нарушений сердечно-сосудистой системы на четыре основные группы. Легкая и умеренная формы клапанной недостаточности зачастую не вызывают никаких симптомов.
Классическим признаком заболевания является снижение работоспособности при физических нагрузках. Сюда относятся: одышка, учащенный пульс, аритмия, быстрая утомляемость, иногда головокружение. Если клапаны на левой стороне сердца (аортальный или митральный) не способны полноценно продвигать кровь, то она забрасывается назад в легочные сосуды, а лишняя жидкость просачивается сквозь капилляры в альвеолы, вызывая трудности при дыхании (одышку).
При тяжелой форме аортального стеноза в дополнение к одышке могут прибавиться стенокардия, головокружение и обмороки. Если имеются пороки клапанов правой стороны сердца (трехстворчатого или клапана легочной артерии), то здесь проявляются симптомы правосторонней сердечной недостаточности, а именно: скопление жидкости в брюшной полости (асцит), появление отеков в области голеней и лодыжек.
Пороки сердечных клапанов: причины и риски
Главными причинами приобретенной недостаточности сердечных клапанов являются:
ревматизм или воспаление соединительных тканей митральных и аортальных клапанов;
дегенеративные изменения в клапанах сердца (например, кальцификация, пролапс, синдром Марфана);
инфекционные заболевания сердечной мышцы: эндокардит, миокардит, или то и другое вместе;
осложнения после болезней кардиологического характера (постинфарктное состояние, чрезмерное расширение клапанов в результате легочной гипертензии).
Пороки сердечных клапанов: обследование и диагноз
Для определения степени тяжести заболевания наряду с основным медицинским осмотром проводятся такие диагностические процедуры, как эхокардиография, а в отдельных случаях — МРТ или катетеризация сердца. Более полную картину морфологии сердечных клапанов можно получить с помощью чреспищеводной эхокардиографии. При выполнении этой процедуры ультразвуковой зонд вводится вниз по горлу в пищевод, который расположен в непосредственной близости от сердца, и звуковые волны помогают увидеть на мониторе четкое изображение миокарда. В настоящее время нередко используются такие новейшие способы диагностики, особенно перед операцией, как 3D-эхокардиография, и трехмерное допплеровское цветовое изображение. К традиционным методам исследования заболеваний сердечных клапанов относятся ЭКГ, а также непрерывный Холтеровский мониторинг длительной процедуры ЭКГ.
Пороки
сердечныхклапанов:лечение
Основой недостаточности сердечных клапанов является, как правило, механическая проблема, которая не поддается медикаментозному лечению. Исключение составляют лишь острые инфекционные заболевания клапанов сердца, например, инфекционный эндокардит, при котором приостановить дальнейшее развитие клапанной недостаточности можно только с помощью большой дозы антибиотиков.
С помощью лекарственной терапии можно устранить чувство дискомфорта, вызываемое дефектом сердечного клапана. Так например, при одышке применяются мочегонные препараты (диуретики); при ослаблении насосной функции сердечной мышцы и увеличении размера предсердий используются ингибиторы АПФ, АТ-антагонисты и бета- блокаторы; для замедления сердечного ритма при фибрилляции предсердий назначаются такие препараты, как бета-блокаторы или верапамил, лекарства из группы гликозидов, а с целью профилактики тромбоэмболии дополнительно применяются антикоагулянты с витамином К-антагонистом.
Хирургическая коррекция клапанной недостаточности представляет собой либо реконструкцию, либо замену клапанов. Реконструкция митрального клапана является одной из наиболее распространенных операций. Эффективным способом лечения заболеваний митрального клапана в настоящее время признан и одобрен к клиническому применению новый нехирургический метод лечения – чрескожная процедура Митра-Клип (MitraClip®). Она особенно успешно используется в лечении часто возникающей функциональной недостаточности митрального клапана. Способ MitraClip является важным терапевтическим вариантом для отдельных пациентов из группы высокого риска с застойной сердечной недостаточностью.
Заменить сердечный клапан можно хирургическим путем либо на механический, либо на протез из биологического материала.
Альтернативой операции на открытом сердце по замене аортального клапана является чрезкожная транскатетерная имплантация его биопротеза (transcatheter aortic valve implantation, TAVI) . Помещенный в металлическую сетку в свернутом виде и укрепленный на конце катетера, протез сердечного клапана продвигается через сосудистую систему трансартериально, — обычно через бедренную артерию – или трансапикально — непосредственно в полость сердца, до аортального клапана, где он устанавливается в позицию и разворачивается.
Пороки сердечных клапанов: течение болезни и прогноз
Прогноз при недостаточности сердечных клапанов зависит, в первую очередь, от того, какой именно клапан поражен, а также от степени повреждения сердечной мышцы. Запущенная болезнь может со временем привести к слабости миокарда и, в конечном итоге, к смерти. Легкая форма клапанной недостаточности, как правило, не подлежит хирургическому вмешательству и не опасна для жизни.
Пороки сердечных клапанов: прочие комментарии
При наличии у пациента механического сердечного клапана необходим тщательный контроль за процессом антикоагуляции (торможение свёртывания крови) и своевременный прием назначенной дозы соответствующего лекарственного препарата (антикоагулянта).
механические и биологические протезы более склонны к бактериальным инфекциям, чем собственные сердечные клапаны, особенно, если бактерии размножаются в крови. В связи с этим пациентам, имеющим биологические или механические протезы клапанов, или перенесшим операцию по реконструкции клапанов с применением синтетических материалов, при наличии бактериальной инфекции, например, гнойного бронхита, гнойного воспаления придаточных пазух носа, инфекций мочевыводящей системы обязательно рекомендуется лечение с применением антибиотиков.
Источник: ims.uniklinik-freiburg.de
Статистика
Болезнь распространена во всех странах мира и различных климатических поясах. Заболеваемость находится в диапазоне от 3,1 до 11,6 на 100 000 жителей. Мужчины страдают эндокардитом в 2–3 раза чаще, нежели женщины.
В последнее время в развитых государствах о этой патологии. Если раньше средний возраст пациентов с эндокардитом составлял 35 лет, то теперь – 50. Также выше риск развития болезни в раннем детстве, особенно при наличии врождённых дефектов сердца.
Распространенность
В развитых странах ишемическая болезнь сердца стала самой частой причиной смерти и инвалидности — на ее долю приходится около 30 процентов смертности. Она намного опережает другие заболевания в качестве причины внезапной смерти и встречается у каждой третьей женщины и у половины мужчин. Такая разница обусловлена тем, что женские половые гормоны являются одним из средств защиты от атеросклеротического поражения сосудов. В связи с изменением гормонального фона при климаксе вероятность инфаркта у женщин после менопаузы значительно возрастает.
Виды
Деление на разновидности болезни производится на основании причин, вызвавших ее. Условно подразделяют на две большие группы: асептическое и бактериальное воспаление.
К первой группе относят ревматический, Либмана-Сакса и Леффлера. Вторая диагностируется гораздо чаще, она включает в себя бактериальный или септический и инфекционный процесс.
- Инфекционный (бактериальный) эндокардит (код по МКБ I33.0 или I33.9) возникает при поражении внешней оболочки сердца стрептококками, стафилококками или грибками. Развивается при туберкулезе, сифилисе и бруцеллезе. Основной причиной развития служит попадание в ткани сердца зеленящего стрептококка. Но на фоне ослабленной иммунной системы заболевание могут спровоцировать пневмококк, энтерококк и кишечная палочка.
- Септический (код по МКБ-10 I33.0 или I33.9) развивается на фоне сепсиса. Причиной служат грамположительные кокки. В 80% случаев заболевание носит вторичный характер и возникает у больных с ревматическим, реже сифилитическим, атеросклеротическим или врожденным проком сердца.
- Ревматический эндокардит (код по МКБ-10 I01.1). Асептический процесс протекает без участия болезнетворных микроорганизмов. Он является сопутствующим заболеванием при ревматических, аллергических заболеваниях и аутоиммунных состояниях.
- Эндокардит Леффлера (код по МКБ-10 I42.3) по-другому называется эндомиокардиальной (эозинофильной) болезнью. Причиной патологии является увеличение числа эозинофилов. Эти клетки накапливаются в сердечной мышце и вызывают специфическое воспаление. Такое состояние возникает в результате аутоиммунных нарушений, аллергических и паразитарных заболеваний, при онкологии.
- Эндокардит Либмана-Сакса (код по МКБ-10 I39* М32.1) наблюдается при системной красной волчанке. При этом патологическом состоянии у пациентов происходит выработка антител против собственного организма, в результате появляются отеки и воспалительные процессы.
Ход и диагностика воспаления сердечной мышцы
Миокардит может иметь молниеносный, острый, подострый или хронический характер. В случае молниеносного хода развития болезни, происходит быстрое нарастание сердечных симптомов. Это может привести к кардиогенному шоку, то есть группе симптомов, связанных с острой гипоксией ключевых органов, в сравнительно короткое время. Молниеносная форма дисфункции миокарда заканчивается либо самоизлечением, либо смертью человека.
Острое воспаление сердечной мышцы характеризуется менее очерченными начальными сердечными симптомами, медленным ростом их интенсивности и высокой вероятностью развития осложнений, в частности, дилатационной кардиомиопатии.
Хронический миокардит имеет симптомы похожие на дилатационную кардиомиопатию – увеличение камер сердца, нарушение активных сокращений, а, следовательно, сердечная недостаточность, которая прогрессирует. Если произойдет развитие дилатационной кардиомиопатии, то шанс на выживание в последующие пять лет при отсутствии соответствующего лечения составляет 50%.
Худший прогноз имеет место у пациентов с хронической или подострой формой миокардита. Эта форма заболевания часто ассоциируется с постоянным присутствием в сердечной мышце вируса, с которым организм не в состоянии бороться, а хронический воспалительный процесс способствует постепенной и прогрессирующей деградации сердца. Ибо противовирусные антитела, кроме уничтожения самого вируса, разрушают белки сердечной мышцы. Распад инфицированных клеток в сердце вызывает дальнейшую выработку антител. Это приводит к образованию порочного круга, в результате чего появляются повреждения сердца, препятствующие его дальнейшей работе.
Лучшие прогноз даёт бессимптомный миокардит, который на ЭКГ напоминает «свежий» инфаркт миокарда. В таких случаях дифференциация происходит на основании коронарографии, то есть рентгена артерий сердца с контрастом. Правильный образ артерий указывает на мягкую форму миокардита, в ходе которого, если не происходит усугубления заболевания, нарушения сократимости проходят, как правило, спонтанно и больной поправляется.
Кроме того, большинство больных, которых коснулась молниеносная или острая форма воспаления сердечной мышцы выздоравливают, как правило, после удаления инфекции, являющейся причиной миокардиат, если не дойдет до внезапной смерти в ходе болезни. Однако, сердце человека, перенесшего молниеносную или острую форму миокардита, не возвращается к полной исправности.
Особенно тяжело приходится лицам, которые курят сигареты. Они отличаются более высокой смертностью и повышенным риском инфаркта во время воспаления. Так же лица, употребляющие некоторые наркотики, особенно кокаин, находятся в группе риска тяжелого течения заболевания.
Чтобы точно найти и распознать болезнь, применяются такие исследования, как:
- анализы крови – у большинства пациентов можно наблюдать повышенную скорость оседания. В морфологической картине виден лейкоцитоз, то есть увеличенное число белых кровяных клеток – лейкоцитов, как правило, с преобладанием нейтрофилов. Если причиной миокардита является инфекция, естественно, будет обнаружена эозинофилия, то есть повышенная концентрация эозинофилов.
- электрокардиография – изображение ЭКГ у больных с воспалением сердечной мышцы, как правило, ненормально: видна аритмия, нарушение проводимости и другие изменения.
- эхокардиография – используется в основном для диагностики молниеносного воспаления сердечной мышцы. При этом виден нормальный диастолический объем, но и значительное ухудшение сократимости и утолщение стенки левого желудочка.
- рентгеновское исследование – показывает кардиомегалию, что связано с более продвинутой стадией воспаления сердечной мышцы. Кроме того, при расстройствах кровообращения, может быть видна жидкость в обоих легких.
- магнитный резонанс – позволяет обнаружить опухоль сердца и локализацию очага воспаления, что может облегчить диагностику и проведение биопсии.
- эндомиокардиальная биопсия – получают фрагмент ткани миокарда в целях обнаружения возможного некроза кардиомиоцитов и воспаления. Однако, биопсия не всегда обнаруживает существующее воспаление в области сердца, поэтому ее отрицательный результат не означает отсутствия воспаления.
Этиология: причины и факторы риска
- Ревматизм.
При ревматизме ведущим этиологическим агентом выступает бета-гемолитический стрептококк группы А, который с током крови проникает в сердечные структуры.
Обладая строением, сходным с соединительнотканными оболочками этого полого мышечного органа, он провоцирует ложный иммунный ответ, в результате чего повреждаются митральный, трикуспидальный и аортальный клапаны, возникает ревматическая патология.
- Инфекция.
Среди микробных факторов главная роль отводится бактериям — грамположительной патогенной флоре: стрептококкам, в частности стрептококкам группы D и энтерококкам, а также стафилококкам и пневмококкам.
Возбудители из группы грамотрицательных палочек встречаются гораздо реже. Особенно патогенны сальмонелла, легионелла, шигелла и псевдомонада.
Грибковая форма также нечастое явление: как правило, возникает как осложнение длительной антибиотикотерапии в послеоперационном периоде или для предупреждения вторичного инфицирования при установленных сосудистых катетерах.
- Травмы и операции.
Оперативные вмешательства, диагностические и лечебные инвазивные процедуры (катетеризация центральных вен, колоно- и цистоскопия, парентеральное введение препаратов, гемодиализ и др.) создают входные ворота для проникновения в сосудистое русло болезнетворных микроорганизмов, способных вызвать воспаление.
Среди предрасполагающих факторов развития эндокардита можно отметить:
- скрытые очаги дремлющей инфекции различной локализации: тонзиллиты, кариозные зубы;
- врождённые и приобретённые пороки сердца, наследственные аномалии его развития;
- первичный и вторичный иммунодефицит;
- стресс, вялотекущие хронические заболевания, вызывающие ослабление защитных сил организма;
- наркомания;
- пожилой возраст.
Узнайте больше об этой болезни из видео:
Классификация
По характеру течения
Здесь выделяют:
- первичный: возникает на здоровых сердечных клапанах;
- вторичный: развивается на патологически изменённых структурах сердца и сосудов при ревматизме, врождённых и приобретённых пороках, сифилисе, после операции по поводу протезировании клапанов и т.д.
По клиническому течению бывают:
- острый: длится до 2 месяцев. Причина – сепсис стафилококкового происхождения, травмы и лечебно-диагностические манипуляции в области сердечно-сосудистой системы.
При этой форме воспаления быстро нарастают инфекционно-токсические проявления, а также вегетация клапанов и тромбообразование, нередки гнойные метастазы в различные органы; - подострый: продолжается более 2 месяцев. Развивается при неадекватной терапии острого эндокардита;
- хронический рецидивирующий: более 6 месяцев. Формируется при глубоких повреждениях миокарда или дисфункции клапанного аппарата. Чаще встречается у новорождённых и грудничков с наследственными дефектами сердца, наркоманозависимых и лиц, перенёсших хирургические вмешательства.
Стадии
Выделяют три стадии патогенеза эндокардита: инфекционно-токсическую, иммуновоспалительную и дистрофическую.
- Первая стадия начинается с попадания в кровоток болезнетворного агента, который вызывает повреждение клапанного и пристеночного эндокарда. На внутренней оболочке появляются изъязвления. На пораженных участках начинают образовываться наросты из нитей фибрина и тромбоцитов.
Затем к вегетациям прикрепляются бактерии, формируются вторичные септические очаги инфекции. Тромбы, отрываясь от стенок, вызывают тромбоэмболические осложнения.Кроме того, вместе с оторванными вегетациями по организму разносятся и бактерии, которые оседают в различных органах и вызывают в них воспалительные процессы.
- Иммуновоспалительная стадия начинается с иммунной генерализации процесса. В это время организм начинает продуцировать антитела не только против бактерий, но и против собственных тканей, развиваются аутоиммунные состояния. Развивается клиническая картина обширного поражения внутренних органов.
Характерным для этой фазы является гломерулонефрит и артриты крупных суставов, а при длительном течении процесса – спленомегалия (увеличение селезенки). - Во время третьей стадии на фоне сепсиса и усиливающейся сердечной недостаточности появляются необратимые дистрофические изменения во многих органах. К уже имеющемуся заболеванию добавляется недостаточность внутренних органов (почечная, печеночная и т.д.) в тяжелых случаях развивается некроз миокарда.
По локализации
По локализации эндокардита различают:
- левостороннее воспаление нативного (естественного) клапана;
- левосторонний эндокардит протезированного клапана, который подразделяется на ранний (менее года после установки) и поздний (после операции прошло более года);
- правосторонний эндокардит;
- связанный с устройствами, например, кардиостимулятором.
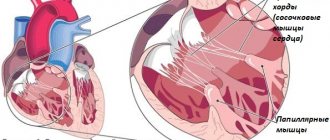
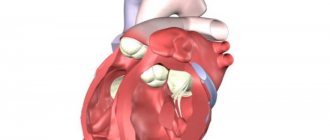
Кроме этого выделяют клапанную, пристеночную и хордальную патологию.
При развитии заболевания на клапанном аппарате в процесс могут быть вовлечены только створки (вальвулит), что чаще встречается при ревматическом процессе. Тогда как инфекционная разновидность охватывает все отделы клапана: створки, клапанное кольцо, хорды и папиллярные мышцы.
При острой септической форме болезни поражается митральный клапан, при подостром — аортальный, а хронический сепсис вызывает изолированное воспаление трехстворчатого клапана. Постепенно с клапанов воспаление распространяется на пристеночный эндокард и сухожильные хорды.
Аортальная регургитация, причины, симптомы, лечение
Причиной аортальной регургитации становится расслоение аорты или получение серьезной травмы. К хронической форме патологии приводит наличие эндокардита в анамнезе, который протекал в инфекционной форме. Иногда корень аорты может расширяться, в организме происходят дегенеративные процессы, ревматическая лихорадка.
К основным клиническим признакам относят:
- сильные боли в легких, отечность, одышку,
- в области нижнего края грудины с левой стороны хорошо прослушивается протодиастолический шум,
- учащение пульса,
- смещение верхней части сердца, потому что происходит нагрузка и давление на левый желудочек.
При острой форме развития пациенты ощущают резкое ухудшение самочувствия. Им требуется неотложная помощь. В таком состоянии часто возникает отек легких, при котором существует высокая вероятность летального исхода.
Врач после обследования принимает решение о целесообразности выполнения экстренного протезирования клапана. Пациенту обеспечивается соответствующее лечение для поддержания организма. Больному выписывают диуретики, препараты для расширения сосудов, инотропы.
Клиническая картина: главные признаки
Клиника заболевания в каждом случае индивидуальна, но имеются и общие проявления эндокардита. У большинства пациентов наблюдается медленное развитие болезни. Подострый процесс может длиться до нескольких месяцев. В этом случае признаки сглажены. В случае острого процесса наблюдаются явные симптомы заболевания.
У больного на протяжении длительного времени (больше 10 дней) происходит повышение температуры выше 38 градусов, появляется потливость и озноб. В этот период происходит потеря веса. Постепенно развивается интоксикация, об этом свидетельствует слабость, потеря аппетита, головные боли, бессонница.
Через некоторое время температура снижается, и появляется боль в области сердца и одышка. Из-за нарастающей интоксикации нарушается эластичность стенок сосудов. На кожных покровах и слизистых появляются мелкие кровоизлияния. При длительном процессе появляются ярко выраженные признаки: пальцы становятся похожи на барабанные палочки, а ногти на часовые стекла.
Симптомы
Признаки воспаления сердечной мышцы зависят от причины и тяжести течения заболевания. Например, множество людей с миокардитом, возникшим из-за вируса Коксаки, не имеют никаких симптомов заболевания. Единственным показателем воспаления сердечной мышцы может быть временный аномальный результат на электрокардиограмме (ЭКГ) — тесте, который измеряет электрическую активность сердца. Или при проведении эхокардиографии (ультразвуковое исследование сердца) могут быть обнаружены некоторые изменения, например, сниженная сократительная активность миокарда.
Типичные симптомы воспаления сердечной мышцы включают боль в груди и аритмию, которые возникают во время инфекционного заболевания или вскоре после него. В большинстве случаев повреждение миокарда слабое, быстро и полностью заживает и не влияет на откачивающую функцию сердца. Тем не менее, воспаление сердечной мышцы иногда может вызвать обширные повреждения, что приводит к отказу миокарда. Это опасное для жизни состояние требует быстрого ухода в специализированном учреждении. К счастью, это состояние довольно редкое.
К общим симптомам воспаления сердечной мышцы у взрослых относят:
- боль в груди;
- аритмия (ненормально быстрое, медленное или нерегулярное сердцебиение);
- внезапная потеря сознания (обморок);
- повышение температуры;
- боль и припухлость в суставах;
- признаки сердечной недостаточности (одышка, отек ног);
- усталость.
У ребенка с миокардитом могут появиться следующие признаки:
- повышение температуры;
- тахикардия или аритмия;
- учащенное дыхание;
- затрудненное дыхание, в особенности при движении;
- появление беспокойства или раздражительности;
- плохой сон;
- отказ от еды;
- повышенная потливость;
- слабость, вялость, апатия, обморочное состояние;
- редкое мочеиспускание;
- бледные покровы рук, ног (цианоз);
- рвота.
Дети старшего возраста могут жаловаться на следующие недомогания:
- кашель;
- тошноту;
- боль в животе или груди;
- отечность в ногах, ногах и лице;
- одышка или проблемы с дыханием в состоянии покоя, в ночное время;
- увеличение веса.
Опасность и осложнения
Среди основных осложнений фигурируют хроническая сердечная недостаточность (ХСН), тромбоэмболия, пороки сердечных клапанов и хроническое воспалительное состояние.
- ХСН обуславливается снижением сократительной и насосной функции. В её основе лежат повреждения миокарда и патология клапанов.
- Тромбоэмболия – грозное осложнение эндокардита. В случае отрыва сгустка крови в зависимости от его локализации он попадает либо в малый круг кровообращения, приводя к закупорке легочной артерии, либо в большой, провоцируя острое нарушение кровотока в различных внутренних органах: селезёнке, головном мозге, конечностях, желудочно-кишечном тракте или сетчатке глаза.
- Затяжной хронический процесс. Длительное персистирование микробных агентов с током крови может привести к появлению новых гнойных метастазов в организме, а также к генерализации инфекции с развитием сепсиса.
Наряду с осложнениями со стороны сердца, эндокардит способен инициировать почечную и печёночную недостаточность, эмбологенный инфаркт или инсульт, воспаление оболочек головного мозга, внутричерепные гнойники, абсцессы в печени и лёгких, тромбозы, ангииты, флебиты, пневмонию и гепатит.
Лечение миокардитов
Так как миокардит – это такое заболевание, которое грозит серьезными осложнениями, его терапия должна быть комплексной. Многое зависит от ответственности самого пациента, так как прием лекарств – это далеко не все. Очень важно соблюдать постельный режим, исключить физические нагрузки, соблюдать правильное питание.
Диета при воспалении миокарда должна быть разнообразной, богатой белком, ненасыщенными жирными кислотами, витаминами и микроэлементами. Особенно важен калий и магний.
Если воспаление развилось на фоне хронического заболевания, как аллергическая или аутоиммунная реакция, обязательно проводится соответствующая терапия – пока не будет устранена причина миокардита, лечение не будет успешным.
Что касается специфических препаратов, то назначают следующие:
- антибиотики – если воспалительный процесс вызван бактериями;
- противогрибковые, антипаразитарные препараты – при выявлении соответствующего возбудителя;
- противовирусные лекарства – если миокардит вирусного происхождения;
- нестероидные противовоспалительные средства;
- салицилаты;
- кортикостероиды;
- иммуномодуляторы;
- антигистаминные препараты.
Эти группы лекарств позволяют снять воспаление и отек. Но для того чтобы сердце восстановило свою работу, этого недостаточно, поэтому в дополнение к противовоспалительному комплексу назначают средства, улучшающие деятельность сердца:
- сердечные гликозиды;
- коронаролитики (расширяют сердечные сосуды);
- противоаритмические лекарства;
- препараты, улучшающие метаболизм в клетках миокарда;
- витаминные комплексы.
Для ускорения процессов выздоровления показана и физиотерапия, в частности, кислородные коктейли или ингаляции.
После выздоровления обязательно провести санаторно-курортное лечение. Пациент находится под диспансерным наблюдением в течение года.
Принципы лечения Основное внимание уделяется этиотропной терапии и лечению осложнений.
Обычно показана госпитализация. Меры общего характера включают постельный режим, ингаляцию кислорода и приём нестероидных противовоспалительных средств (НПВС).
По современным представлениям лечение вирусного миокардита должно строиться с учетом фазы патологического процесса. По результатам крупных международных исследований, применение иммуносупрессивной терапии оправдано при наличии аутоиммунных нарушений.
Этиотропное лечение миокардита
1. Вирусы
Энтеровирусы (вирусы Коксаки A и B, ECHO-вирусы, вирус полиомиелита). Самая частая причина инфекционного миокардита. Лечение: поддерживающая терапия. Ограничить физическую нагрузку. Глюкокортикостероиды (ГКС) не показаны. Выздоровление обычно наступает в течение нескольких недель, однако нарушения по данным ЭКГ и ЭхоКГ могут сохраняться в течение нескольких месяцев
Вирус эпидемического паротита, кори, краснухи. Лечение: поддерживающая терапия. Иммунизация с целью первичной профилактики.
Вирусы гриппа, A и B. Лечение: римантадин, 100 мг внутрь 2 раза в сутки в течение 7 сут с момента появления симптомов.
Иммунизация с целью первичной профилактики. Римантадин применяют при гриппе А, лечение начинают не позднее 48 ч с момента появления симптомов.
Рибавирин активен in vitro также в отношении вирусов гриппа В, однако его эффективность не доказана (не утвержден FDA).
Вирус лихорадки Денге. Заболевание протекает с лихорадкой и сыпью, переносчики — комары. Лечение: поддерживающая терапия.
Вирус varicella zoster (ветряная оспа, опоясывающий лишай), вирус простого герпеса, вирус Эпштейна — Барр, цитомегаловирус. Лечение: ацикловир, 5—10 мг/кг, внутривенная инфузия каждые 8 ч.
Ганцикловир, 5 мг/кг, внутривенная инфузия каждые 12 ч. При миокардите, вызванном вирусом varicella_zoster и вирусом простого герпеса, назначают ацикловир, при цитомегаловирусной инфекции — ганцикловир или фоскарнет.
Учитывая полифакторную этиологию заболевания, лечебные мероприятия должны организовываться в зависимости от причины, вызвавшей воспалительный процесс. Основным методом является лекарственная терапия, предлагаемая официальной медициной. Хорошо дополняют медикаментозное воздействие домашние способы оздоровления сердечной мышцы.
Лекарственная терапия включает в себя следующие направления:
- Борьба с возбудителем заболевания.
При терапии воспаления миокарда назначаются препараты, способные убить или резко ослабить инфекционные агенты. Одновременно проводится лечение (предупреждение) осложнений в виде нарушений ритма и сердечной недостаточности.
Постельный режим потребуется на срок от одной недели до полутора месяцев.
Больному в стационаре показаны ингаляции кислорода.
В диете ограничивают поваренную соль, жидкость, острые блюда.
С противовоспалительной целью применяют:
- антибиотики;
- кортикостероиды;
- нестероидные препараты;
- салицилаты.
При вирусной этиологии:
- противовирусные средства;
- иммуномодуляторы для стимулирования собственной защиты.
По показаниям могут потребоваться:
- сердечные гликозиды;
- противоаритмические препараты;
- коронаролитики для расширения венечных сосудов;
- витамины;
- средства, поддерживающие метаболизм в клетках миокарда (Панангин, Милдронат).
Для лечения аутоиммунных и аллергических процессов применяют:
- антигистаминные средства;
- большие дозировки кортикостероидов;
- иммунодепрессанты, подавляющие чрезмерную реакцию.
При идиопатическом миокардите излечение возможно только путем пересадки сердца донора.
Как и любое другое заболевание, спровоцированное бактериями, воспалительные заболевания сердца в основном лечатся с помощью антибиотиков (а в случае, когда причиной воспаления являются вирусы – с помощью противовирусных лекарственных средств).
Поскольку последствия недостаточно быстро и качественно пролеченного заболевания могут быть очень серьезными, антибиотики чаще всего вводятся внутримышечно или даже внутривенно.
Само собой разумеется, что лечение должно проводиться только в условиях кардиологического стационара, чтобы в случае необходимости у врачей была возможность незамедлительно оказать пациенту помощь.
Помимо антибиотиков, в ход идут лекарства, призванные облегчить состояние больного. Убрать из тканей лишнюю жидкость с помощью мочегонных препаратов, поддержать сердце и подпитать его, чтобы оно сокращалось более качественно, предупредить развитие тромбов – все это активно применяется.
В случае, если лечение проведено качественно, воспалительные заболевания пройдут бесследно и не вызовут значительных нарушений работы сердца. Главное при первых признаках заболевания сразу обратиться к врачу.
К какому врачу обратиться?
Любые проблемы сердечно-сосудистой системы, в том числе и эндокардит, находятся в компетенции докторов кардиологического профиля.
При отсутствии по месту жительства таких специалистов необходимо прийти на приём к терапевту поликлинического отделения, который уже выдаст направление на консультацию соответствующего врача.
Последующее ведение пациентов осуществляет кардиолог. Последний после проведения необходимого минимума диагностических мероприятий изберёт адекватную тактику лечения.
В зависимости от степени поражения сердца пациента куратор может собрать консилиум с привлечением бактериолога, кардиохирурга, окулиста и других специалистов для решения вопроса по поводу либо оперативного вмешательства, либо продолжения консервативной медикаментозной терапии.
Медикаментозное лечение
Чем снять воспаление сердечной мышцы? Для этого следует устранить причины заболевания. В зависимости от природы возникновения воспаления, лечащий врач прописывает соответствующие лекарственные препараты.
Медикаментозное лечение миокардита может включать:
- Противомикробные препараты (антибиотики) для борьбы с бактериальной инфекцией.
- Стероиды для уменьшения отека.
- Внутривенное введение иммуноглобулина для повышения количества антител, необходимых для борьбы с воспалительным процессом.
- Мочегонные средства для удаления избытка воды из организма. Тем самым уменьшается нагрузка на сердце.
- Препараты для нормализации сердечного ритма. К ним относятся ингибиторы АПФ (ангиотензинпревращающего фермента), бета-блокаторы и блокаторы рецепторов ангиотензина, которые могут быть назначены для лечения легочной гипертензии.
- Лекарства, разжижающие кровь, для уменьшения риска возникновения тромбов.
- Препараты для лечения сердечной недостаточности при ослаблении мышц сердца.
В редких случаях при аутоиммунных заболеваниях могут быть использованы препараты для подавления иммунной реакции организма.
Алгоритм диагностики
Физикальное обследование:
- Сбор анамнеза. Опрос пациента на предмет выявления предшествующих инфекционных заболеваний, особенно ревматизма, а также наличие в истории болезни эпизодов оперативных вмешательств или лечебно-диагностических манипуляций.
- Визуальный осмотр. Косвенным признаком эндокардита могут служить гнойничковые высыпания, кожный симпотомокомплекс (петехии, кровоизлияния, узелки Ослера, пятна Рота), а также наличие ревматической деформации суставов. Нарушение кровоснабжения тканей обнаруживается анемичностью кожи, акроцианозом кончика носа, губ и пальцев, а также астеническим синдромом.
- Пальпация. Данный метод не имеет важного диагностического значения, однако при сепсисе могут увеличиваться регионарные лимфатическое узлы: подмышечные, подбородные и паховые.При пальпации в области сердечного толчка часто изменена его привычная локализация – в пятом межреберье.
- Перкуссия. Этот способ выстукивания границ сердца позволяет определить увеличение его размеров, что часто наблюдается при эндокардите вследствие гипертрофии миокарда левого желудочка и застойной сердечной недостаточности.
- Аускультация. Достаточно информативный метод, позволяющий определить при помощи стетоскопа ослабление первого и второго тонов в области проекции клапанов сердца, а также патологические шумы.
Лабораторная диагностика:
- Общий анализ крови:
- нормохромная анемия;
увеличение СОЭ;
- сдвиг лейкоцитарной формулы влево;
- тромбоцитопения;
- диспротеинемия.
- Биохимическое исследование крови:
- гиперальфа- и гаммаглобулинемия;
высокий уровень циркулирующих иммунных комплексов, С-реактивного белка и креатинина;
- повышение титра Ig M;
- обнаружение положительного ревматоидного фактора.
- Бактериологический анализ:
Важнейшее значение в диагностике болезни играет идентификации возбудителя.
При остром течении патологии биологическая жидкость берется трижды с 30-минутными интервалами, а при подостром – 3 раза в течение суток. Такое число проб исключает вероятность случайного осеменения биоматериала болезнетворными микроорганизмами, что искажает правдивость полученных результатов.
Инструментальные методы исследования:
- ЭКГ. Этот метод не специфичен и говорит лишь о наличии нарушения кровоснабжения миокарда и аритмии (блокад), что может наблюдаться при многих сердечных патологиях.
- Эхо-КГ. Является «золотым стандартом» среди неинвазивных методов диагностики болезни, поскольку позволяет установить присутствие тромботических вегетаций на створках собственных или протезированных клапанов, так характерных для эндокардита.
- Рентгенограмма. Определяет размеры и границы сердца, застой в малом круге кровообращения и другие косвенные признаки сердечной недостаточности – частого осложнения воспаления сердца.
- УЗИ, МРТ и КТ. Редко применяются в повседневной врачебной практике ввиду их дороговизны и технической сложности. Однако незаменимы при сложной клинической картине заболевания.
Дифференциальная диагностика проводится с такими патологиями, как:
- лихорадка неясного генеза;
- септические состояния;
- некоторые разновидности злокачественных опухолей;
- инфекционные болезни, протекающие с фебрильной температурой, кожными высыпаниями и увеличением селезёнки (сальмонеллёз, бруцеллёз);
- системный некротизирующий васкулит;
- красная волчанка;
- ревматоидный полиартрит с общесистемными проявлениями.
Диагностика
Когда воспаляется миокард, нельзя обойтись без комплексного обследования. Опрос, сбор анамнеза и физикальное обследование дают общую картину, но для постановки точного диагноза необходимо провести следующие исследования.
Электрокардиография – довольно информационное исследование. На кардиограмме отмечается одно или несколько таких нарушений:
- удлинение электрической систолы желудочков;
- блокада ножек пучка Гиса;
- атриовентрикулярная блокада;
- нарушение внутрижелудочковой проводимости;
- экстрасистолия;
- мерцательная аритмия;
- синусовая тахикардия;
- эктопические ритмы.
Бакпосев крови
Назначается в любом случае для выявления возбудителя заболевания. Если результаты исследования отрицательные, следует думать о других причинах воспаления (вирусы, паразиты, аллергены и так далее).
Развернутый анализ крови
Позволяет определить выраженность воспалительного процесса, степень нарушения работы сердца.
Рентгенография
Проводится для оценки состояния малого круга крови и выявления кардиомегалии (увеличение размеров поперечного размера сердечной тени) – это явные признаки миокардита.
Эхокардиография
То есть, УЗИ сердца. Информативное исследование, позволяющее точно оценить степень поражения сердечной мышцы, размеры очага воспаления, состояние клапанов, желудочков и так далее.
Эндомиокардиальная биопсия
Назначается для выяснения причин гипертрофии сердца при любой кардиомиопатии. Вспомогательный метод, применимый в тяжелых случаях.
Проводится для выявления воспалительного инфильтрата в сердечной мышце. Тоже относится к вспомогательным методам.
В основном для диагностики миокардита используется ЭКГ, эхокардиография, бакпосев крови, развернутый анализ крови. Остальные виды исследований проводятся по необходимости.
Диагностировать заболевание при скрытом его течении достаточно сложно.Многие пациенты считают проявление слабости нормой после недавно перенесенных вирусных и инфекционных заболеваний, отказываются посещать врача.
В ходе первичного осмотра специалист уточняет у пациента вопросы о проявляющейся симптоматике.
В клиническом анализе крови пациента с подозрением на миокардит обнаруживается:
- повышение числа лейкоцитов в крови;
- возрастание СОЭ — скорости оседания эритроцитов;
- увеличение эозинофилов.
Дополнительные исследования таковы:
- Следует помнить о том, что бактериологический посев крови позволяет определить возбудителя заболевания.
- При подозрении на аллергическую природу следует пройти аллерготест.
- Рентгенологические обследования позволяют выявить структурные изменения полостей сердца и определить наличие застойных процессов в легких.
- Ультразвуковое исследование помогает подтвердить нарушение проводимости и изменения ритма сердца.
- Только в крайнем случае прибегают к биопсии сердца.
Воспаление мышцы сердца всегда требует лечения.
serdce1.ru
Физикальное исследование варьируют от умеренно выраженной тахикардии до симптомов декомпенсированной право- и левожелудочковой недостаточности (набухание шейных вен, отеки, ослабление I тона, ритм галопа, систолический шум на верхушке, застойные явления в легких).
Рентгенография: грудной клетки иногда выявляет расширение границ сердца и/или признаки застоя в легких.
ЭКГ: обычно отмечаются преходящие неспецифические изменения сегмента ST и зубца T. Нередко у больных острым миокардитом регистрируются патологические зубцы Q и уменьшение амплитуды зубцов R в правых грудных отведениях (V1-V4).
Поскольку в острой фазе миокардита активность сердечных изоферментов обычно повышена, это в совокупности с указанными изменениями ЭКГ может повлечь ошибочный диагноз инфаркта миокарда. Часто встречаются желудочковая и наджелудочковая экстрасистолия, реже — нарушения атриовентрикулярной проводимости.
Эпизоды мерцательной аритмии, а также блокады ножек пучка Гиса (чаще левой), свидетельствующие об обширности поражения миокарда, указывают на неблагоприятный прогноз.
ЭхоКГ: в зависимости от тяжести процесса обнаруживается разная степень дисфункции миокарда (дилатация полостей сердца, снижение сократительной функции, нередко сегментарного характера, нарушение диастолической функции). У больных с подострым и хроническим миокардитом, так же как и при ДКМП, выявляется значительная дилатация полостей сердца.
Нередкой находкой являются внутриполостные тромбы.
Изотопное исследование сердца: с 67Ga, 99mTc_пирофосфатом и моноклональными антителами к актомиозину, меченными 111In, магнитно-резонансная томография, позитронноэмиссионная томография позволяют визуализировать зоны повреждения и некроза миокарда.
Эндомиокардиальной биопсии: В настоящее время считается, что диагноз «миокардит» может быть подтвержден только данными эндомиокардиальной биопсии, которая, однако, дает много ложноотрицательных и сомнительных результатов. При оценке результатов биопсии, как правило, используются Далласские диагностические критерии.
Миокардит считается определенным при наличии воспалительной клеточной инфильтрации (не менее 3—5 лимфоцитов в поле зрения светового микроскопа) и некроза или повреждения кардиомиоцитов. Выявление клеточной инфильтрации и неизмененных кардиомиоцитов соответствует сомнительному диагнозу.
Данные повторной биопсии миокарда позволяют оценить динамику и исход процесса и говорить о продолжающемся, разрешающемся или разрешившемся миокардите. По количеству интерстициальных воспалительных клеток и их качественному составу, а также распространенности и тяжести деструктивных изменений кардиомиоцитов, наличию некротизированных кардиомиоцитов можно судить о степени остроты миокардита.
Посевов крови: с помощью посевов крови и других биологических жидкостей можно подтвердить вирусную этиологию миокардита, на которую также указывает четырёхкратное повышение титра антител к вирусам в период выздоровления по сравнению с острым периодом.
В детекции и идентификации инфекционного агента особое место принадлежит наиболее современному молекулярно-биологическому методу полимеразной цепной реакции.
Важное значение имеет динамическое комплексное исследование иммунологических показателей.
Диагностически выявить воспаление мышцы сердца сложно при скрытом течении заболевания. Пациенты часто считают обычным делом развитие слабости после перенесенной инфекции.
При осмотре и опросе больного врач целенаправлено должен спрашивать о симптоматике миокардита. Приведенные проявления сердечной недостаточности точно указывают на связь с заболеванием сердца, а острый характер подчеркивает роль инфекции или других факторов.
В анализе крови обнаруживают:
- лейкоцитоз;
- сдвиг формулы влево;
- рост СОЭ;
- значительное увеличение эозинофилов.
Среди биохимических тестов следует обратить внимание на:
- превышение нормы гаммаглобулинов, иммуноглобулинов;
- наличие С-реактивного белка, серомукоида;
- рост сиаловых кислот и фибриногена.
Бактериологический посев крови помогает выявить возбудителя.
При подозрении на аллергию назначают исследование титра антител.
Рентгенологически можно выявить расширение полостей сердца, застойные явления в легких.
Лечение
Консервативное
Антибиотикотерапия назначается в условиях стационара после точной идентификации штамма микроорганизма.Предпочтение при лечении эндокардита отдают антибиотикам широкого спектра действия. При грибковом поражении в течение длительного времени назначают «Амфотерицин В» и «Флуцитозин».
Для поддержания работы сердечной мышцы и ликвидации симптомов в виде одышки, повышенного артериального давления и тахикардии, отёков применяют ингибиторы АПФ, бета-адреноблокаторы, антагонисты альдостероновых рецепторов, диуретики, кардиотоники.
Хирургическое
Необходимость в оперативном лечении возникает при осложнениях.Хирургическое вмешательство предполагает механическое иссечение изменённого клапана с имплантацией на его место искусственного с дополнительной санацией очага воспаления антибиотиками широкого спектра действия.
Также может быть произведена обработка патологических зон низкочастотным ультразвуком.
Миокардит: причины развития воспаления, симптоматика и терапия
Диагноз «миокардит» ставят в случае, когда у пациента наблюдается воспаление сердечной мышцы под воздействием многочисленных причин. Ими могут являться инфекции либо токсины, аллергические и аутоиммунные реакции организма. Миокардит может являться и самостоятельной патологией, и признаком определенных заболеваний — того же ревматизма, развиваясь в данном случае наряду с перикардитом либо эндокардитом.
Заболевание может носить острый характер, достаточно часто перетекая в хроническую форму. Симптоматика, обусловленная миокардитом, может быть как явной, так и скрытой. Соответственно диагностика патологии не осложнена лишь при наличии признаков острого нарушения функциональности органа в результате перенесенной инфекции вирусного характера, в противном случае постановка правильного диагноза затруднена.
На сегодняшний день частой является ситуация, когда патология поражает достаточно молодых — от 30 до 40 лет — людей. Миокардит становится причиной нарушенного кровообращения, ухудшения насосной функции, сердечного ритма. Последствия заболевания весьма серьезны, в некоторых случаях не исключен смертельный исход.
Почему воспаляется сердечная мышца и как проявляется патология
Рассмотрим причины, под воздействием которых может развиваться патология, поскольку их существует немалое количество:
- Чаще всего развитие заболевания провоцируют вирусные инфекции, в особенности вирусы Коксаки, а также аденовирусы, цитомегалия, вирусы гриппа и парвовирус, краснуха и ветрянка, а также вирус С-гепатита и прочие.
- Второе место занимают бактериальные инфекции. Обычно негативным образом на сердечную мышцу воздействуют стафилококки, сальмонелла, микоплазмы и пневмококки, бактерии Haemophilus.
- Не исключено воздействие паразитов. Это могут быть черви и простейшие. К первым относят изогнутых трихинелл и нематод, ко вторым — амеб, токсоплазмы и трипаносомы.
- Миокардит зачастую возникает на фоне аутоиммунных патологий, которые провоцируют воспалительные процессы в сердце.
- Негативным образом может сказаться прием определенных фармацевтических препаратов. Подобным образом могут воздействовать некоторые противомикробные препараты, нестероидные противовоспалительные средства, диуретики, лекарства против судорог и туберкулеза. И это отнюдь не полный перечень «проблемных» веществ.
- Заболевание может развиваться, если на организм воздействуют определенные токсины — мышьяк либо свинец. Подобным же образом сказывается и использование кокаина, повреждающего сердечную мышцу.
Что касается симптоматики, она зависит от степени повреждения миокарда, локализации воспаления, скорости прогрессирования процесса и его остроты. Вне зависимости от сопутствующих обстоятельств характерной особенностью является сбой сердечного ритма и проблемы с сократительной функцией органа.
Что касается остальных признаков, то их появление зависит от провоцирующего фактора:
- При вирусной либо инфекционно-токсической патологии признаки становятся явными при четко выраженной интоксикации. Данному виду патологии часто предшествует продромальный этап, на котором симптоматика напоминает грипп, не исключены кожные высыпания, болезненность суставных и мышечных тканей.
- Если негативное воздействие оказала аллергическая реакция либо инфекция, патология проявляет себя после перенесения заболевания.
- Если имела место инфекционно-аллергическая форма, воспалительные процессы проявляют себя спустя несколько недель после того, как произошло обострение хронической патологии.
- При медикаментозной форме симптоматика становится явной через 12—48 часов от момента приема препарата.
Существует ряд общих признаков, свойственных формированию рассматриваемого заболевания:
- Возникает беспричинная слабость, сильная утомляемость.
- Развивается одышка, которая увеличивается при нагрузках физического характера. Впрочем, не исключено ее появление и в спокойном состоянии.
- Могут возникать приступы кашля, ощущение тяжести справа в подреберной области.
- При выраженном миокардите наблюдается отечность нижних конечностей, снижение объема мочи.
- Возникают боли в районе сердечной мышцы, которые могут быть приступообразными либо ноющими. Как правило, они не зависят от наличия или отсутствия физической нагрузки и беспокоят пострадавшего в течение долгого времени.
- Наблюдается усиление сердцебиения либо перебои в работе, пострадавшие указывают на появляющееся ощущение остановки, замирания сердца.
- Обычно температура тела не изменяется, хотя возможно повышение показателей до субфебрильного уровня.
- Может усиливаться потливость.
- В суставах появляется болезненность.
- Показатели АД обычно ниже нормы.
- Отмечают побледнение кожных покровов, синюшный оттенок, что особенно заметно при взгляде на кончик носа, пальцев, мочки ушей.
- Пульс либо замедлен, либо учащен.
- О сердечной недостаточности свидетельствуют увеличенные шейные вены.
При данной патологии наблюдается увеличение размеров сердечной мышцы, так что даже небольшой инфильтрационный очаг в органе может спровоцировать аритмию, приводящую к летальному исходу. Несмотря на обширный перечень признаков, при развитии патологии может проявляться лишь один или несколько из них, у трети пострадавших симптоматика и вовсе отсутствует.
Традиционное лечение патологии
Лечение миокардита должно быть направлено не только на борьбу с провоцирующими причинами, но и на максимальную разгрузку органа, мониторинг его функциональности.
На начальном этапе развития патологии необходим постельный режим от 7 до 45 дней, при развитии симптоматики требуется жестко ограничивать физические нагрузки.
Применяют фармакологические препараты, способные снизить проявление симптоматики и негативные последствия.
Используют вещества, стабилизирующие функциональность сердца, смягчающие признаки недостаточности кровообращения — диуретики, устраняющие излишки влаги из организма, что позволяет снизить нагрузку на сердечную мышцу. При этом лечащий кардиолог постоянно подбирает требуемые препараты, группа и дозировка которых зависит от индивидуальных особенностей течения патологии:
- В качестве противовоспалительных препаратов используют противомикробные и нестероидные препараты, кортикостероиды и салицилаты.
- При наличии вирусной этиологии назначают противовирусные лекарства и иммуномодуляторы, стимулирующие собственную защиту.
- В соответствии с показаниями используют сердечные гликозиды, коронаролитики, расширяющие венечные сосуды, средства против аритмии и препараты для поддержания метаболизма в миокарде, витаминные комплексы.
- В случае аллергических реакций и аутоиммунных процессов используют антигистаминные препараты, кортикостероиды в повышенной дозировке, иммунодепрессанты для подавления излишней реакции.
Повышенную опасность миокардита представляет сердечная недостаточность. Если применяемая терапия не дает ожидаемого эффекта, заболевание способно развиться до необходимости трансплантации органа, которая связана со смертельным риском отторжения либо инфицирования. После пересадки к обычной жизни удается вернуться в редких случаях, прием иммунодепрессантов становится обязательным и постоянным условием жизни.
При патологии пациентам рекомендовано придерживаться диеты с малым содержанием животных жиров и натрия. От соли желательно отказаться в полной мере, заместив ее травами либо синтетическими заменителями. Соответственно необходимо отказаться от фастфуда и ресторанных блюд. Также рекомендован отказ от курения, приема спиртных напитков. В некоторых случаях необходима коррекция веса, поскольку избыточная масса тела ведет к повышенной нагрузке на сердечную мышцу.
Народная медицина: простые рецепты
В качестве дополнительного метода терапии могут выступать народные средства. Существуют сложные рецепты с использованием травяных сборов и более простые способы, включающие применение одного компонента. Начнем с более простых рецептов:
- Горную арнику в количестве одной большой ложки заваривают в 200 мл кипятка и выдерживают в течение 30 минут, фильтруют. Употребляют дважды в день после приемов пищи, запивая лекарство молоком. Разовая порция составляет две маленькие ложки настоя.
- В 0,5 литра кипятка добавляют измельченные листья и ягоды земляники в количестве четырех больших ложек. Напиток настаивают на протяжении трех часов. Пить его следует вместо чая, добавляя для вкуса немного сахарного песка либо натурального меда. Длительность такого лечения составляет 30 суток.
- Для приготовления настойки ландыша в бутылку засыпают цветки растения и заливают емкость до верха 90% спиртом. Средство требуется настаивать на протяжении семи дней в темноте и прохладе, после чего профильтровать и принимать трижды в сутки. Разовая доза составляет 20 капель.
- Можно использовать ландышевый настой. Большую ложку цветков заваривают в 20 мл кипятка, настаивают на протяжении 60 минут и принимают на протяжении дня с интервалом 120 минут в количестве двух больших ложек.
- Если наблюдаются боли в сердце, используют семена шпината. Требуется трижды в день употреблять по три грамма средства за полчаса до основных приемов пищи. Семена следует запивать теплой очищенной жидкостью.
- Простое и доступное средство — натуральный цветочный мед, который необходимо съедать несколько раз на протяжении дня с фруктами, творогом или молоком. Разовая порция составляет маленькую ложку. При этом необходимо учитывать, что мед нельзя принимать с горячими напитками, поскольку такое средство спровоцирует усиленную работу органа и повышенное потоотделение.
- Можно приготовить отвар крапивы. Пять больших ложек ингредиента заварить в половине литра кипятка, проварить на небольшом огне на протяжении пяти минут, профильтровать. Средство следует принимать до четырех раз на протяжении дня, объем каждой порции составляет 0,5 стакана. В напиток перед приемом требуется добавить немного натурального меда.
Народное лечение: сложные рецепты
Рассмотрим более сложные рецепты, которые используют для лечения миокардита. При этом следует учитывать возможную непереносимость определенных компонентов.
- Требуется измельчить 5 грамм коры дуба и залить их 250 мл кипятка, выдержать средство 20 минут, профильтровать. Добавить в настой водку в объеме 300 мл, свежевыжатый сок из одного лимона и березовый сок в количестве 300 мл. Принимать средство следует трижды на протяжении суток, запивая его настоем чабреца либо омелы (50 мл). Разовая порция средства составляет одну большую ложку.
- Необходимо смешать 30 грамм пустырника с таким же количеством валерианы, добавить 20 грамм анисовых семян и столько же тысячелистника. Сбор в количестве большой ложки залить стаканом кипятка и кипятить на пару еще 15 минут, настаивать на протяжении 15 минут, профильтровать. Пить настой необходимо в утренние, дневные и вечерние периоды. Объем каждой порции составляет 100 мл.
- Рекомендуют восемь долей мятных листьев смешать с четырьмя долями семян фенхеля, добавить две доли цветков ландыша, большую ложку сбора залить стаканом кипятка и держать на водяной бане еще 15 минут. Средство должно закипеть. Затем его фильтруют и принимают в утренние и вечерние часы, разовая порция составляет половину стакана.
- Для получения вкусного и полезного лекарства требуется измельчить 250 грамм лимонов, удалив предварительно косточки. К смеси добавляют инжир в количестве 100 грамм, 250 грамм натурального меда и 50 мл качественной водки. После перемешивания средство хранят в холодильнике, принимая его после приемов пищи утром и вечером. Количество одной порции — маленькая ложечка.
- Требуется смешать большую ложку измельченных ягод боярышника, столько же измельченных плодов шиповника, добавить цветы шиповника в количестве двух больших ложек. Смесь залить половиной литра кипятка, настаивать ее в термосе на протяжении ночи. Утром средство фильтруют, принимать его необходимо до пяти раз в день перед едой. Разовая порция составляет 50 мл напитка.
Использовать народные средства необходимо только после консультации с лечащим специалистом.
fitoinfo.com
Особые симптомы у детей
В детском возрасте эта патология встречается очень редко. Чаще всего у детей он развивается в острой инфекционной форме и характеризуется следующими признаками:
- острая интоксикация организма, проявляющаяся слабостью, головной болью, болезненностью суставов;
- воспалительный процесс в эндокарде;
- на пораженном эндокарде появляются тромбы, которые способствуют развитию тромбоэмболии.
Течение детского эндокардита не отличается от процесса развития у взрослых, но симптомы нарастают стремительно, кроме того, лечение патологии также не имеет особых различий. Разрушительный процесс затрагивает все внутренние органы, особенно, мочевыделительную систему. Любое инфекционное заболевание – фактор риска, который сразу же нужно вылечивать.
Легочная регургитация, причины, симптомы, лечение
Важно! Легочная регургитация возникает по причине врожденной патологии, эндокардита инфекционной формы.
Если пациент игнорирует симптомы, то состояние становится тяжелым. В таком случае возникает одышка, поджелудочная недостаточность.
К основным симптомам относят диастолический шум в левом крае грудной клетки, уплотнение в области поджелудочной железы. В редких ситуациях начинает резко развиваться недостаточность, легочная гипертензия. В результате прогрессирует регургитация.
В большинстве случаев серьезное лечение не требуется. Врачи назначают препараты для устранения поджелудочной железы, причин легочной гипертензии. В тяжелых случаях пациент проходит комплексную диагностику и обследование. В результате может приниматься решение о необходимости вставлять протез клапана в легочный ствол. Специалисты подберут подходящий размер клапана в индивидуальном порядке.
Течение болезни у ВИЧ-инфицированных
У ВИЧ-инфицированных пациентов чаще всего развивается небактериальный тромботический эндокардит (марантический). Он встречается у 3-5 % вирусоносителей и практически у всех больных СПИДом. Обычно эта форма патологии развивается бессимптомно, реже вызывает тромбоэмболию. Для лечения применяют антикоагулянты, чтобы предотвратить образование тромбов. Проводят терапию, направленную на устранение повреждений клапанного аппарата.
В этом случае инфекционный тип заболевания проявляется изнуряющей фебрильной лихорадкой, развитием нерассасывающихся инфильтратов легких и полиорганной недостаточность. При такой форме назначают симптоматическое лечение совместно с внутривенным введением антибиотиков.
Хирургическое лечение
Пациенты с более тяжелыми случаями миокардита могут нуждаться в хирургическом или другом вмешательствах.
Различают следующие типы лечения:
- Вспомогательные желудочковые устройства. Представляют собой насос, используемый в случаях, когда сердце не может перекачивать достаточное количество крови. Некоторые из них располагаются внутри тела, а другие имеют части внутри и снаружи.
- Кардиостимулятор. Устанавливается у пациентов с брадикардией (замедленное сердцебиение) и сердечной недостаточностью.
- Внутриаортальная баллонная контрпульсация (ВАБК) – аппарат, который помогает сердцу перекачивать кровь по всему телу. Он используется, когда орган не в состоянии самостоятельно накачать достаточно крови. Специальный баллон вводят через бедренную артерию в паху и продевают в аорту. Баллон сдувается и раздувается, насыщая кровь кислородом, и, тем самым, уменьшает нагрузку на сердце.
- ЭКМО (экстракорпоральная мембранная оксигенация). В этом случае кровь прогоняется через специальный аппарат для увеличения количества кислорода, а затем переливается обратно в организм.
- Трансплантация сердца. Пересадка органа может быть необходима в очень тяжелых случаях, когда заболевание с помощью лекарств вылечить невозможно. Пациенту пересаживается искусственное или донорское сердце. Недостатком данной операции является необходимость пожизненного приема иммуноподавляющих препаратов. Это терапия обязательна для исключения риска отторжения органа.
Прогнозы и меры профилактики
Прогноз заболевания во многом определяется его стадией, своевременностью обращения к специалисту и правильной тактикой медикаментозной терапии.
Профилактика заболевания включает:
- Тщательный контроль больных с протезированными клапанами, пороками сердца, перенесённым эндокардитом.
- При некоторых видах хирургических операций, эндоскопических процедур, урологических и гинекологических диагностических исследований рекомендуется профилактический курс антибиотиков.
- Ликвидация очагов скрытой инфекции: кариес, тонзиллит.
- Предупреждение ОРВИ, гриппа и ангины.
Только грамотная и правильная диагностика и адекватная терапия помогут справиться с болезнью кардинально и с минимальным риском развития опасных для жизни осложнений.
Источник: oserdce.com
Воспалительные заболевания сердца
В основе некоторых заболеваний сердечно-сосудистой системы лежит воспалительный процесс. Иногда воспаление имеет бактериальное происхождение, то есть на внутренней оболочке сердечных клапанов ( эндокарде ) или на внешних оболочках сердца (в области околосердечной сумки — перикарда ) происходит размножение патогенных бактерий. Эти бактерии вызывают гнойное воспаление соответствующих отделов сердца — эндокардит и перикардит. В таких случаях кардиолог назначает лекарства антибактериального действия, подавляющие размножение бактерий. Антибиотики назначаются на продолжительное время и в больших дозах.
Воспалительные процессы в сердечной мышце могут иметь природу, отличную от бактериальной. Чаще всего они вызваны нарушениями в работе иммунной системы, которые происходят в результате заболеваний, не касающихся непосредственно сердца (ангина, грипп). Эти нарушения провоцируют такие заболевания сердца, как ревматизм. миокардит. некоторые формы эндокардита и другие.
Сердечная мышца может поражаться и продуктами жизнедеятельности бактерий (токсинами) при воспалении различных органов. Токсины, попадающие в кровь. доставляются вместе с ней к сердцу. Подобное происходит не только при воспалительных процессах. Основной вред от употребления алкоголя, например, состоит именно в том, что он вызывает сильнейшее поражение сердечной мышцы, причем некоторым людям достаточно совсем небольшого количества выпитого. При заболеваниях эндокринной системы примерно такое же действие на сердце оказывают колебания в количестве некоторых гормонов. выделяемых железами внутренней секреции. Результатом всех этих токсических воздействий на сердечную мышцу становится дистрофия миокарда. которая обычно проходит через некоторое время после устранения источника токсинов.
По всем вопросам, связанным с диагностикой и лечением сердечно-сосудистых заболеваний вы можете обращаться к кардиологу нашего медицинского .
Напоминаем вам, что ни одна статья или сайт не смогут поставить правильный диагноз. Нужна консультация врача!
Материалы
Воспалительные заболевания сердца
К таким заболеваниям относятся эндокардит, миокардит и перикардит. Собственно говоря, эти названия лишь классифицируют заболевания по области поражения: эндокардит – это поражение внутренней оболочки сердца, называемой эндокардом, при миокардите поражается сердечная мышца – миокард, а перикардит значит заболевания внешних тканей сердца – перикарда. Все эти заболевания могут быть как самостоятельными, так и являться осложнениями других болезней. При этом характер и течение воспалительных процессов также бывает неодинаковым, находясь в связи с происхождением заболевания.
Если обобщить известные медицине сведения, можно так классифицировать воспалительные процессы эндокарда, миокарда и перикарда:
- Воспалительные процессы инфекционного происхождения – как правило, это инфекционный эндокардит. Это заболевание может приводить к образованию порока сердца, к поражению почек и в целом считается тяжелым заболеванием, которое довольно часто может приводить к смерти. Вызывать инфекционный эндокардит (в принципе, воспаление может переходить и на перикард или другие ткани) могут разные микроорганизмы – наиболее часто это кокковая флора и микобактерии туберкулеза.
- Воспаления иммунного характера – такие воспаления вызывает откладывание в сердечных тканях комплекса антиген-антитела. Эта причина является наиболее распространенной для возникновения всех видов воспалений. Наиболее часто такие воспаления встречаются при ревматизме, хронических диффузных заболеваниях соединительной ткани и других.
- Воспалительные процессы, вызванные травмами тканей сердца или опухолевыми процессами – такие воспаления относятся к перикардитам полностью.
- Реактивные воспаления – такие процессы могут возникать в результате инфаркта миокарда или после направленной лучевой терапии при злокачественных опухолях.
Воспаление разных тканей сердца сопровождается своеобразной симптоматикой. Миокардит сопровождается симптомами, говорящими о недостатке кровообращения – это одышка, сердцебиение, отеки). На ЭКГ такое состояние проявляется появлением измененного зубца Т. Перикардит имеет две разновидности – сухой и экссудативным. Сухой перикардит сопровождается тупыми постоянными болями в области сердца. При экссудативном перикардите, кроме болей, может наблюдаться одышка в состоянии покоя, признаки недостаточного кровообращения.
Почему воспаляется сердечная мышца?
Причин, которые способствуют воспалительному процессу в клетках миокарда, довольно много. Самая обширная группа располагающих к заболеванию факторов – это инфекции. Попадая в организм, они губительно действуют на состояние всех органов, в том числе и сердца.
Инфекционные агенты, вызывающие миокардит:
- Вирусные – герпес, грипп, гепатит, ветряная оспа, корь, свинка, краснуха, цитомегаловирусы, аденовирусы, парвовирусы, вирус Коксаки.
- Бактериальные – стрептококки, дифтерийные палочки, риккетсии, спирохеты, хламидии, стафилококки, энтерококки, пневмококки, микоплазма, сальмонелла.
- Грибковые – вызывают кандидоз, спергилез, актиномикоз, кокцидомикоз.
- Паразитарные – нематоды, аскариды, бычий цепень, трихинеллы.
- Класс простейших – амебы, трипаносомы, токсоплазмы, шистосомы.
Другие причины, провоцирующие воспаление сердца:
Аллергия. Это реакция организма на воздействие некоторых факторов. Ожоговое поражение вызывает обширные некротические процессы, что способствует всасыванию в кровь токсичных элементов и продуктов разрушения. Они, в свою очередь, провоцируют выработку аутоиммунных частиц, атакующих клетки миокарда. Трансплантация органов или отдельных тканей может привести к отторжению организмом чужеродного элемента, что проявляется воспалительной реакцией.
Фармакологическая аллергия развивается после приема антибиотиков, мочегонных средств, противотубекулезных препаратов, противовоспалительных лекарств нестероидной группы, противосудорожных и противомикрбных медикаментов. Введение вакцины или сыворотки, укусы ос, пчел и других насекомых тоже относятся к возможным причинам развития миокардита. Редкий вид аллергической реакции – эозинофильное воспаление сердечной мышцы, возникает на фоне аллергических кожных болезней, бронхиальной астмы, резкого прекращения приема адренокортикотропного гормона.
Ревматизм. Ревмакардит (острая ревматическая лихорадка) возникает под воздействием инфекционного возбудителя (гемолитического стрептококка). При этом развивается аутоиммунная реакция организма: иммунитет вырабатывает антитела, которые поражают сердечные ткани. Миокардит ревматического происхождения обособляется в отдельную группу, так как его этиология обусловлена сразу двумя факторами: аутоиммунным и инфекционным.
Токсины. Проникая в организм, поражают сердце наряду с другими внутренними органами. Среди источников токсичных элементов можно назвать следующие: алкоголь, уремия при почечной недостаточности, угарный газ, лекарства, принятые в повышенной дозе, присутствие в организме мышьяка, свинца, кокаина, избыточного количества гормонов щитовидной железы.
Радиационное излучение. Ионизирующая радиация используется в качестве лечения раковых болезней. Если облучению подвергается область грудной клетки (при опухоли молочной железы, например), сердце тоже может попасть в зону воздействия радиоактивных лучей. Признаки воспаленной сердечной мышцы в таком случае могут проявиться спустя длительный период времени (даже после 10 лет).
Аутоиммунные болезни. К таковым относят, прежде всего, системную красную волчанку, склеродермию, ревматоидный артрит. Аутоимунные заболевания часто сопровождаются миозитом (воспаление мышечной ткани любой локализации и этиологии). Миокардит является разновидностью подобной патологии. Объединяет все эти состояния аномальная реакция иммунной системы, антитела которой принимают клетки собственного тела за чужеродные элементы и начинают борьбу с ними.
Эти факторы влияют на развитие миокардита как у взрослого человека, так и у ребенка. Но большей опасности подвергаются маленькие пациенты, потому что теплообменные реакции у такой категории (особенно у новорожденных) находятся в стадии формирования.
Поражение электрическим током. Вызывает серьезные поражения сердечной мышцы, в том числе и миокардит. Возможны смертельные исходы.
Идеопатическая форма заболевания (название – миокардит Абрамова-Фидлера) диагностируется, когда не получается установить точную причину воспаления сердца.
Отличительные особенности: быстрое прогрессирование, ведущее к значительному растяжению сердечных камер, острое течение с выраженной симптоматикой, тяжелое состояние пациента. Прогноз: смерть от недостаточности сердца или приступа аритмии.
Причины и симптомы воспалительных заболеваний сердца
К воспалительным заболеваниям сердца относятся миокардит — воспалительное поражение сердечной мышцы — миокарда, эндокардит — воспаление внутренней оболочки сердца — эндокарда и перикардит — воспалительное поражение сердечной сорочки — перикарда. Причины и симптомы воспалительных заболеваний сердца значительно отличаются друг от друга, в зависимости от того какая сердечная мышца поражена.
Причины воспалительных заболеваний сердца
Миокардит, эндокардит и перикардит могут быть самостоятельными заболеваниями, а могут быть частью другого заболевания, то есть осложнением. Часто при ревматизме развиваются эндокардит и миокардит, в этом случае заболевание называется ревмокардит. Одно из тяжелых состояний человека возникает тогда, когда вместе протекают оба воспалительных процесса в разных участках сердца, например миокардит вместе перикардитом. Однако чаще всего эти заболевания протекают по отдельности.
Воспалительные заболевания сердца, причиной которых служит инфекционное воспаление, в основном это инфекционный эндокардит, крайне тяжелы, часто заканчиваются смертельным исходом, приводят к пороку сердца и поражению почек — гломерулонефриту. Воспалительный процесс инфекционного генеза распространяется на перикард с других органов. Чаще всего перикардит вызывается кокковой флорой и развивается в основном при туберкулезе легких.
Еще существует, так называемая иммунная форма воспалительных заболеваний сердца. В ткани миокарда, перикарда или эндокарда откладывается антитело, которое и начинает развитие воспалительного процесса. Чаще всего эти заболевания развиваются при ревматизме.
Еще одной причиной воспалительных заболеваний сердца является травма или наличие в организме опухоли. В этом случае, как правило возникает перикардит.
Симптомы воспалительных заболеваний сердца
При поражении разных отделов сердца наблюдаются и разные проявления болезни.
Симптомы эндокардита
При эндокардите деформируются створки клапанов и формируется порок сердца. Сроки возникновения порока варьируют от полугода до двух лет. При инфекционном эндокардите картина заболевания выглядит ярче чем при ревматическом. Больной жалуется на озноб, обильное потоотделение, лихорадку. Кроме сердца поражаются почки, появляется повышенная кровоточивость и снижение уровня гемоглобина.
При поражении миокарда у пациента появляется одышка, сердцебиение при незначительной нагрузке, а при тяжелых формах болезни и увеличение сердца, печени, нарушение ритма.
Симптомы перикардита
Проявления перикардита проявляются двумя формами болезни: сухой и выпотной перикардит. При сухом перикардите больного постоянно беспокоят тупые боли в области сердца. Выпотной плеврит протекает более тяжело, больные жалуются на постоянную одышку в покое и тяжесть в области сердца.
Перикардит может иметь хроническое течение. У больного повышается артериальное давление, увеличивается печень, появляются сначала отеки нижних конечностей, а затем и асцит.
Лечение воспалительных заболеваний сердца
В любом случае, человек, у которого есть подозрение на один из этих диагнозов подлежит экстренной госпитализации. Диагноз может быть выставлен только после тщательного осмотра и обследования. При легком течении болезни больной соблюдает палатный режим, а при тяжелом — строго постельный.
Больным назначается диета с использованием минимального количества соли и жидкости. Из медикаментозных препаратов назначаются антибиотики, нестероидные противовоспалительные средства. В тяжелых случаях необходимо введение кортикостероидных гормонов.
Длительность лечения зависит от тяжести заболевания и успеха медикаментозной терапии.
Источник: heal-cardio.ru
Как проявляется патология
Признаки миокардита (особенно инфекционной природы) не всегда проявляются сразу. До 8 недель после перенесенного заболевания человек может не догадываться о происходящих в сердечной мышце патологических процессах. Поэтому, вылечившись от ангины, гриппа, ОРЗ, не лишним будет проверить этот жизненно важный орган на предмет наличия воспаления.
На первичном этапе возникновения болезни человек может жаловаться на постоянный упадок сил. Когда миокардит прогрессирует, на воспаление сердечной мышцы указывают симптомы:
- кожа приобретает белый оттенок;
- заметен цианоз конечностей и носогубного треугольника;
- одышка, возникающая при незначительном физическом напряжении;
- ноги отекают;
- возможен кашель и боли в правой подреберной области;
- подъем температуры тела;
- могут быть боли в суставах;
- приступы ночного удушья;
- мигрени, головокружения;
- снижение артериального давления;
- пульсирующие вены шейного отдела;
- нарушена ритмичность сердцебиений;
- при прослушивании выявляются шумы в сердце;
- болевой синдром с локализацией в грудной клетке (тяжесть, жжение, ощущение сжатия, покалывание);
- усиленное потооделение.
Для выраженности симптоматики имеет значение область поражения миокарда: очаговая или диффузная. Во втором случае заболевание протекает тяжелее.