Первая помощь при пароксизме мерцательной аритмии
Мерцание предсердий может быть вызвано самыми разными причинами и проявляться по-разному. У одних пациентов отмечаются периодические сбои синусового узла, выраженные в хаотичных сокращениях мышцы. У других – наблюдается трепетание предсердий с частотой от 60 до 90 ударов в минуту. Зачастую симптомы патологии и вовсе незаметны: особенно, если ЧСС находится в пределах нормы.
Однако существует несколько признаков, подтверждающих то, что начался пароксизм фибрилляции предсердий:
- Ощутимые перебои в работе сердца – создается ощущение, что мышца сокращается неравномерно;
- Учащенное сердцебиение;
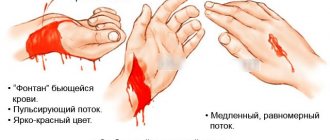
- Неравномерный пульс – проводятся замеры в области запястий и сонной артерии, показатели будут отличаться;
- Беспричинная одышка, наблюдаемая в состоянии покоя;
- Головокружение;
- Боли в области грудины;
- Задержка дыхания в горизонтальном положении;
- Мышечная слабость;
- Панические атаки и чувство беспокойства – нередко пациенты боятся смерти или ухудшения своего состояния вследствие нехватки кислорода.
Ярко выраженная симптоматика наблюдается у людей, которые уже имеют сопутствующие кардиологические заболевания, а ЧСС увеличивается до 200-600 ударов в минуту.
Пароксизмальная форма мерцательной аритмии — нарушение работы сердечной мышцы, длящееся максимум неделю. Если измененное состояние длится дольше, кардиологи диагностируют хроническую форму.
- Типичное мерцание при частоте более 300 сокр./мин.
- Показательное трепетание при частоте не выше 200 сокр./мин.
Формы пароксизмальной аритмии
Независимо от того, насколько правильно работают предсердия, к желудочкам доходит не каждый проводящий импульс. По частоте сокращения желудочков ПМА можно классифицировать на:
- брадисистолическую форму: частота менее 60 сокр./мин;
- тахисистолическую: частота более 90 сокр/мин;
- нормосистолическую или промежуточную, с вариативной частотой.
По локализации
Относительно локализации очагов повышенного формирования импульса различается 3 типа пароксизма при мерцательной аритмии:
- аритмия предсердий — импульсы формируются в предсердном узле;
- аритмия желудочков — импульсы зарождаются в проводящей системе желудочков;
- смешанная аритмия — с несколькими патологическими очагами.
Самая распространенная — промежуточная форма нарушений ритма. Повторяющиеся ПМА приступы расцениваются как рецидивирующая аритмия.
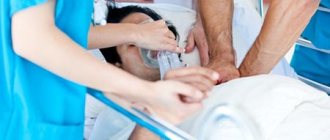
Пароксизм мерцательной аритмии — неотложная помощь при мерцании предсердий:
- внутривенное введение «Аймалина» и/или «Новокаинамида», «Ритмилена». Противопоказания — нарушения гемодинамики, отек легких, резкое снижение АД;
- если введение вышеуказанных препаратов невозможно, прибегают к электроимпульсному воздействию;
- снижают частоту желудочкового ритма средствами на основе дигоксина или используют «Изоптин», «Верапамил», «Финотипин». Противопоказания — артериальная гипотония.
Догоспитальный этап не предполагает купирования длительных приступов пароксизма, больной госпитализируется. При невысокой частоте желудочковых сокращений тактика неотложной помощи должна быть активной, с назначением пероральных препаратов «Пропранолол» и/или «Хинидин».
Пароксизм мерцательной аритмии — неотложная помощь трепетании предсердий:
- Гемодинамика при трепетании практически неизменна в сравнении с нарушениями при мерцании. Пациент может вовсе не ощущать симптомов аритмии. Экстренная помощь не предусмотрена и переходят к плановому лечению;
- Если гемодинамические нарушения все же проявились, что выражается в тупой боли в грудине, используют препараты, снижающие частоту ри или «Пропранолол». Противопоказания — артериальная гипертония и острая сердечная недостаточность;
- В 10% случаев купировать трепетание предсердий можно только при помощи электроимпульсного воздействия.
Описание пароксизмальной фибрилляции предсердий
В нормальном состоянии сердце сокращается с частотой 60-90 уд/мин (показатель для взрослого). Поскольку патология чаще всего регистрируется среди взрослой части населения, к вниманию принимаются показатели нормы именно для этой категории.
Американская кардиологическая ассоциация (AHA) указывает, что 2,7 миллиона американцев живут с какой-то формой ФП. Вероятность возникновения пароксизмальной формы ФП увеличивается с возрастом.
Хотя пароксизмальная ФП сама по себе не опасна для жизни, она может иметь серьезные последствия. По этой причине очень важно диагностировать и лечить проблему как можно раньше.
Статистика по пароксизмальной фибрилляции предсердий:
- После 60 лет ФП определяется у 5% населения.
- После 75 лет диагностируется у 14% населения.
- Среди распространенности различных форм аритмий ФП занимает второе место после экстрасистолии.
- В странах Европы количество людей, больных ФП, оставляет около 4,5 млн, а в Соединенных Штатах — более 2 млн человек.
- В одной лишь Германии на ФП болеет около 1 млн людей.
- Примерно 13,5 млрд евро уходит на лечение больных с ФП, находящихся в странах Евросоюза.
- У 30% больных отсутствуют существенные заболевания сердца.
Механизмы развития ПФП:
- В миокарде предсердий образуются эктопические очаги, генерирующие импульсы минуя синусовый узел, в результате чего сбивается нормальный ритм.
- Работа синусового узла нарушена, вследствие чего ритм становится неправильным и нередко ускоренным.
- При синдроме ВПВ имеются дополнительные пути проведения импульсов, в результате чего деятельность сердца учащается.
- Работа нервной системы (центрального и вегетативного отделов) нарушена, что способствует расстройству работы различных органов и систем организма, включая дисрегуляцию сердце.
У некоторых женщин изменение гормонального фона, особенно в постменопаузальный период, нередко приводит к расстройству сердечной деятельности.
Специфика работы сердечной мышцы
Чтобы понять, что делать при аритмии, нужно разобраться в работе сердечной мышцы и причинах, по которым наступает сбой в ее работе.
У здорового человека количество сердечных сокращений варьируется от 60 до 90 ударов в минуту.
Сокращение сердечной мышцы происходит под контролем синусового узла, откуда импульсы направляются в оба желудочка сердца. Так происходит дополнительное стимулирование перекачки крови.
Вследствие множества причин кровоток может быть нарушен, то есть сокращения отделов сердца выходят из-под контроля синусового узла и наступает аритмия.
При низком сердечном сокращении, когда показатели меньше допустимых значений, диагностируется брадикардия. Свыше 90 ударов сердца в минуту означает наступление тахикардии.
При приступе аритмии, который проявился внезапно, а количество сокращений превышает 140 сокращений в минуту, проявляется пароксизмальная тахикардия.
Медики выделяют несколько видов проявлений аритмии сердца:
- Мерцательная. Самое опасное проявление тахикардии, которое характеризуется хаотичным сокращением сердечной мышцы, достигающее до 600 ударов в минуту. Помощь при мерцательной аритмии должна быть оказана незамедлительно, так как в обратном случае возможно развитие инфаркта.
- Синусовая. Возникает на фоне неврозов и хронических заболеваний сердечно-сосудистой системы. Характеризуется разными интервалами между сокращениями мышцы.
- Экстрасистолическая. Проявляется нерегулярным чередованием остановки сокращений с последующими резкими толчками.
Если пациент впервые столкнулся с проявлениями аритмии, ему нужно пройти диагностику в медицинском учреждении, так как вид нарушений сердечных сокращений определяет врач после детального обследования с помощью ЭКГ.
Причины развития проблемы
Главными факторами развития аритмии считаются:
- патологии сердечно-сосудистой системы;
- ишемические нарушения;
- гипертоническая болезнь;
- сердечная недостаточность во всех формах;
- воспалительные процессы в миокарде, перикарде или эндокарде;
- пороки сердца врожденного и приобретенного характера;
- кардиомиопатии генетического характера.
К посторонним факторам, способным вызвать пароксизм мерцательной аритмии, относят:
- вредные привычки в виде употребления спиртных напитков, стимулирующих наркотиков и курения;
- нарушение баланса электролитов;
- недостаток калия и магния в организме;
- структурные нарушения в органах и тканях дыхательной системы;
- острые формы заболеваний инфекционного происхождения;
- употребление в течение длительного времени сердечных гликозидов, адреномиметиков;
- постоянные эмоциональные нагрузки.
Иногда встречаются идиопатические формы аритмий, причину которых выяснить не удается.
Симптомы пароксизма аритмии
Проявления аритмии условно разделяют на 2 группы:
- Доброкачественные, проявления которых не требуют лечения, проходят самостоятельно после устранения причин, их вызвавших, и не несут угрозу для жизни и здоровья человека;
- Злокачественные – тяжелые состояния, которые вызваны чаще всего заболеваниями сердца и сосудов.
Аритмию первой группы вызывают такие факторы:
- Чрезмерное употребление кофе и крепкого чая;
- Стрессовые ситуации и сильные физические нагрузки;
- Злоупотребление алкоголем;
- Длительный и неконтролируемый прием лекарственных препаратов или БАДов;
- Менопауза.
Первая помощь при аритмии второй группы должна быть оказана правильно и незамедлительно, так как она провоцирует инфаркт и может привести к смерти человека.
При аритмиях симптоматика не всегда бывает четко выражена. Так, многие люди даже не догадываются о проблемах с сердечными сокращениями, а заболевание у них обнаруживается случайно. Достаточно часто это происходит при низком давлении.
У некоторых пациентов наблюдается некоторое ухудшение самочувствия, которое имеет такие признаки:
- Проявление болевых ощущений в области грудной клетки;
- Повышенное потоотделение, слабость, упадок сил;
- Сильное головокружение, которое может привести к потере сознания;
- Панические ощущения страха смерти, нехватка воздуха.
Особо ярко проявляются данные симптомы при низком давлении, показатели которого нужно обязательно учитывать при оказании неотложной помощи при аритмии.
Помимо этих общих симптомов каждый вид аритмии имеет свои специфические проявления.
Так, разновидность мерцательной аритмии пароксизмальная тахикардия характеризуется приступообразными проявлениями с резким увеличением сердечных сокращений. При пароксизме (так называют внезапные изменения состояния) больной испытывает панические атаки, которые сопровождаются скачками давления и повышенным потоотделением. При низком систолическом давлении повышается диастолическое.
Во время проявления экстрасистолии человек ощущает характерные «кувырки» сердца, а после его замирание.
Неотложная помощь при аритмии оказывается до приезда бригады медиков свидетелями приступа.
Тяжесть симптоматики напрямую зависима от частоты желудочковых сокращений. Незначительные отклонения от нормы (90-100 сокр./мин) не проявляются наглядно.
Тахисистолическая форма, диагностируемая чаще всего, имеет следующие признаки:
- чувство «замирания» сердца, ощутимые перебои;
- частое сердцебиение;
- неравномерный пульс;
- одышка в состоянии покоя, усиливающаяся при физических нагрузках;
- поверхностное дыхание, задержка вдоха при горизонтальном положении, головокружение;
- боли за грудиной;
- обморочные состояния, мышечная атония;
- испарина, гипергидроз;
- панические атаки.
Критическое снижение частоты сокращений приводит к гипоксии и ухудшению мозгового кровоснабжения. Больной получает обморок, иногда он сопровождается остановкой дыхания. Это неотложное состояние, требующее срочных реанимационных мероприятий.
Клиническая картина патологии
Симптомы при легких формах поражения сердца могут вовсе отсутствовать. Эпизоды фибрилляций предсердий способны протекать без явных проявлений либо человек отмечает небольшой дискомфорт в грудной клетке. Симптомы неодинаковы в каждом конкретном случае приступов аритмии.
Клиника аритмии сердца может отличаться большой вариабельностью и включать такие составляющие:
- боль в грудной клетке;
- гипотония (падение давления);
- чувство учащенного сердцебиения;
- общая слабость, головокружение;
- ощущение одышки и нехватки воздуха;
- холодные руки и ноги;
- появление холодного пота;
- озноб, дрожание;
- предобморочное состояние, потеря сознания;
- учащение мочеиспускания;
- аритмия (неравномерность) пульса на руке, шее;
- паника, страх, ощущение близкой смерти;
- бледность кожи, синюшность губ.
Основной признак мерцательной аритмии с пароксизмальными проявлениями у ряда пациентов — внезапное развитие инсульта, который может возникать после длительного бессимптомного течения мерцательной аритмии. Такой вариант развития ФП самый тяжелый и может окончиться летальным исходом.
При длительном течении ПМА качество жизни падает: снижается переносимость нагрузок, человек вынужден отказаться от спорта, перелетов, сменить работу или вовсе получает инвалидность.
Методы диагностики
С целью уточнения предварительного диагноза кардиолог выслушивает сердечные ритмы. Констатируется аритмия, кроме случаев, когда трепетание приходится на каждое 2, 3 или 4 сокращение.
В такой ситуации признают правильную форму МА и назначают пациенту ЭКГ. Кардиограмма — метод выбора при диагностике патологичных изменений ритма.
Как дополнительный диагностический метод применяют УЗИ сердца с ЭХО-КГ. Дифференциально важные параметры: размер предсердий, степень износа клапанов. От полученных результатов зависит выбор тактики лечения.
Пароксизм фибрилляции предсердий купируется лекарственными препаратами, назначаемыми врачом. Если человеку известен диагноз, сложностей с приемом не должно возникнуть – кардиолог проводит консультацию о том, как действовать при нарушении ритма. Рекомендуется придерживаться такого метода лечения:
- Когда приступ имеет ярко выраженные симптомы, плохо переносится пациентом, сопровождается скачками ЧСС, используется антиаритмичный препарат, вводимый внутривенно. Это может быть Аймалин в дозировке до 100 мг, Ритмилен – до 150 мг или Новокаинамид – 1 г;
- У пациентов с отеком легких и другими выраженными нарушениями купирование приступа в домашних условиях невозможно, требуется обязательная госпитализация и применение электроимпульсной терапии;
- Если пароксизм продолжается в течение нескольких суток, категорически запрещено принимать препараты – пациента кладут в стационар и проводят плановое лечение. Обусловлено это высоким риском образования тромбов;
- Когда приступ сопровожден невысокой частотой сердечных сокращений, для неотложной помощи используют таблетки, например, Пропранолол – до 40 мг или Хинидин в аналогичной дозировке.
Сложности в оказании неотложной помощи возникают, если пароксизм начался внезапно, ранее пациента такие симптомы не беспокоили. В этом случае рекомендуется проводить кислородные ингаляции и принять таблетку Феназепама. Другие манипуляции чреваты тяжелыми последствиями.
Если у человека наблюдается обморок и остановка дыхания, требуется экстренный вызов врачей и проведение реанимационных действий. Заниматься самолечением в данном случае недопустимо.
Алгоритм действий по оказанию помощи
В большинстве случаев можно оказать помощь при аритмии в домашних условиях. Для этого нужно спокойно и последовательно выполнять определенные действия. К тому же люди, имеющие хронические заболевания сердца и часто сталкивающиеся с нарушением сердечных сокращений, могут выполнять эти действия самостоятельно.
- Обеспечьте больному удобное положение, вначале посадив его, а затем уложив. Смена положений необходима для определения позиции, в которой человек ощутит облегчение симптомов. Если улучшения состояния не происходит, спровоцируйте рефлекторную рвоту, раздражая пальцами гортань. Рвота поможет восстановить правильный ритм сокращений.
- Обеспечьте свободный доступ кислорода в комнате.
- Измерьте давление и подсчитайте количество ударов пульса в минуту. При низком давлении можно применять только те препараты, которые выписал врач или дождаться его назначений.
- Больной должен выполнить несколько дыхательных упражнений, которые заключаются в глубоком вдохе и задержке дыхания на несколько секунд. В момент задержки дыхания аккуратно надавливайте на веки больного. Количество надавливаний не должно быть меньше 18 раз в течение минуты. Подобные упражнения помогают не только восстановить ритм сердечной мышцы, но и успокоить больного.
- Для снятия аритмии сердца в домашних условиях можно принимать успокоительные средства. Особенно этот момент актуален для пациентов, страдающих заболеваниями сердца. Корвалол, настойка пустырника или валерианы, валокордин – препараты, которые можно использовать до приезда медицинских работников.
Если аритмия проявила себя впервые и обладает ярко выраженными симптомами, у человека может проявиться приступ панической атаки. В этот момент важно поддержать и успокоить больного, объяснив, что симптомы временные и в скором времени пройдут.
Первая помощь при тахикардии заключается в следующих действиях:
- Усадите или уложите больного так, чтобы ему было удобно;
- Расскажите о принципах дыхательной гимнастики и приступите к ее выполнению: глубокий вдох с задержкой дыхания чередуется с выдохом;
- Медленно и аккуратно массируйте место пульсации сонной артерии;
- Попросите больного закрыть глаза и осторожно надавливайте на веки по описанной выше схеме;
- Умойте или протрите лицо больного холодной водой.
Устранить симптомы тахикардии в домашних условиях можно с помощью простого рецепта. Нужно сделать настойку из аптечных успокоительных средств. Для ее приготовления смешивают настойки на спирту корня валерианы, плодов боярышника и шиповника, а также пустырника в пропорциях 1 к 1. Маленькую ложку полученного средства медленно выпивают, запивая водой.
Первая помощь при аритмии сердца, которая проявляется брадикардией, оказывается в такой последовательности:
- Больного кладут на спину, приподнимая ноги так, чтобы они находились выше уровня головы;
- Обеспечивают свободный доступ свежего воздуха;
- В случае сильной боли в области грудной клетки нужно принять Нитроглицерин.
Неотложная помощь при пароксизмальной тахикардии зависит от степени ее проявления. Обычно она не требует экстренных действий и заключается в приеме сердечных гликозидов.
Однако в случае проявления инфаркта с ярко выраженной симптоматикой сердечной недостаточности действия по оказанию неотложной помощи при пароксизмальной тахикардии заключаются в срочной дефибрилляции и немедленной госпитализации.
Основы лечения болезни
Мерцательная пароксизмальная аритмия, лечение которой возможно только в условиях стационара, опасна изменчивой картиной течения. Выбор методик основывается на сроке давности приступа:
- если он был менее 2 суток назад, то стараются восстановить ритм (синусовый);
- если прошло более 2 суток, то увеличивается риск эмболии, вызванной восстановлением ритма.
Как вспомогательное средство используют «Варфарин», обладающий свойствами антикоагулянта. Разжижение крови должно воспрепятствовать появлению тромбирующих сосуды сгустков. Восстановление ритма начинают не ранее, чем через 3 недели.
Для контроля состояния пациента применяют чрезпищеводное УЗИ, в ходе которого устанавливают факт наличия/отсутствия сгустков в предсердии. Больные с отрицательным результатом переводятся на интенсивный цикл лечения без ожидания предписанных 3 недель.
Фармацевтика предлагает несколько основных средств для купирования приступов ПМА:
- на основе новокаина — снижает давление;
- на основе дигоксинов — с целью контроля частоты сокращений;
- «Кордарон», «Пропаном» — для приема в домашних условиях.
Препараты для внутривенных инъекций вводятся только под контролем врача. Неотложные мероприятия при пароксизме мерцательной аритмии купируют приступ с вероятностью в 95%.
Если медикаментозное лечение не принесло положительных результатов, то больной направляется на курс терапии с использованием электрического разряда.
Электроимпульсная терапия назначается также при наличии осложнений, ставших последствиями приступов пароксизма.
Что это дает пациенту? Происходит перезапуск проводящей системы, ритм стабилизируется благодаря возбуждению синусового узла.
При рецидивирующей мерцательной аритмии пациент направляется на хирургическую операцию. Используют лазер, прижигая патологический очаг возбуждения в миокарде.
Для выполнения процедуры при помощи нескольких катетеров делается артериальный прокол. Результативность операции по методу радиочастотной абляции (РЧА) составляет около 85%. Если первая операция не была успешной — процедуру проводят повторно.
Важные моменты
Знать, что делать при аритмии сердца порой недостаточно, так как для устранения повторных проявлений заболевания нужно строго придерживаться определенных правил, которые многие больные нарушают, чем и провоцируют повторные ее проявления.
Что нельзя делать при аритмии:
- Самостоятельно, без врачебных рекомендаций приступать к кардиотренировкам;
- Использовать лекарственные средства и БАДы, не прописанные кардиологом;
- Ожидать, что проявления заболевания исчезнут без лечения.
При первых же признаках болезни нужно пройти детальное обследование. В первую очередь это касается аритмии при низком артериальном давлении.
Каждый раз, когда сердечный ритм нарушается, человек подвергается смертельной опасности, поэтому нужно как можно раньше выявить причины аритмии и приступить к ее лечению.
Осложнения заболевания
Переход болезни в постоянную форму грозит серьезным снижением качества жизни.
Самое распространенное осложнение — появление тромбов в сердце, ведь кровь не выходит в полном объеме из предсердий, поэтому застаивается. При эмболии тромба тот способен вызвать ишемический инсульт.
Частое осложнение — сердечная недостаточность. По некоторым данным, у больных с фибрилляцией предсердий есть опасность появления болезни Альцгеймера.
Осложнения: что произойдет, если помощь не будет оказана своевременно?
Не во всех случаях приступ удается эффективно и быстро купировать – например, по данным врачей, в 10% случаев помогает только электроимпульсное воздействие, а препараты оказываются бессильны. К каким последствиям может привести неоказание помощи больному?
Развиваются и такие негативные последствия, как:
- Отек легких и острая сердечная недостаточность – течение болезни значительно усугубляется;
- Гипоксический шок – к нему приводит резкое снижение давления и нарушение в обеспечении органов кислородом. Наиболее часто это последствие провоцирует слишком частое сокращение мышцы;
- Обморок;
- Инфаркт или стенокардия – вызваны нарушениями коронарного кровотока;
- Образование тромбов – когда срочный прием препаратов проигнорирован, а с момента начала приступа проходит более 2 суток, в крови образуются сгустки. Они закупоривают сосуды, влекут за собой отмирание конечностей, гангрену, инсульт.
Впрочем, столь тяжелые осложнения – не повод поддаваться панике. Купировать приступ вполне возможно без последствий для своего здоровья, нужно только не игнорировать признаков начавшегося приступа.
Пароксизмальная мерцательная аритмия, неотложная помощь при которой была проигнорирована или оказана не в полной мере, приводит к изменениям интенсивности кровотока. Что, в свою очередь, становится причиной эмболии в полости предсердий. Кроме того, отказ от врачебной помощи спровоцирует:
- отек легких на фоне острой сердечной недостаточности. Усугубляет нарушения ритма;
- гипоксический шок с характерным снижением давления и нарушениями транспортировки кислорода к внутренним органам. Развивается как следствие критически высокой (более 150 сокр./мин) или критически низкой (меньше 40 сокр./мин) частоты желудочкового трепетания;
- остановку сердца;
- обморок;
- патологическое изменение коронарного кровотока, с риском возникновения стенокардии и развития инфаркта.
Пароксизм мерцательной аритмии: что это такое — тромбоэмболические осложнения?
Опасность тромбоэмболии становится серьезней, если с момента приступа прошло более двух суток.
За это время в предсердии образуются сгустки внушительного размера. Тромбы попадают в головной мозг, конечности и сердце, что приводит к инфаркту, инсульту или гангрене.
Врачебная неотложная помощь
Медицинский пункт
Внутривенно медленно 0,5-1,0 мл 0,06% раствора коргликона или 0,3-0,5 мл 0,05% раствора строфантина в 10 мл 0,9% раствора натрия хлорида или 10 мл 5% раствора глюкозы. Одновременно внутривенно капельно 400 мл 5% раствора глюкозы с 4-6 ЕД инсулина, внутрь 4-6 г хлористого калия в 100-200 мл воды. При сохраняющейся тахикардии — внутривенно струйно 2 мл 0,25% раствора анаприлина (противопоказан при артериальной гипотензии). В случае отсутствия эффекта — внутривенно дробно с интервалами 5-10 мин по 2,5 мл 10% раствора новокаинамида до 10 мл с одновременным введением 0,3-0,5 мл 1% раствора мезатона под контролем АД и ЭКГ.
После восстановления синусового ритма или достигнутого урежения частоты желудочкового ритма, стабилизации АД, устранения болевого синдрома и купирования отека легких эвакуация в госпиталь (омедб) санитарным транспортом, лежа на носилках, в сопровождении врача.
Омедб, госпиталь
Внутривенно капельно 400 мл 5% раствора глюкозы с 10 ЕД инсулина и 40 мл панангина или 2 г хлорида калия в форме 4% раствора для инъекций. На этом фоне внутривенно струйно в течение 0,5-1 мин 2-6 мл 0,25% раствора верапамила (финоптина). При отсутствии эффекта через 15-20 мин внутривенно 10 мл 10% раствора новокаинамида под контролем АД. При артериальной гипотензии или отсутствии эффекта от медикаментозной терапии — электроимпульсная терапия, при трепетании предсердий — чреспищеводная кардиостимуляция.
Нарушения ритма и проводимости сердца
могут существенно отягощать течение многих заболеваний, а также зачастую представляют непосредственную угрозу для жизни больного.
Пароксизмы аритмии
, возникнув однажды, в большинстве случаев повторяются, что приводит к значительному снижению трудоспособности и нередко к инвалидизации. Своевременная диагностика и эффективное лечение пароксизмальных тахиаритмий позволяет значительно облегчить состояние больных, предупредить тяжелые осложнения.
Наджелудочковые пароксизмальные тахикардии.
Наджелудочковые пароксизмальные тахикардии объединяют группу нарушений ритма, при которых эктопический водитель ритма локализуется над общим стволом пучка Гиса. Различают синусно-предсердную, иредсердную и предсердно-желудочковую узловую суправентрикулярные тахикардии. В большинстве случаев они имеют сходную электрокардиографическую картину и их точная диагностика без специального исследования затруднена. При постановке диагноза в таких случаях ограничиваются общей формулировкой: наджелудочковая пароксизмальная тахикардия.
Последовательность мероприятий по купированию пароксизма
наджелудочковой тахикардии.
- Лечение может начинаться с проведения вагусных проб (массаж каротидного синуса, проба Вальсальвы).
Внутривенно струйно ввести изоптин — 10 мг в 10 мл изотонического раствора натрия хлорида в течение 2 мин. При отсутствии эффекта через 10 мин можно ввести повторно 5 — 10 мг этого препарата.
Внутривенно струйно ввести дигоксин (0,5-1,0 мг) в 20 мл изотонического раствора натрия хлорида в течение 4-5 мин.
Внутривенно струйно ввести дизопирамид (по 100-150 мг или 2 — 3 ампулы) в 20 мл изотонического раствора натрия хлорида в течение 4 — 5 мин.
Внутривенно ввести анаприлин (5 мг) в 20 мл изотонического раствора натрия хлорида или 5 % раствора глюкозы в течение 5 мин.
Внутривенно медленно в течение 3 — 5 мин ввести кордарон в дозе 5 мг/кг в 20 мл 5 % раствора глюкозы.
Внутривенно ввести в течение 4 — 5 мин новокаинамид — 10 мл 10% раствора.
При отсутствии эффекта от медикаментозной терапии проводят электрическую дефибрилляцию или частую стимуляцию предсердий.
Мерцательная аритмия
Среди пароксизмальных нарушений ритма мерцательная аритмия
является наиболее распространенной. Эта форма аритмии характеризуется наличием очень частых (более 350 в 1 мин) и нерегулярных предсердных импульсов, дезорганизующих деятельность предсердий и приводящих к аритмичным сокращениям желудочков.
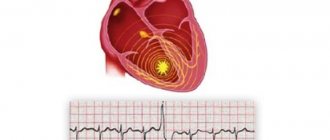
К ЭКГ-признакам мерцательной аритмии относят:
- отсутствие зубца Р;
беспорядочные предсердные колебания (волны F) с частотой более 350 в 1 мин;
различная продолжительность интервалов между желудочковыми комплексами.
Для купирования приступа мерцательной аритмии
вводят следующие препараты:
- Новокаинамид — по 10 мл 10 % раствора в 10 мл 5 % раствора глюкозы или изотонического раствора натрия хлорида внутривенно в течение 3 — 5 мин под контролем артериального давления.
Ритмилен — по 100 -150 мг в 20 мл изотонического раствора внутривенно в течение 4 — 5 мин.
Хинидин — внутрь в порошках по 0,2 г через каждые 2 ч до купирования аритмии, максимальная суточная доза — 1,8 г.
Эффективность антиаритмических препаратов возрастает после введения панангина или поляризующей смеси. Если мерцательную аритмию не удается купировать с помощью лекарственных препаратов или пароксизм быстро приводит к тяжелым нарушениям гемодинамики (аритмический коллапс, отек легких), то проводят электроимпульсную терапию.
Нецелесообразно купировать аритмию
у следующих категорий больных:
- с резким увеличением сердца, особенно левого предсердия;
плохо переносящих аптиаритмические препараты;
с синдромом слабости синусно-предсердного узла (потери сознания в момент купирования приступа);
с активным миокардитом, эндокардитом, тиреотоксикозом;
с частыми приступами, которые не удается предупредить с помощью антиаритмических препаратов.
В этих случаях показано лечение сердечными гликозидами (дигоксин), обеспечивающими урежение ритма желудочков и за счет этого нормализацию гемодинамики.
Трепетание предсердий
Трепетание предсердий
— это пароксизмальная тахикардия, характеризующаяся правильным ритмом сокращения предсердий с частотой около 250 — 300 в 1 мин и наличием у большинства больных предсердно-желудочковой блокады, что обеспечивает более редкий ритм желудочков.
К ЭКГ-признакам трепетания предсердий
относят:
- наличие во II стандартном или правых грудных отведениях «пилообразной» формы волн трепетания (волн F);
в большинстве случаев одна волна переходит в другую, поэтому изоэлектрические интервалы между ними отсутствуют;
волны имеют частоту более 220 в 1 мин и характеризуются одинаковой высотой и шириной;
у большинства больных регистрируют неполную предсердно-желудочковую блокаду, степень которой постоянно меняется;
желудочковые комплексы обычно имеют нормальную продолжительность.
Купирование пароксизма трепетания предсердий
включает следующее:
- Лечение обычно начинают с применения сердечных гликозидов (быстрый метод насыщения). Дигоксин вводят внутривенно капельно по 0,5 мг 2 раза в сутки желательно с препаратами солей калия. В результате дигитализации увеличивается степень предсердно-желудочковой блокады и улучшаются показатели гемодинамики. Обычно через 3 — 4 дня восстанавливается синусовый ритм.
При отсутствии эффекта от применения сердечных гликозидов назначают хинидин — по 0,2 г через каждые 2 ч до Достижения максимальной суточной дозы 1,8 г.
Если трепетание предсердий
не удается ликвидировать с помощью лекарственных препаратов или пароксизм быстро приводит к снижению артериального давления и развитию сердечной недостаточности, то проводят электроимпульсную терапию.
Трепетание предсердий труднее поддается медикаментозному купированию, чем другие формы поджелудочных тахикардии. В связи с этим в лечении этого нарушения ритма широко
применяется частая чреспищеводная электростимуляция предсердий, эффективность которой достигает 70 — 80%.
Пароксизмальная желудочковая тахикардия
Желудочковой тахикардией называют 3 и более импульса подряд желудочкового происхождения с частотой ритма более 100 в 1 мин. Приступы желудочковой тахикардии значительно чаще, чем приступы над-желудочковой тахикардии, осложняются сердечной недостаточностью (отеком легких) и кардиогенным шоком, а также нередко переходят в фибрилляцию желудочков. Поэтому установление правильного диагноза и выбор эффективной терапии приобретают особо важное значение при этом нарушении ритма сердца.
К ЭКГ-признакам желудочковой тахикардии относят:
- продолжительность желудочкового комплекса более 0,14 с;
значительно расширенные желудочковые комплексы преимущественно положительные либо преимущественно отрицательные во всех грудных отведениях;
появление во время тахикардии нормальных или почти нормальных по продолжительности желудочковых комплексов (предсердные «захваты» или сливные комплексы);
при регистрации внутрипищеводной ЭКГ выявляют наличие предсердно-желудочковой диссоциации (зубцы Р
регистрируют независимо от желудочковых комплексов);
одинаковая форма желудочковых комплексов и зарегистрированных вне приступа желудочковых экстрасистол;
Купирование приступа желудочковой тахикардии.
При первом пароксизме тахикардии, а также при инфаркте миокарда лечение желудочковой тахикардии следует начинать с назначения лидокаина. Препарат вводят внутривенно струйно в дозе 100 — 150 мг в течение 3 — 4 мин в 20 мл изотонического раствора. При отсутствии эффекта от применения лидокаина назначают следующие препараты:
- Этмозин — по 100 — 150 мг (4-5 мл 2,5 % раствора) в 20 мл изотонического раствора натрия хлорида внутривенно струйно в течение 4 — 5 мин.
Кордарон — по 5 мг/кг в 20 мл 5% раствора глюкозы внутривенно струйно в течение 4 — 5 мин.
Новокаинамид — по 10 мл 10 % раствора в 10 мл 5 % раствора глюкозы внутривенно в течение 4 — 5 мин.
Ритмилен — по 100 — 150 мг в 20 мл изотонического раствора или 5% раствора глюкозы внутривенно в течение 4 — 5 мин.
Для лечения желудочковой тахикардии можно применять мекситил, аймалин, анаприлин, орнид, ритмонорм. Если пароксизм тахикардии осложняется острой сердечной недостаточностью или кардиогенным шоком, то наиболее эффективной и безопасной является электроимпульсная терапия.
Фибрилляция желудочков
Фибрилляция желудочков — это аритмичные, некоординированные, очень частые (более 300 в 1 мин) неэффективные сокращения отдельных групп волокон миокарда. Наиболее частой причиной фибрилляции желудочков является острая коронарная недостаточность — инфаркт миокарда. Подавляющее большинство случаев внезапной смерти при ИБС обусловлено развитием этой фатальной формы аритмии. Выброс крови в аорту и легочную артерию при фибрилляции желудочков из-за неэффективности их сокращений практически прекращается. Артериальное давление снижается, кровоток прерывается, и если он не возобновляется в течение 4 — 5 мин, то наступает биологическая смерть. В первые 10 с после остановки сердца нарушается сознание, а затем появляется редкое агональное дыхание, исчезает пульс на крупных артериях, зрачки расширяются и не реагируют на свет.
К ЭКГ-признакам фибрилляции желудочков
относят:
- нерегулярные, неодинаковой формы и амплитуды волны фибрилляции. Частота их составляет более 300 в 1 мин;
комплекс QRS,
сегмент
S-T
и зубец
Т
не дифференцируются;
изоэлектрическая линия отсутствует.
Своевременно начатые реанимационные мероприятия (в первые 4 — 5 мин) могут обеспечить восстановление жизненно важных функций организма. Независимо от механизма остановки кровообращения первые лечебные мероприятия одинаковы и включают проведение наружного массажа сердца и ИВЛ. Затем после регистрации ЭКГ проводят дефибрилляцию. Если после проведения дефибрилляции ритм сердца не восстанавливается и на электрокардиограмме сохраняется мелковолновая фибрилляция желудочков, то в крупные вены (подключичную, яремную) вводят 0,5-1 мл 0,1 % раствора адреналина гидрохлорида и 1 мл 0,1 % атропина сульфата в 10 мл изотонического раствора натрия хлорида. Предполагается, что под действием адреналина гидрохлорида мелкие волны фибрилляции превращаются в крупные, которые более легко купируются следующими разрядами дефибриллятора максимальной мощности. В связи с тем, что при остановке кровообращения очень быстро развивается метаболический ацидоз, немедленно начинают внутривенную инфузию натрия гидрокарбоната в дозе 0,5 мг/кг (7,5% раствор) через каждые 8-10 мин реанимации до восстановления сердечной деятельности.
Если правильно проведенные реанимационные мероприятия в течение 60 мин не приводят к восстановлению работы сердца, фактически нет надежды на оживление. Их проведение, как правило, прекращают.
Мерцательная аритмия является тяжелым расстройством сердечного ритма, которое возникает при некоторых заболеваниях сердечно-сосудистой системы и сопровождается частыми, разнородными и нерегулярными сокращениями миокарда предсердий. Мерцательная аритмия может сопровождать , пороки сердца, .
Прогноз и профилактика болезни
Прогноз жизни при этой болезни достаточно благоприятен. Важнее всего контролировать частоту сокращений, поддерживая ее в рамках возрастной нормы. Не менее действенна и профилактика тромбоэмболии.
Купирование частых приступов требует профилактики образования тромбов посредством приема «Варфарина», являющегося дополнением к антиаритмическому лечению и антагонистом витамина К.
Контрольный анализ крови сдается пациентом раз в месяц, показателем успешности терапии выступает МНО (международное нормализованное отношение), поддерживаемое на уровне 2,5-3,5.
Рекомендуемые профилактические мероприятия:
- Лечение патологий, приведших к аритмии.
- Восполнение дефицита магния и калия.
- При патологии нервной системы, на фоне которой развивается пароксизмальная мерцательная аритмия:
- физическая нагрузка снижается до минимума, назначается диета, лечение запоров и ожирения, подавляется активность блуждающего нерва (вагусный тип вовлечения нервной системы);
- предупреждается эмоциональное напряжение, назначаются успокоительные, увеличивается продолжительность отдыха, вводятся ограничения на употребление кофеиносодержащих напитков, табака, полезны щадящие занятия ЛФК (гиперадренэргический тип вовлечения нервной системы).
Классификация заболевания
В зависимости от конкретной ЧСС в минуту выделяют следующие типы патологии:
- Трепетание с частотой сокращений до 200 ударов.
- Мерцание с частотой сокращения от 200 ударов.
Поскольку желудочки на фоне аритмии начинают сокращаться в усиленном режиме, классификация учитывает такие формы болезни:
- Тахисистолическая (тахиформа) — желудочки сокращаются выше 90 раз за минуту.
- Брадисистолическая — показатель равен менее 60 раз за минуту.
- Нормосистолическая — показатель сокращений находится в пределах 60 – 90.
Еще одна классификация подразделяет аритмию на следующие формы:
- желудочковая, с тяжелыми нарушениями ритмов сердца, ярко выраженными по ЭКГ;
- предсердная, с изменением проводимости пучка Гиса;
- смешанная, с сочетанием двух указанных форм.
Первый выявленный эпизод заболевания следует отличать от собственно пароксизмальной фибрилляции, при которой пароксизм повторяется и длится до 7 дней (чаще — до 2 суток).
Заболевание может персистировать (длиться больше недели) или переходить в длительно персистирующий тип (приступ продолжается до года).
При частых обострениях аритмии сердца говорят о рецидивирующем типе. Постоянный тип заболевания подразумевает сохранение симптомов мерцательной аритмии более года с неэффективностью проводимой терапии.
По признакам ФП делится на классы:
- Первый — клиническая картина отсутствует.
- Второй — качество жизни не страдает, но есть легкие признаки болезни.
- Третий — имеются многочисленные жалобы, пациенту приходится ограничивать себя в жизни.
- Четвертый — клиника яркая, есть инвалидизирующие осложнения.