Когда неожиданно начинает кружиться голова, появляется одышка, усиленное потоотделение, бросает в жар, кажется, что вот-вот сердце выпрыгнет из груди, происходят существенные изменения в работе многих органов и систем. Помимо сердечно-сосудистой, страдают почки, органы зрения, нервная система, желудочно-кишечный тракт.
Все эти симптомы и нарушения вызывает такое, казалось бы, обычное учащение работы сердца, возникающее в состоянии покоя, которое называется тахикардией.
Тахикардия
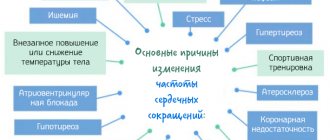
Принято считать, что тахикардия – это болезнь. Хотя на самом деле это далеко не так. Так врачи одним словом называют симптом, который проявляется в состоянии покоя и характеризуется резким учащением сердцебиения. Частота сокращений сердца (пульс) при тахикардии будет больше 90 ударов в минуту.
Тахикардия может появляться у здоровых людей в различных ситуациях:
- после сильных физических нагрузок (до 180 ударов в минуту);
- во время эмоционального перевозбуждения;
- из-за пережитого стресса;
- во время жары или от духоты;
- после приема определенных доз кофе, чая, алкоголя;
- после резкого наклона или подъема.
В остальных случаях тахикардию вызывают различные нарушения внутри организма. Основные причины тахикардии у женщин – нарушения в работе эндокринной, нервной, вегетативной систем, при аритмии различных форм и нарушений движения крови по сосудам (гемодинамики).
Диагностика
Если после физической нагрузки долго не проходит повышение ЧСС или наблюдается внезапная тахикардия без каких-либо видимых причин, необходимо обратиться в больницу для выявления патологии.
Внезапно начинающееся сильное сердцебиение чаще всего сигнализирует о наличии нарушений в центральной нервной системе или самом сердце. Определить точную причину можно лишь при помощи диагностики.
Самыми распространенными исследованиями, которые применяются для определения этиологии тахикардии, являются:
- Общий анализ крови (ОАК) – определит уровень гемоглобина (при пониженном показателе, сердце может ускоряться для компенсации нехватки кислорода) и наличие воспаления.
- Общий анализ мочи (ОАМ) – поможет исключить диабет и различные поражения почек, ведущих к сердечной патологии.
- Анализ крови на возбудители инфекций.
- Биохимия крови – исследует множество показателей. Врач определит, какие именно из них нужно исследовать в вашем случае, исходя из симптомов заболевания.
- Тест на толерантность к глюкозе и определение гликемического профиля.
- Гормоны щитовидной железы и надпочечников.
- Анализ на половые гормоны, который имеет особое значение при обследовании беременных.
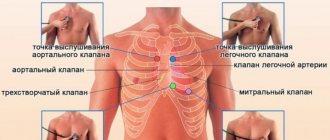
- ЭКГ (электрокардиография) – определит наличие внутрисердечных нарушений, покажет, насколько правильно работает сердце. Нагрузочные пробы в связке с мониторированием ЭКГ помогут определить, связана ли тахикардия с физическими нагрузками.
- УЗИ (ультразвуковое исследование) сердца – определит работу клапанов, а также исключит наличие пороков, воспаление стенок и другие патологии.
- При подозрении на наличие ИБС (ишемической болезни сердца) проводят коронарографию – внутреннее исследование сосудов, впадающих в сердце.
- УЗИ гормональных желез – обычно проводится при выявлении нарушений со стороны данных органов в ОАК или гормональном анализе.
- МРТ (магнитно-резонансная томография) головного мозга – для исключения нарушений мозгового кровотока или опухолей.
Данный перечень исследований не является обязательным. В каждом индивидуальном случае врач сам определяет необходимый план обследования пациента, который составляется таким образом, чтобы патология была обнаружена в кратчайшие сроки.
Внезапное сердцебиение в состоянии покоя или при подозрении на другие патологии может потребовать консультации следующих специалистов:
- Терапевт;
- Кардиолог;
- Эндокринолог;
- Инфекционист;
- Гематолог;
- Гинеколог.
Возможные осложнения
Если болезнь, вызывающая приступы тахикардии, длительное время остается без лечения, могут возникать различные осложнения:
- Тромбообразование и тромбоэмболия различных артерий (закупорка просвета сосуда, ведущая к ишемии).
- Инфаркт или инсульт.
- Долговременная потеря сознания.
- Острая сердечная недостаточность (ОСН) – состояние, при котором сердце не может обеспечивать нормальное кровообращение. Без соответствующих лечебных мероприятий приводит к смерти.
- Отеки легких.
- Снижение массы тела.
- Внезапная смерть. Чаще всего причиной становится обширный инфаркт или разрыв сердечной мышцы.
Если вы не знаете, почему сердце начинает часто биться без видимых причин, обязательно обратитесь к доктору. Только так можно уберечь себя от опасных последствий.
Синусовая тахикардия
Такая форма появляется из-за нарушений в работе основного источника сердечного ритма — синусового узла. Причины тахикардии у женщин молодых очень часто бывают вызваны нарушениями именно синусового ритма. Особенностью этого симптома является ровный ритм (не измененный), но сильно увеличенная частота сокращений сердца – пульса. Приступ может быть очень долгим, и остановить его бывает невозможно без медикаментозного вмешательства.
Причины синусовой тахикардии у женщин:
- Побочная реакция на прием медикаментозных препаратов.
- Болезни сердечно-сосудистой системы.
- Заболевания сердца.
- Отравления токсическими веществами.
- Курение.
- Злоупотребление кофеином (частое употребление энергетиков, заварного кофе).
- Сильные неврологические расстройства.
Пароксизмальная тахикардия
Отличительной чертой этого вида тахикардии является внезапное начало, беспорядочное и сильно учащенное биение сердца (существенно больше, чем при синусовых нарушениях) – 150-300-490 ударов в минуту. По месту нарушения разделяют три вида пароксизмальной тахикардии:
- Желудочковая.
- Предсердная.
- Узловая.
Предсердная тахикардия часто возникает после сильного испуга. Пульс подскакивает до 150-190 ударов в минуту.
При узловой тахикардии нервные импульсы возникают на границе желудочков и предсердий и вызывают аритмию. Для этого вида характерно резкое начало и такое же неожиданное завершение приступа.
Пароксизмальная тахикардия в районе желудочков называется фибрилляцией желудочков. Это опасный для жизни вид нарушения, который требует немедленного вызова скорой помощи. Причины тахикардии у женщин, вызывающие фибрилляцию:
- инфаркт Миокарда;
- повреждение нервной системы;
- шоковые состояния;
- сильные отравления ядами;
- аневризма сердца (после инфаркта);
- ишемическая болезнь;
- пороки развития сердца.
Симптомы:
- судороги;
- расширение зрачков;
- слабость;
- шум в ушах;
- сдавление и боль в груди;
- тошнота;
- падение артериального давления;
- расслабление сфинктеров тела;
- головокружение;
- потеря сознания.
Тахикардия у женщин и возраст
Тахикардия у женщин встречается гораздо чаще, чем у лиц мужского пола. Врачи это объясняют биологическими особенностями организма, связанными с предрасположенностью к высокой частоте генерации электрического импульса. Принято считать, что нарушения в работе сердца могут появляться только ближе к пенсионному возрасту, однако это совсем не так. Тахикардия способна доставить немало беспокойства в любом возрасте и иметь самые разнообразные причины.
Самые распространенные факторы, вызывающие тахикардию у женщин:
- гормональные перепады (11-20 лет):
- беременность (18-40 лет);
- менопауза/климакс (после 50-55 лет).
Все эти проблемы связаны с колебаниями уровня эстрогена в женском организме. К другим причинам тахикардии можно отнести:
- опухоли надпочечников и другие поражения систем регуляции организма;
- опухоли гипоталамуса и гипофиза;
- гипоксию – слабое насыщение тканей и органов тела кислородом (в том числе при нахождении в душных помещениях или горной местности);
- патологии легких (астма, обструктивный бронхит и другие);
- аллергический ринит, гайморит, тонзиллит;
- гипотонию – постоянно низкое артериальное давление;
- тромбозы;
- чрезмерное употребление алкоголя;
- острые вирусные инфекции, которые сопровождаются сильным повышением температуры;
- болезни надпочечников, щитовидной железы;
- гипервентиляцию легких;
- анемию – недостаток железа в организме;
- вредные привычки (курение, употребление наркотиков, энергетиков);
- сильные стрессы и депрессию;
- нервные расстройства;
- обезвоживание;
- отравление.
Тахикардия при беременности
Причины тахикардии у женщин 30 или даже 20 лет также разнообразны. Но чаще всего подобные нарушения в молодом возрасте вызывает беременность. Обусловлено это рядом причин, связанных с изменениями в организме:
- прибавкой веса;
- нехваткой витаминов и минералов;
- анемией беременной;
- смещением внутренних органов, вызванным ростом матки;
- токсикозом с частой рвотой;
- снижением артериального давления – гипотонией;
- гестозом.
Обычно после родоразрешения приступы заканчиваются, и работа сердца постепенно восстанавливается. Однако для исключения рисков для плода и матери при тахикардии беременной назначают ряд обследований:
- Эхокардиограмма.
- Электрокардиограмма.
- Исследование по Холтеру – суточный мониторинг работы сердца.
По результатам обследования назначают препараты калия и магния для беременных, седативные средства растительного происхождения, рекомендуют ограничение физической нагрузки и эмоциональный покой.
Гормональные перепады
Даже у девушек в период полового созревания бывают легкие приступы аритмии. Они считаются вполне допустимыми для здорового организма, если сильно не беспокоят и быстро проходят без всякого медицинского вмешательства.
Причины тахикардии у женщин 30 лет могут быть связаны с нарушениями гормонального фона, а именно колебаниями уровня трийодтиронина, тироксина и кальцитонина. Обратитесь к врачу-эндокринологу, если помимо тахикардии вас беспокоят:
- перепады настроения;
- проблемы со сном;
- плаксивость;
- раздражительность;
- сильное потоотделение;
- дрожание рук;
- сбои цикла менструаций;
- резкое похудение (при сохранении обычного питания и физической нагрузки).
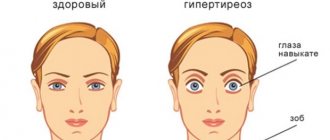
Причины тахикардии у женщин до 40 лет при появлении этих симптомов часто оказываются очень простыми. Самой распространенной является проблема в работе щитовидной железы – гиперфункция. Такое нарушение при своевременном и правильном лечении легко поддается коррекции и в будущем не доставляет особых беспокойств.
Почему учащается сердцебиение?
От чего бывает ускорение сердечного ритма? Среди факторов, которые могут вызывать физиологическую тахикардию стоит выделить:
- Физические нагрузки. Наиболее частая причина повышения ЧСС. Однако физиологическая тахикардия наблюдается при интенсивных нагрузках. Если повышение числа сердечных сокращений наблюдается при малейшей нагрузке, это может указывать на наличие патологии.
- Слабый тип нервной системы. Нервозность может быть причиной тахикардии. Люди со слабой психикой могут испытывать ее во время событий, вызывающих как позитивные, так и отрицательные эмоции.
- Постоянное нервное напряжение. Ежедневный стресс дома или на работе вызывает сначала физиологическое учащенное сердцебиения, которое со временем может приобрести патологический характер, если стрессовый фактор будет влиять на организм слишком долго.
- Прием медикаментов или напитков, имеющих повышенное содержание кофеина.
- Нарушение режима дня. Причина учащенного сердцебиение очень часто кроется в недосыпании. Бессонница отрицательно влияет на нервную систему, которая вносит изменения в нормальный режим работы сердца.
- Выраженная гипер- или гипотония.
- Пожилой возраст. Именно в данный период люди чаще всего начинают испытывать проблемы с сердцем. Поэтому любая устойчивая тахикардия может послужить причиной консультации со специалистом.
- Быстрое изменение гормонального фона. Менструации – одна из причин частого сердцебиения у женщин.
- Высота. При длительном нахождении на высоте, сердце может постоянно работать в усиленном режиме, чтобы компенсировать нехватку кислорода.
Патологическое учащенное сердцебиение также может иметь множество причин:
- Инфекционные возбудители. Токсины бактерий, попадая в сердце, изменяют его ритм и силу сокращений.
- Патологии сердечной мышцы.
- Авитаминоз С.
- Кальций напрямую влияет на силу и скорость сердечных сокращений.
Дефицит кальция. - Эндокринные нарушения. При патологиях щитовидной железы или надпочечников также будет наблюдаться повышение ЧСС.
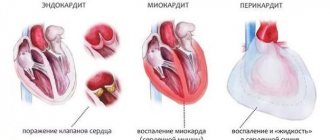
- Воспаление сердечных стенок (миокардит).
- Внутриполостные кровотечения.
- Различные виды шока (кардиальный, геморрагический, интоксикационный).
- Злокачественные новообразования в определенных отделах головного мозга. Данная патология вызывает изменения в работе гормональных желез и других органов.
- Врожденные пороки сердца.
Климактерический период
Причины тахикардии у женщин после 50 лет очень часто бывают связаны с наступлением климакса. В период менопаузы резко снижается выработка эстрогена. А именно этот гормон регулирует работу вегетативной системы, которая влияет на деятельность сердца и способствует расширению сосудов. Поэтому незамедлительно обратитесь к лечащему гинекологу, если, помимо тахикардии, вы стали замечать:
- жар;
- ночную потливость;
- сбои менструального цикла;
- сухость слизистых и кожи;
- перепады настроения;
- частые позывы к мочеиспусканию;
- снижение влечения.
Некоторым женщинам необходима гормонозаместительная терапия, медикаментозное купирование сильных приступов тахикардии, а также терапия для расширения просвета сосудов и улучшения кровотока.
В качестве дополнительных средств, снимающих симптомы учащенного сердцебиения, можно применять:
- дыхательные упражнения;
- занятия йогой;
- медитативные и другие виды расслабляющих практик;
- настои пустырника, валерианы, шалфея и зверобоя.
Что делать при учащенном сердцебиении
Прежде всего, необходимо присесть, успокоиться, выпить воды. Если через 10-15 минут сердцебиение не нормализуется, стоит обратиться к терапевту или кардиологу. Если же учащенное сердцебиение сопровождается болью в груди, чувством «нехватки воздуха», выраженной слабостью, лучше сразу вызвать скорую помощь.
До приезда медиков необходимо сделать следующее:
Открыть окно, чтобы был постоянный приток свежего воздуха.
- Умыться холодной водой. Можно положить закутанный в полотенце лед на область лба или затылка.
- Присесть или прилечь. На ногах оставаться нельзя, в таком положении сердце бьется немного быстрее. Кроме того, существует риск падения и травматизации.
- Ослабить галстук, расстегнуть воротник.
- Положить под язык таблетку Валидола или же принять по инструкции Корвалол, Валериану.
- Закрыть глаза и несильно надавить на глазные яблоки. Глубоко вдохнуть и попытаться натужиться как в туалете. Эти методы называют вагусными пробами. Они эффективны при некоторых видах тахикардии.
Важно
Люди, страдающие от тахикардии, всегда должны иметь при себе препараты, которые им назначил врач для купирования приступов.
Тахикардия и артериальное давление
Чаще всего приступ тахикардии сопровождается понижением артериального давления. В этом случае вы почувствуете:
- учащенный стук сердца;
- комок в животе;
- головокружение;
- боль в затылочной области головы;
- чувство паники и страха;
- боль в грудине.
Такие симптомы может вызывать сильная потеря крови, шоковые состояния (токсический, инфекционный, анафилактический, травматический шок), вегетососудистая дистония и обычная беременность.
Чтобы остановить приступ, можно попробовать напрячь мышцы конечностей и пресса на 15-25 секунд или задержать ненадолго дыхание после длинного вдоха.
Даже если эта рекомендация помогла, к врачу нужно обратиться как можно раньше. Причины тахикардии у женщин до 40 и старше могут быть самыми серьезными. А заключение может сделать только врач после прохождения пациентом полного обследования.
Причины тахикардии у женщин при нормальном давлении чаще всего связаны с:
- перееданием;
- проблемами в работе щитовидной железы;
- сильным стрессом или испугом;
- различными заболеваниями психики;
- недостатком сна;
- анемией;
- интоксикацией;
- курением;
- чрезмерным употреблением алкоголя.
Стоит отметить, что тахикардия при повышенном артериальном давлении возникает достаточно редко.
Лечение
При развитии учащенного сердцебиения подходящее лечение может подобрать врач после проведения обследования. В одних случаях достаточно только отдыха, правильного питания и сна, тогда как в других – нельзя обойтись без вызова скорой помощи и стационарной терапии.
Первая помощь
В момент приступа тахикардии на стадии доврачебной помощи можно выполнить такие действия:
- успокоить пациента;
- проветрить помещение, расстегнуть пуговицы на одежде;
- дать успокоительное средство (пустырник, валериана, Корвалол, Валокордин);
- усадить или уложить больного;
- вызвать скорую помощь;
- измерить показатели давления и пульса.
Также можно применять пробу Вальсальвы. Для этого нужно попросить пациента напрячься и покашлять, либо вдохнуть, затем задержать дыхание и в этот же момент натужиться. Это поможет повысить давление в грудной полости и сделать ритм немного реже. Помимо этого, можно ополоснуть лицо прохладной водой и давить на глазные яблоки 3-5 минут.
Больному можно дать под язык половину или целую таблетку Анаприлина. Также можно принять внутрь Конкор, Коронал, Эгилок. Однако это допустимо, если человек ранее принимал похожие лекарства.
При этом важно контролировать уровень давления. Если показатель составляет менее 90/60 мм рт. ст., такие средства категорически запрещены. В такой ситуации сбить высокий сердечный ритм может только врач. Специалисты вводят нужные лекарства внутривенно и дополняют их кардиотоническими препаратами.
Важно: Такие рекомендации можно применять только для людей с кардиологическими нарушениями в анамнезе. Если учащенное сердцебиение обусловлено травматическим шоком или тяжелой интоксикацией, потребуются другие меры для стабилизации состояния пациента.
Медикаментозное лечение
Чтобы справиться с тахикардией, врачи обычно выписывают такие категории лекарственных средств:
- Успокоительные препараты. Их делают на основе лекарственных растений или получают синтетическим способом. В первую категорию входят такие средства, как Персен, Ново-пассит и т.д. К синтетическим средствам относят Фенобарбитал, Диазепам.
- Антиаритмические средства. В эту группу входят Аденозин, Верапамил, Флекаинид.
Успокоительные препараты выписывают при развитии вегето-сосудистой дистонии. Они способствуют снижению количества приступов тахикардии и нормализуют работу нервной систему.
Антиаритмические лекарства имеют разный механизм действия. Их разрешается принимать исключительно по назначению врача. Любые варианты самолечения очень опасны.
Если у человека наблюдается желудочковая тахикардия, вначале применяют средства механического воздействия. Если это не помогает, используют лекарства – Лидокаин, Обзидан. При неэффективности препаратов выполняется лечение электрическими импульсами.
При развитии аномальной синусовой тахикардии, помимо кардиолога, нужно получить консультацию невролога. После проведения детального обследования врачи выписывают седативные препараты – Реланиум, Люминал, Седуксен. Также можно применять средства психотерапии и проводить массаж глазных яблок.
В отдельных ситуациях не удастся обойтись без хирургического вмешательства. Показаниями к проведению операции является следующее:
- тиреотоксикоз, феохромоцитома – врач удаляет часть железы или опухолевое образование;
- ишемия, порок сердца – в данных случаях выполняются кардиохирургические вмешательства.
Народные средства
В дополнение к традиционным методам лечения можно применять домашние рецепты. Наиболее эффективными народными средствами является следующее:
- Сок овса. Данный продукт получают из зелени злака. Стоит принимать по 50 мл средства 3 раза в день. Это средство особенно полезно при сочетании учащенного сердцебиения с гипертонией.
- Настой цветков синего василька. Состав нужно употреблять по 100 мл 3 раза в сутки. Лечиться таким образом следует 3 месяца.
- Настой адониса. Это средство нужно употреблять по 1 столовой ложке трижды в день. Курс терапии — 2-3 недели.
- Настой горицвета. Для его приготовления 1 небольшую ложку травы растения заливают стаканом кипятка и варят 5 минут. Затем отвар стоит настаивать еще 2 часа. Профильтровать и принимать по 1 столовой ложке трижды в сутки.
- Настой боярышника. Взять 1 столовую ложку цветков, добавить 250 мл кипятка и оставить на 20 минут. Принимать средство по половине стакана каждый день за полчаса до еды. Делать это стоит 3 раза в сутки.