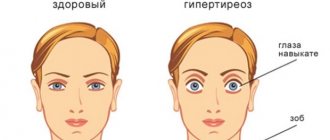
Нужен ли Вашему ребенку аритмолог?
Нарушения сердечного ритма обнаруживаются у 0,5 % маленьких пациентов. При заболеваниях сердца такая проблема встречается в 15-20 %. Что же это такое? Синусовая аритмия у детей в большинстве случаев неопасное состояние, которое не несет угрозы здоровью или жизни ребенка. Тем не менее, считать, что это норма, нельзя: подобный симптом нередко сопутствует серьезным сердечным патологиям. То есть в одних случаях это временное функциональное расстройство, не требующее лечения, а в других – сигнал, предупреждающий о кардиологическом заболевании.
Если помощь нужна прямо сейчас
Случается, что ВСДшнику по определённым причинам запрещены продолжительные тренировки сердечной мышцы. Или они отложены на какой-то срок. Что делать, если опять сильно бьётся сердце, и трудно дышать? Как правило, чаще всего тахикардия возникает на фоне панической атаки с выбросом адреналина.
Тогда ваша главная задача – достойно пережить адреналиновый скачок и дождаться, пока организм придёт в себя. Вы прекрасно знаете о том, что если зациклить свои мысли на текущей панической атаке, симптомы усилятся, а сердце начнёт биться как у кролика, быстрее и быстрее. Попробуйте помочь себе следующими способами:
- Сядьте в удобное кресло, тепло укутайтесь в плед, возьмите кроссворды или включите телевизор. Тепло и отвлечение мозга помогут унять панику и сердцебиение.
- Выпейте 40 капель Валокордина (Корвалола) и глубоко, медленно дышите ртом. Старайтесь выдыхать по максимуму, чтобы избежать гипервентиляции лёгких.
- Выпейте стакан воды, это разжижит кровь и облегчит состояние.
- Возьмите подушку и ударьте по ней несколько раз: активность сжигает адреналин. Только не переусердствуйте.
- Выйдите на свежий воздух или откройте балкон. Вдыхайте свежий воздух с мыслями, что спустя несколько минут приступ пройдёт. Они всегда проходят, и вы прекрасно об этом знаете.
- Вызовите скорую помощь. Некоторые пациенты, едва лишь сделав вызов, ощущают расслабление и замедление сердечного ритма. Почувствовали себя хорошо – перезвоните и отмените вызов. Вы имеете на это полное право.
Если у вас появилось учащенное сердцебиение, то можно просто отправиться на прогулку. Пусть это будет медленная прогулка, но начните с малого. Сердце не должно быть слабым и измученным. Ежедневно выделяйте время для прогулок, спускайтесь и поднимайтесь по лестнице пешком. Если дома нет гантелей, поднимайте бутылки с водой или передвигайте мебель. Танцуйте. Занимайтесь йогой, физкультурой, плаванием. Не превращайтесь в ленивца. Принимайте контрастный душ каждое утро – это помощник в борьбе с реакцией на погоду.
Неприятно, но не опасно: физиологическая аритмия и причины ее появления
Самый безопасный тип аритмии – дыхательная. На выдохе сердце стучит реже, а на вдохе – чаще. Такое состояние никак не влияет на процесс кровоснабжения и требует не лечения, а наблюдения. Перебои в работе сердца вызваны следующими факторами:
- проведение ЭКГ после физических нагрузок. Если перед выполнением диагностики ребенок пробежался по лестнице или просто побегал по коридору, то результат кардиограммы может показать синусовую аритмию. Такое же случается, если пациента укладывают на кушетку, покрытую холодной клеенкой. Это приведет к инстинктивной задержке дыхания, что отразится и на частоте сердцебиений;
- сильное физическое или умственное перенапряжение;
- подъем температуры;
- постнатальная энцефалопатия, высокое внутричерепное давление у младенцев;
- преждевременные роды (когда ребенок рождается с весом ниже 2,5 кг и незрелой НС);
- рахит;
- ожирение;
- бурный рост (по этой причине часто возникает синусовая аритмия у ребенка 6-7 лет и 9-10-летних школьников).
Как только будут устранены провоцирующие факторы или ребенок перерастет опасный возраст, а его вегетативная нервная система станет более совершенной, исчезнут и явления дыхательной синусовой аритмии.
Причины и симптомы медленного сердцебиения
Перенесенные инфекционные болезни, испуг или задержка дыхания могут быть причинами брадикардии у детей.
Брадикардия — антоним тахикардии и означает замедленное сердцебиение. У тренированного человека, долго занимающегося спортом — это нормальное явление. Чуть замедлить свой ритм сердце ребенка может только ночью, когда он пребывает в состоянии покоя. В остальных же случаях это у отклонение, которое свидетельствует о проблеме с миокардом. Распознать замедленный пульс у детей можно по их бледной коже, вялости, быстрой утомляемости, одышке, жалобам на головокружение и прыгающим темным мушкам перед глазами. Причины, по которым частота сердцебиения у детей снижается могут быть таковы:
- заболевание щитовидки;
- инфекционные болезни;
- пониженное АД;
- пороки сердца;
- прием некоторых видов медпрепаратов;
- травмы груди и головного мозга;
- переохлаждение.
Патологическая аритмия: что заставляет сердце ребенка биться неравномерно?
Второй тип аритмии – недыхательная. Она может быть связана как с самим сердцем, так и с другими заболеваниями и патологическими состояниями. Приступы могут повторяться по несколько раз в день или несколько раз в год.
В 30 % случаев недыхательная синусовая аритмия обусловлена наличием таких проблем со здоровьем:
- инфекционные болезни, при которых происходит сильная интоксикация и обезвоживание. Накопление токсинов оказывает негативное влияние на водно-электролитный состав крови, что нарушает проводимость нервных импульсов (в том числе тех, которые регулируют частоту СС);
- ревматизм. Он является осложнением ангины, скарлатины и приводит к поражению клапанов сердца и аритмии. Ревматическая болезнь нередко заканчивается миокардитом или эндокардитом. Поэтому, если малыш переболел такими болезнями, целесообразно сделать ЭКГ;
- ВСД. Аритмия при нейроциркулярной дистонии – результат того, что сосуды, питающие сердце, неспособны правильно менять свой просвет в соответствии с потребностью тканей в кислороде;
- анемия;
- миокардит. Если воспалилась сердечная мышца, то возникнет не только аритмия, но и другие характерные симптомы: боль в груди, отеки, явления сердечной недостаточности;
- пороки сердца (врожденные);
- нарушения в работе ЖКТ;
- новообразования (у детей встречаются крайне редко).
Особую бдительность должны проявлять родители, сами страдающие синусовой аритмией, потому что это увеличивает риск развития похожих проблем у ребенка.
Чаще всего синусовая аритмия диагностируется у ребенка 7 лет. Кроме причин, о которых говорилось выше, провоцирующими факторами могут быть нарушенный обмен веществ и изменения гормонального фона.
Лечение перебоев в работе сердца
Немедикаментозные подходы в терапии нарушений ритма не разработаны. Зато спектр антиаритмических препаратов довольно широк.
При наличии аритмии на фоне неизмененной структуры сердца по ЭХО-КС использовать можно любые средства. Это может быть Пропанорм, Аллапинин, Соталол, Соталекс или Беталок. Но при наличии порока, стенокардии, перенесенного инфаркта выбор ограничивается Кордароном или Амиодароном.
Тахиаритмии сопровождаются повышенным риском образования тромбов в полостях сердца. Поэтому при фибрилляции предсердий, пароксизмальных формах тахикардий используют антикоагулянты или антиагреганты. Обычно выбор осуществляется в пользу Варфарина. Альтернатива – Аспирин с Клопидогрелем либо новые пероральные антикоагулянты (Апиксабан, Дабигатран, Ривароксабан).
Атриовентрикулярные блокады с приступами Морганьи-Эдамса-Стокса предусматривают имплантацию искусственного водителя ритма – кардиостимулятора. До операции требуется серьезная подготовка.
Как справиться с перебоями до приезда скорой помощи?
Рефлекторно можно попытаться замедлить ритм сердечных сокращений. Для этого голову можно опустить лицом в холодную воду. Частота при этом несколько урежается, если имеет место наджелудочковая тахикардия.
Второй прием – способ Данини-Ашнера. Пациент может слегка надавить на прикрытые веками глазные яблоки.
Более опасный метод – надавливание на область сонных артерий. Это зона каротидного синуса – мощная рефлексогенная зона. Иногда может вызвать серьезное замедление пульса.
О классификации аритмии: что значат записи в карточке ребенка?
Аритмия у малыша может быть врожденной, наследственной либо приобретенной. Доктор также определяет степень тяжести ее течения:
- умеренная. Симптомы нарушения выражены в незначительной степени или совсем отсутствуют. Аритмию выявляют случайно во время планового осмотра или проведения ЭКГ;
- выраженная синусовая аритмия у ребенка, которая характеризуется наличием специфических симптомов. Обычно она встречается при сердечных аномалиях и обнаруживается у 20 % дошкольников и 20 % школьников;
- резко выраженная. Регистрируется у 12 % детей от 3 до 7 лет и у 13 % подростков (13-14 лет). Развивается вследствие нарушений в работе сердца и других органов и требует компетентного лечения.
Типы перебоев
Аритмический процесс имеет множество разновидностей. Одни опаснее, другие несут меньшую угрозу жизни и здоровью.
Не фатальные формы
- Единичные экстрасистолы. Ощущаются как лишний удар сердца и представляют собой функциональные нарушения кратковременного характера. Развиваются в результате внеочередных сокращений сердечной мышцы по причине генерации дополнительных электрических импульсов атриовентрикулярным узлом, предсердиями или желудочками. Важной отличительной чертой таких перебоев в сердце оказывается единичность изменений. Более того, это не регулярная проблема. Экстрасистолией страдает до 6-70% всех сердечников, что делает эту форму наиболее распространенной. Симптомов нет вообще, потому определить наличие у себя проблемы почти невозможно. Это вариант инцидентальной находки в процессе ЭКГ.
- Мягкая форма мерцательной аритмии (с частотой сердечных сокращений до 110 ударов в минуту). Представляет собой нарушение работы всего мышечного органа, когда электрический импульс генерируется не только синусовым узлом, но и иными кардиальными структурами. Процесс заметен, но опасности не несет ввиду хорошей подконтрольности. Также называется фибрилляцией предсердий.
- Нарушение проводимости пучков Гиса. Аналогично не характеризуется проявлениями. Поскольку симптомов нет, обнаружить процесс своими силами невозможно, требуется диагностика. Справиться с патологическим изменением получается медикаментозными методами в короткие сроки.
- Атриовентрикулярная блокада 1 степени. Характеризуется нарушением прохождения электрического импульса от синоатриального узла к антриовентрикулярному и далее к желудочкам. На ранней стадии изменения минимальны, потому возможна быстрая коррекция. Опасность почти отсутствует. В дальнейшем возникает угроза жизни (в перспективе нескольких недель-месяцев).
- Синусовая тахикардия. Ускорение сердечной активности по причине чрезмерной стимуляции водителя ритма. Развивается как ответ на внутренние или внешние контролируемые факторы. На ранних этапах не требует коррекции вообще. Проявляется ярко, но не несет опасности для здоровья или жизни.
- Брадикардия. Обратный процесс. Развивается тоже по причине дисфункции синусового узла. В 40-50% случаев имеет физиологическое происхождение, не связанное с болезнетворными процессами.
Опасные разновидности
Требуют срочной медицинской помощи. Заранее предугадать, когда случится фатальное осложнение невозможно. Сразу после выявления проблемы следует назначать лечение, желательно в стационарных условиях или под постоянным контролем кардиолога в рамках амбулаторной диагностики.
- Множественные экстрасистолы. В отличие от единичных, повторяются много раз, неоднократно. В результате сердечные структуры работают хаотично, не могут скоординироваться. Возможна остановка сердца. Происходит это внезапно. Поскольку подобный вариант патологического процесса не дает знать о себе почти никогда, выявить проблему трудно.
- Трепетание желудочков.
- Запущенные атриовентрикулярные блокады, полные или 2 степени. Нарушается проводимость кардиальных структур. В данном случае из работы «выключаются» желудочки, что чревато внезапной остановкой сердца. Восстановить функциональную активность невозможно даже в рамках экстренной реанимационной помощи.
- Пароксизмальная тахикардия. Характеризуется ускорением частоты сокращений мышечного органа, число «движений» может доходить до 150-180 и более, это полноценные удары, которые пациент ощущает, как будто сердце переворачивается, выскакивает из груди.
Нарушение ритма сердца — итог процесса кардиального, эндокринного или неврологического происхождения. Реже имеет место естественное явление, не имеющее отношения к органическим изменениям.
Внешние проявления патологии. На что жалуется ребенок?
Заподозрить синусовую аритмию у младенца до годика родители могут по таким симптомам:
- бледные или синеватые кожные покровы;
- сниженный аппетит;
- отказ от груди;
- прерывистый, беспокойный сон;
- частый беспричинный плач;
- удушье.
При синусовой аритмии не возникает ярко выраженных специфических симптомов. Дети постарше могут лишь жаловаться на учащенное сердцебиение, которое сменяется тем, что сердце на время «замирает», боль в области груди, утомляемость. Во время приступа у них могут случаться обмороки. Состояние резко ухудшается при физических нагрузках.
ВСД – опасность для сердца?
Чтобы понять, как запускается учащенное сердцебиение при ВСД, и почему больной так явственно ощущает удары сердца, необходимо знать некоторые моменты анатомии.
В определённом участке сердечной мышцы располагается специальная рефлексогенная область, которая реагирует на любое возбуждение усилением сердечных сокращений. И как бы ВСДшники ни ругали естественное устройство человеческого организма, с этим ничего не поделать. Да, у нас есть сердце, и оно бьётся – и периодически бьётся сильнее положенного. Не потому что природа хочет поиздеваться над нашими фобиями. А потому что так устроено тело. Иногда сердце обязано колотиться что есть мочи, снабжая наши органы целебной кровью и помогая преодолевать опасности. В некоторых ситуациях за счёт усиленного сердцебиения тело греется, мозг решает сложные задачи, а органы получают необходимое количество питательных веществ. Не нужно думать, что если у вас сильно бьётся сердце, то это обязательно предсмертный знак, и пора вызывать «03».
Сердце – это мышца, которая тем сильнее и выносливее, чем усерднее она тренируется. Рефлексогенная зона регулирует правильное артериальное давление и кровоснабжение за счёт управления сердечным ритмом. При ВСД данная зона часто приходит в состояние возбуждения за счёт вышеперечисленных факторов, иногда организм просто не успевает сообразить, что произошло – а сердце уже поскакало в пляс. Естественно, это смертельно пугает ВСДшника, который тут же стремится к полному покою. Любая физическая нагрузка, от которой человек ощутил сильное биение сердца, тут же списывается с повестки дня – ВСДшник предпочитает не «рисковать» жизнью и ложится на дно. И совершенно зря!
Как вылечить «неровный пульс»?
Если подобные неполадки связаны с нарушениями со стороны ССС, то назначаются лекарства, сокращающие или усиливающие сердечную проводимость, витаминно-минеральные комплексы, обезболивающие. Принимать их можно только с разрешения кардиолога. Если аритмия длится долго и причиняет страдания ребенку, то внутривенно применяют атропин, в особо тяжелых случаях – хиндин и новокаинамид.
При дыхательной аритмии цель терапии состоит в том, чтобы исключить факторы, приводящие к сбою сердечного ритма. Ребенку лучше воздержаться от высоких физических нагрузок, но умеренная активность будет ему только на пользу. Необходимо правильно организовать его питание — исключить из рациона жирные блюда, заменить их сырыми фруктами, овощами. Полезно кушать продукты, поддерживающие сердце: грецкие орехи, мед, тыкву, курагу. Большое значение имеет режим дня: дневной сон, ночной отдых от 8 до 10 часов. Чтобы снизить вероятность ночного приступа, лучше плотно не ужинать. Следует поддерживать вес ребенка в норме. Таких детей желательно ограждать от стрессов.
Лечение сердцебиения
Необходимо отменить препараты и вещества, провоцирующие аритмию. Если потенциально опасные аритмии вызываются лекарственными средствами, прием которых необходим, следует попробовать назначить другие препараты.
В случаях одиночных предсердных или желудочковых эстрасистол при отсутствии структурной патологии сердца можно ограничиться лишь беседой с пациентом. Если аритмия приводит к нарушению образа жизни, у пациентов, которые в остальных отношениях здоровы, возможно назначение (5-блокаторов, предпринимаются усилия, чтобы уменьшить остроту восприятия у больных с повышенной тревожностью и убедить их в отсутствии серьезной патологии.
Проводится лечение выявленных нарушений ритма и лежащих в их основе заболеваний.
Особенности заболеваний у пожилых
У пожилых пациентов особенно высок риск побочных эффектов антиаритмических средств; причины этого включают снижение СКФ и сочетанное применение других лекарственных препаратов. При необходимости назначения лекарств в начале лечения следует использовать минимальные дозы. Возможно наличие нарушений проведения, не имеющих клинических проявлений (что выявляется при электрокардиографии или других исследованиях), которые могут усугубиться на фоне применения антиаритмических средств; таким пациентам может потребоваться имплантация кардиостимулятора до назначения противоаритмических препаратов.
Некоторые способы лечения аритмий
Тахикардии с узким комплексом:
| Заболевание | Лечение |
| Многофокусные предсердные экстрасистолы | Психотерапия или β-блокаторы |
| Фибрилляция предсердий | Аспирин, варфарин, эноксапарин, нефракционированный гепарин, ЭИТ, флекаинид, β-блокаторы, дигоксин, верапамил, дилтиазем, ибутилид, амиодарон, радиочастотная абляция или операция «лабиринт» в зависимости от клинической ситуации. |
| Трепетание предсердий | ЭИТ, дигоксин, β-блокаторы, верапамил, антикоагулянты или радиочастотная абляция |
| Суправентрикулярная тахикардия | Вагусные пробы, аденозин, ЭИТ, β-блокаторы, верапамил, флекаинид, амиодарон, дигоксин или радиочастотная абляция |
| Атриовентрикулярная узловая реципрокная тахикардия | β-блокаторы, верапамил или радиочастотная абляция |
Тахикардии с широким комплексом:
| Заболевание | Лечение |
| Желудочковая тахикардия | ЭИТ, амиодарон, соталол, лидокаин, мексилетин, флекаинид, радиочастотная абляция или имплантация дефибриллятора |
| Torsade de pointes («пируэт») | Mg, К, ЭИТ, β-блокаторы, кардиостимулятор или имплантация дефибриллятора |
| Фибрилляция желудочков | ЭИТ, амиодарон, лидокаин или имплантация дефибриллятора |
| Синдром Бругада | ЭИТ или имплантация дефибриллятора |
Источник: www.sweli.ru
Как диагностируют причину тахикардии у детей?
При обращении к узкопрофильному специалисту – кардиологу – необходимо рассказать обо всех симптомах, которые тревожат ребенка. Диагностические мероприятия начинаются с изучения истории болезней и физикального осмотра пациента. Врач проводит термометрию, антропометрию, аускультацию и пальпацию ребенка. Также нужно будет пройти ряд обследований, чтобы исключить некоторые сердечно-сосудистые патологии:
- электрокардиографию сердца,
- стресс-тест,
- биохимический и клинический анализы крови,
- анализ мочи и кала (при подозрении на воспалительные заболевания миокарда делают бакпосев).
Сбор достоверной информации позволит специалисту провести дифференциальную диагностику и выявить причину расстройства. Правильный диагноз позволит назначить правильное лечение и приведет в конечном итоге к выздоровлению ребенка.
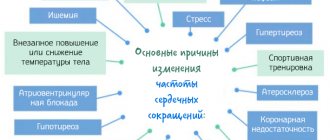
Что может привести к нарушению ритма?
Нарушить слаженную работу сердечного ритма, под силу далеко не каждому заболеванию. Сердце бьется с перебоями из-за хронических воздействий на организм, поскольку нарушить нервную иннервацию сложно вирусам, бактериям, прионам. Это способны спровоцировать только определенные факторы:
- перенесенный инфаркт миокарда;
- побочное действие лекарственных препаратов;
- нарушение работы эндокринных желез: гипофиз, надпочечники, щитовидная и паращитовидная железы, гипоталамус;
- центральный паралич, парез, декомпенсация нервной системы;
- стрессовые ситуации;
- неконтролируемый прием никотина, этилового спирта, наркотических соединений (конопля, кокаин, героин, спайс);
- климактерический период у женщин;
- аномалии внутриутробного развития (болезнь Фалло, сердечные пороки — открытый Баталов проток, или овальное отверстие);
- излишнее потребление пищи, ожирение;
- воспалительные процессы сердца: эндокардит, перикардит, миокардит;
- отравления химическими веществами;
- повышенное артериальное давление.
Приведенные факторы встречаются чаще всего в медицинской практике и этиологии нарушения ритма сердца. Пропуски ударов сердца наблюдаются после перенесенного инфаркта миокарда. Некротизированный участок зарастает под струпом, а на месте образуется соединительная ткань в виде рубца. Нарушается местный коронарный кровоток, когда наступает момент систолы (сердечного сокращения), выпадает определенный участок миокарда.
Нарушения нервной системы действуют немного по другому принципу. Стрессовые ситуации активируют симпатическую часть вегетативной системы, вследствие этого происходит выброс катехоламинов (адреналина, дофамина), гормонов стресса (кортизола), антидиуретического гормона. Вещества начинают действовать на кору головного мозга, синусно-предсердный узел (контролирующий ритм сердечных сокращений), продолговатый мозг, где находится центр сердцебиения. Возникает учащение пульса (тахикардия), а когда все стихает, начинаются пропущенные сердечные толчки.
Источник: vashflebolog.com