Причины и симптомы аортальной недостаточности Диагностика, степени недостаточности аортального клапана Лечение Образ жизни с пороком Осложнения и прогноз
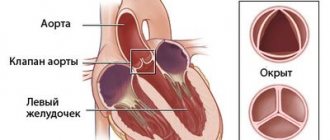
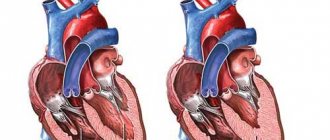
Аортальный клапан представляет собой своеобразную соединительнотканную заслонку, состоящую из трех створок и располагающуюся в устье крупнейшего кровеносного сосуда организма — аорты. Функция его сводится к разграничению полостей левого желудочка и аорты. После излития крови в аорту из желудочка в момент его расслабления створки клапана плотно смыкаются, способствуя движению крови в направлении артерий более мелкого калибра и не допуская обратного кровотока в полость левого желудочка. При патологическом изменении структуры или подвижности створок функция их нарушается, что приводит к формированию пороков аортального клапана.
К таким порокам относятся стеноз и недостаточность аортального клапана, причем изолированная аортальная недостаточность встречается всего в 4% случаев среди пороков сердца.
Таким образом, аортальная недостаточность — это приобретенный порок сердца, характеризующийся неполным смыканием створок клапана в момент диастолы (расслабления) левого желудочка, обратным забросом крови в него и снижением объема крови, выбрасываемого в аорту с соответствующим снижением кровотока в артериях и капиллярах всех тканей организма.
Хроническая аортальная недостаточность
Поражение створок клапана может приводить к их несмыканию, перфорации и пролапсу. Самые частые причины хронической аортальной недостаточности, обусловленные поражением створок или корня аорты, перечислены в таблице.
| Основные причины хронической аортальной недостаточности | |
| Патология клапана | Патология корня аорты и восходящей аорты |
| Ревматизм | Старческое расширение корня аорты |
| Инфекционный эндокардит | Аортоаннулярная эктазия |
| Травма | Кистозный медионекроз аорты (как самостоятельное заболевание и при синдроме Марфана) |
| Двустворчатый аортальный клапан | Артериальная гипертония |
| Миксоматозная дегенерация | Аортит (сифилитический, при гигантоклеточном артериите) |
| Врожденная аортальная недостаточность | Синдром Рейтера |
| Системная красная волчанка | Анкилозирующий спондилит |
| Ревматоидный артрит | Болезнь Бехчета |
| Анкилозирующий спондилит | Псориатический артрит |
| Аортоартериит (болезнь Такаясу) | Несовершенный остеогенез |
| Болезнь Уиппла | Рецидивирующий полихондрит |
| Болезнь Крона | Синдром Элерса—Данло |
| Лекарственное поражение клапана | |
Еще одна причина хронической аортальной недостаточности — изнашивание биопротезов аортального клапана.
Острая аортальная недостаточность
Острая аортальная недостаточность также может возникать при поражении створок клапана или корня аорты. Причины острой аортальной недостаточности менее разнообразны.
| Основные причины острой аортальной недостаточности | |
| Патология клапана | Патология корня аорты и восходящей аорты |
| Травма | Расслаивающая аневризма аорты |
| Инфекционный эндокардит | Парапротезная фистула и отрыв пришивного кольца |
| Острая дисфункция протезированного клапана | |
| Баллонная вальвулопластика по поводу аортального стеноза | |
Хроническая аортальная недостаточность
Аортальная недостаточность ведет к сбросу части ударного объема обратно в левый желудочек. Это ведет к увеличению конечно-диастолического объема левого желудочка и, по закону Лапласа, напряжения в его стенке. В ответ на это развивается эксцентрическая гипертрофия левого желудочка. Пока аортальная недостаточность остается компенсированной, диастолическое давление в левом желудочке, несмотря на большой конечно-диастолический объем, почти не повышается. Нормальный сердечный выброс поддерживается за счет резкого увеличения ударного объема. Однако фиброз миокарда постепенно уменьшает податливость левого желудочка, и происходит декомпенсация. Из-за постоянной перегрузки объемом снижается систолическая функция левого желудочка, возрастает конечно-диастолическое давление в левом желудочке, происходит его дилатация, падает фракция выброса и уменьшается сердечный выброс.
Острая аортальная недостаточность
Острая аортальная недостаточность быстро приводит к нарушениям гемодинамики, поскольку левый желудочек не успевает приспособиться к резкому увеличению конечно-диастолического объема. Эффективный ударный объем и сердечный выброс падают, что ведет к артериальной гипотонии и кардиогенному шоку. Резкое увеличение диастолического давления в левом желудочке приводит к раннему прикрытию митрального клапана в начале диастолы, это предотвращает повышение диастолического давления в легочных венах. Однако в дальнейшем дилатация левого желудочка нарастает и развивается диастолическая митральная регургитация, ведущая к повышению диастолического давления в легочных венах и застою в легких. Компенсаторная тахикардия приводит к укорочению диастолы, в результате чего уменьшается период диастолического наполнения и время открытия митрального клапана.
Хроническая аортальная недостаточность
обычно длительное время протекает бессимптомно. После развития дисфункции левого желудочка появляются жалобы, вызванные венозным застоем в малом круге: одышка при физической нагрузке, ортопноэ, ночные приступы сердечной астмы. Дилатация левого желудочка нередко приводит к неприятным ощущениям в груди, которые могут усиливаться при экстрасистолии и в положении лежа. Стенокардия для аортальной недостаточности не характерна, но возможна, помимо поражения коронарных артерий к ней предрасполагают снижение диастолического перфузионного давления в коронарных артериях, ночная брадикардия и снижение диастолического АД, выраженная гипертрофия левого желудочка.
Острая аортальная недостаточность.
Острая тяжелая аортальная недостаточность приводит к резкому нарушению гемодинамики, что проявляется слабостью, нарушением сознания, тяжелой одышкой и обмороками. В отсутствие лечения быстро развивается шок. Если острая аортальная недостаточность сопровождается болью в груди, необходимо исключить расслаивающую аневризму аорты.
Почему возвращается кровь?
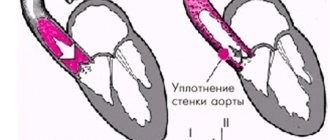
Морфологические метаморфозы (уменьшение длины, появление морщинистости, разрушение структуры за счет кальциноза (отложения солей кальция) в клапанную ткань, деформация створок) приводят к потере клапаном способности плотно закрываться и препятствовать обратному току крови в левое предсердие (клапанная недостаточность с митральной регургитацией).
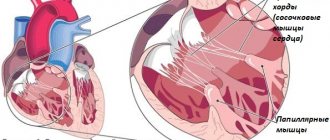
Нередко вместе с изменением самого клапана укорачиваются и деформируются сухожильные хорды и сосочковые мышцы, то есть, для митральной недостаточности не только нельзя исключить, но и следует учитывать возможное сочетание с патологией подклапанного аппарата.
Причиной недостаточности митрального клапана в подавляющем большинстве случаев является ревматический эндокардит, хотя иногда дать старт новой тяжелой болезни может и другая патология:
- Инфаркт миокарда;
- Кардиосклероз;
- Травма;
- Опухоль сердца (миксома), расположенная в определенном месте;
- Некоторые из врожденных аномалий;
- Синдром Марфана;
- Диффузные заболевания соединительной ткани (ревматоидный артрит, СКВ, системная склеродермия).
Создавшаяся ситуация создает неблагоприятные условия для функционирования ЛЖ, ведь на него падает огромная нагрузка, однако природная сила левого желудочка длительное время помогает ему компенсировать кровоток в большом круге, поэтому пациент еще довольно долго продолжает считать себя здоровым.
Разумеется, такое положение дел ЛЖ не будет выдерживать до бесконечности, поэтому по истечении какого-то промежутка времени (у всех по-разному) его сократительная способность начинает падать, что проявляется симптомами застоя в легких. Как ответная реакция на повышенное давление в малом круге кровообращения (легочная гипертензия), растягивается устье легочной артерии (ЛА) и на фоне этого развивается относительная недостаточность клапана легочной артерии.
Кстати, касательно клапана легочной артерии. преимущественно его недостаточность бывает относительной и обусловленной расширением устья ЛА.
Кроме легочной гипертензии и всего из нее вытекающего, происходит гипертрофия правых отделов сердца, стремящихся обеспечить адекватный кровоток. Постепенно правый желудочек гипертрофируется, позже расширяется (дилатируется), а для большого круга кровообращения наступает тяжелая стадия декомпенсации.
Хроническая аортальная недостаточность
Наиболее ценные сведения дает пальпация пульса и аускультация сердца. Кроме того, некоторые физикальные признаки могут указать на причину аортальной недостаточности. При аортальной недостаточности обязательно ищут признаки инфекционного эндокардита, синдрома Марфана, расслаивающей аневризмы аорты и коллагенозов.
Пульс
Увеличение ударного объема при хронической аортальной недостаточности приводит к резкому нарастанию АД в систолу, за которым следует резкое его падение в диастолу. Высоким пульсовым давлением обусловлены многие физикальные признаки аортальной недостаточности (см. табл).
| Физикальные признаки хронической аортальной недостаточности | |
| Признак | Описание |
| Скачущий пульс (пульс Корригена) | Быстрый подъем и спад пульсовой волны |
| Симптом Мюссе | Покачивание головы в такт сокращениям сердца |
| Тон Траубе | «Пушечный» тон над бедренными артериями в систолу и диастолу |
| Симптом Мюллера | Систолическая пульсация небного язычка |
| Шум Дюрозье | Двойной шум над бедренной артерией: систолический при проксимальном сдавлении, диастолический при дистальном сдавлении и систоло-диастолический при более сильном надавливании |
| Пульс Квинке | Пульсация капилляров ногтевого ложа |
| Симптом Хилла | АД на ногах (фонендоскоп в подколенной ямке) превышает АД на руках более чем на 60 мм рт. ст. |
| Симптом Беккера | Видимая пульсация артерий глазного дна |
При хронической аортальной недостаточности может быть двойной пульс, для которого характерны два высоких систолических пика. Признаки высокого сердечного выброса не специфичны для аортальной недостаточности, они возможны также при сердечной недостаточности с высоким сердечным выбросом, обусловленной сепсисом, анемией, тиреотоксикозом, бери-бери и артериовенозными фистулами.
Пальпация области сердца
При тяжелой аортальной недостаточности верхушечный толчок обычно разлитой, он пальпируется в пятом межреберье латеральнее среднеключичной линии, что обусловлено дилатацией левого желудочка. Возможно увеличение силы и продолжительности верхушечного толчка. Кроме того, верхушечный толчок может быть тройным: пальпируются волны, обусловленные наполнением левого желудочка в раннюю диастолу (соответствует Ш тону) и в систолу предсердий (соответствует IV тону и волне А пульса яремных вен). Во втором межреберье слева может пальпироваться диастолическое дрожание, кроме того, возможно систолическое дрожание, обусловленное ускорением антеградного кровотока через аортальный клапан.
Аускультация
Основные аускультативные признаки изображены на рисунке.
Аускультативная картина аортальной недостаточности. I, II, III — тоны сердца; А2 — аортальный компонент II тона; Р2 — легочный компонент II тона.
Тоны сердца.
Громкость I тона может снижаться при удлинении интервала PQ, систолической дисфункции левого желудочка и раннем прикрытии митрального клапана. II тон может быть тихим, расщепление его отсутствует (легочный компонент заглушается диастолическим шумом) или становится парадоксальным. III тон появляется при тяжелой дисфункции левого желудочка. IV тон бывает часто, он обусловлен наполнением неподатливого левого желудочка в систолу предсердий.
Диастолический шум.
Классический признак аортальной недостаточности — дующий диастолический убывающий шум, начинающийся сразу после аортального компонента II тона. Лучше всего он слышен сверху у левого края грудины на максимальном выдохе, когда больной сидит слегка наклонившись вперед. Тяжесть аортальной недостаточности лучше соотносится с длительностью шума, чем с его громкостью. В начале заболевания шум обычно короткий. По мере прогрессирования он становится все продолжительнее и в конце концов занимает всю диастолу. При крайне тяжелой аортальной недостаточности шум вновь укорачивается, что обусловлено быстрым выравниванием давлений в аорте и левом желудочке из-за повышения конечно-диастолического давления в последнем. В этом случае тяжесть аортальной недостаточности можно оценить по другим признакам.
При тяжелой аортальной недостаточности на верхушке может появляться еще один диастолический шум. Это шум Флинта, который появляется в середину диастолы или к ее концу и образуется, как считается, из-за вибрации передней створки митрального клапана под действием струи аортальной регургитации или из-за турбулентного кровотока через слегка прикрытый этой струей митральный клапан. В отличие от шума истинного митрального стеноза шум Флинта не сопровождается громким I тоном и щелчком открытия.
Короткий мезосистолический шум может быть слышен у основания сердца и распространяться на сосуды шеи. Он возникает из-за повышенного ударного объема и скоростного кровотока через аортальный клапан (относительный аортальный стеноз).
Изменение шума аортальной недостаточности при функциональных пробах описано в таблице.
| Влияние функциональных проб на шум аортальной недостаточности | |
| Шум усиливается | Шум ослабевает |
| Статические нагрузки (например, ручной жим) | Вставание из положения на корточках |
| Присаживание на корточки | Проба Вальсальвы |
| Введение инотропных средств | Ингаляция амилнитрита |
Острая аортальная недостаточность
Физикальные данные при острой и хронической аортальной недостаточности сильно различаются. При острой аортальной недостаточности на первый план выходят признаки нарушения гемодинамики: артериальная гипотония, тахикардия, бледность, цианоз, потливость, холодные конечности и застой в легких.
Пальпация
Признаков высокого сердечного выброса, характерных для хронической аортальной недостаточности, часто нет. Пульсовое давление может быть нормальным или лишь слегка повышенным. Размеры сердца часто остаются в пределах нормы, верхушечный толчок не смещен влево.
Тоны сердца
I тон бывает ослаблен из-за раннего прикрытия митрального клапана. Легочная гипертензия может проявляться усилением легочного компонента II тона. III тон указывает на декомпенсацию.
Шумы
Ранний диастолический шум при острой аортальной недостаточности короче и ниже по тембру, чем при хронической. При тяжелой острой аортальной недостаточности шума может не быть, поскольку диастолическое давление в левом желудочке и давление в аорте выравниваются. Систолический шум ускоренного кровотока через аортальный клапан иногда есть, но обычно он тихий. Шум Флинта, как правило, короткий или не слышен вовсе
Диагностика артериальной недостаточности
Вначале проводят внешний осмотр пациента, особа обращая внимание на цвет кожных покровов конечностей и вокруг губ, затем прослушивают сердце пациента и проводят сбор анамнеза. Для точного диагностирования недостаточности артериального клапана применяют следующие методы: — рентгенографию (диагностика изменений в легких); — электрокардиографию (регистрация особенностей биоритмов сердца); — фонокардиографию (устанавливают характеристику систолических шумов); — зондирование (введение катетера в отделы сердца для взятия проб); — эхокардиографию (устанавливают структурные патологии сердечной мышцы); — вентрикулография (помогает оценить структуру полостей сердца, ее сократительные способности, выявить различные возможные дефекты…).
ЭКГ
При хронической аортальной недостаточности на ЭКГ обычно имеются признаки гипертрофии левого желудочка и увеличения левого предсердия, отклонение электрической оси сердца влево. Нарушений проводимости обычно нет, но они могут появляться при дисфункции левого желудочка. Часто видны предсердные и желудочковые экстрасистолы. Устойчивая наджелудочковая и желудочковая тахикардия встречается редко, особенно при нормальной функции левого желудочка и в отсутствие сопутствующего поражения митрального клапана.
При острой аортальной недостаточности на ЭКГ могут быть только неспецифические изменения сегмента ST и зубца Т.
Осложнения и профилактика
Самыми главными и опасными осложнениями недостаточности являются:
- снижение сократительной способности и развитие дополнительной недостаточности митрального клапана;
- нарушение кровотока по артериям и как следствие возможность отмирания определенного участка сердца;
- вторичное воспаление внутренней оболочки с вероятностью повреждения клапанов;
- раздельное сокращение отдельных участков предсердий.
В качестве первичной профилактики нужно стараться предупреждать болезни, которые сопровождаются поражением клапанов; если болезнь уже появилась, то эффективное лечение на ранних стадиях способно предупредить недостаточность. Сюда же можно отнести закаливание, хирургическое удаление миндалин и пломбирование полостей зубов, что может стать очагом хронической инфекции.
Если же недостаточность уже развита, то нужно переходить к вторичным методам профилактики, которые в первую очередь направлены на предотвращение прогресса поражения сердца и сбоев насосных функций. Это консервативное лечение, не подразумевающее хирургические операции, предупреждение рецидивов ревматизма.
ЭхоКГ
Можно определить причину аортальной недостаточности, рассмотреть корень аорты, оценить размеры и функцию левого желудочка. Допплеровское исследование позволяет выявить аортальную недостаточность и оценить ее тяжесть. Существует несколько способов оценки тяжести аортальной недостаточности с помошью цветного, импульсного и постоянно-волнового допплеровского исследования.
Двумерный режим и М-модальное исследование
В двумерном режиме можно определить причину аортальной недостаточности. При ревматическом поражении аортального клапана створки утолщены и сморщены и из-за этого не смыкаются. При инфекционном эндокардите встречается уплотнение, сморщивание и перфорация створок, возможно появление молотящей створки; заподозрить инфекционный эндокардит следует при обнаружении вегетации.
Пролапс створок аортального клапана возможен при многих состояниях, в том числе при инфекционном эндокардите, двустворчатом аортальном клапане, миксоматозной дегенерации и синдроме Марфана. Патология корня аорты хорошо видна по парастернальной длинной оси левого желудочка. Дилатация корня аорты чаще всего бывает идиопатической, однако возможны и такие причины, как синдром Марфана, синдром Элерса—Данло, анкилозирующий спондилит, синдром Рейтера, ревматоидный артрит, сифилис и гигантоклеточный артериит. При симметричной дилатации корня аорты струя регургитации направлена центрально, при выбухании какой-либо одной стенки — эксцентрически. Для исследования восходящей аорты ультразвуковой датчик сдвигают на одно межреберье выше относительно парастернальной длинной оси левого желудочка. Иногда при трансторакальном исследовании удается выявить инфекционный эндартериит восходящей аорты и ее расслаивание. При тяжелой острой аортальной недостаточности в М-модальном режиме можно увидеть раннее прикрытие митрального клапана. Как при острой, так и при хронической аортальной недостаточности струя регургитации может бить по передней створке митрального клапана, вызывая ее диастолическое дрожание. При двумерном исследовании передняя створка митрального клапана может куполообразно выбухать в сторону предсердия, что указывает на среднетяжелую или тяжелую аортальную недостаточность.
Допплеровское исследование
Допплеровское исследование используется для выявления аортальной недостаточности и оценки ее тяжести. При импульсном исследовании непосредственно под аортальным клапаном определяется высокоскоростной пандиастолический кровоток. При цветном допплеровском исследовании можно увидеть источник струи регургитации, ее размеры и направление. Постоянно-волновое исследование дает представление о скорости струи и ее временных характеристиках. Глубина проникновения струи регургитации в левый желудочек при цветном допплеровском исследовании плохо соотносится с тяжестью аортальной недостаточности (по данным аортографии). Для оценки тяжести аортальной недостаточности используют ряд допплеровских показателей (см. табл).
| Эхокардиографическая оценка тяжести аортальной недостаточности | |
| Тяжелая аортальная недостаточность | Легкая аортальная недостаточность |
| Отношение максимальной ширины струи аортальной регургитации к диаметру выносящего тракта левого желудочка ≥ 60% | Отношение максимальной ширины струи аортальной регургитации к диаметру выносящего тракта левого желудочка ≤ 30% |
| Отношение площади поперечного сечения струи регургитации к площади поперечного сечения выносящего тракта левого желудочка ≥60% | Отношение площади поперечного сечения струи регургитации к площади поперечного сечения выносящего тракта левого желудочка ≤ 30% |
| Время полуспада диастолического градиента давления между аортой и левым желудочком ≤ 250 мс | Время полуспада диастолического градиента давления между аортой и левым желудочком ≥ 400 мс |
| Ретроградный кровоток в нисходящей аорте, занимающий всю диастолу | Небольшой ретроградный кровоток в аорте в начале диастолы |
| Плотный спектр аортальной регургитации при постоянно-волновом допплеровском исследовании | Слабый, нечетко очерченный спектр аортальной регургитации при постоянно-волновом допплеровском исследовании |
| Фракция регургитации ≥ 55% | Фракция регургитации ≤ 30% |
| Конечно-диастолический размер левого желудочка ≥ 7,5 см | Конечно-диастолический размер левого желудочка ≤ 6,0 см |
| Ширина просвета регургитации ≥ 0,30 см2 | Ширина просвета регургитации ≤ 0,10 см2 |
| Рестриктивный тип трансмитрального кровотока | |
Отношение ширины струи аортальной регургитации к диаметру выносящего тракта левого желудочка измеряют по парастернальной длинной оси левого желудочка, а отношение площади поперечного сечения струи регургитации к площади поперечного сечения выносящего тракта левого желудочка — по парастернальной короткой оси. Оба эти показателя хорошо соотносятся с тяжестью аортальной недостаточности при аортографии. Еще один показатель — время полуспада диастолического градиента давления между аортой и левым желудочком. Чем короче время полуспада, тем тяжелее аортальная недостаточность, однако отличить легкую аортальную недостаточность от умеренной, а умеренную от тяжелой только по этому показателю нельзя. Лучше всего с данными аортографии коррелируют такие показатели, как объем регургитации и фракция регургитации. Объем регургитации представляет собой разницу между ударным объемом кровотока в выносящем тракте левого желудочка и ударным объемом кровотока через митральный клапан (при условии, что нет значимой митральной недостаточности) Ударный объем кровотока через аортальный клапан складывается из эффективного ударного объема и объема регургитаиии, а ударный объем кровотока через митральный клапан представляет собой эффективный ударный объем. Фракция регургитации — это отношение объема регургитации к объему систолического кровотока в выносящем тракте левого желудочка.
Уравнения для расчета этих показателей приведены ниже.
Для оценки тяжести аортальной недостаточности исследуют также проксимальную зону регургитаиии. С ее помощью рассчитывают площадь просвета регургитации. Площадь 0,3 см2 и выше указывает на тяжелую аортальную недостаточность. С помощью постоянно-волнового допплеровского исследования определяют наличие ретроградного диастолического кровотока в нисходящей аорте. Ретроградный кровоток, занимающий всю диастолу, указывает на тяжелую аортальную недостаточность.
Чреспищеводная ЭхоКГ
Чреспищеводная ЭхоКГ проводится для исключения вегетации и абсцесса клапанного кольца при подозрении на инфекционный эндокардит. При изолированной аортальной недостаточности вегетации на аортальном клапане располагаются с желудочковой стороны. Кроме того, чреспищеводная ЭхоКГ используется для выявления врожденных пороков аортальнго клапана (например, двустворчатого аортального клапана) и для исключения расслаивающей аневризмы аорты.
Стресс-ЭхоКГ
Стресс-ЭхоКГ используется для оценки переносимости физической нагрузки. В отличие от митральной недостаточности при аортальной недостаточности снижение фракции выброса левого желудочка во время физической нагрузки не позволяет сделать уверенный вывод о скрытой систолической дисфункции. Падение фракции выброса при физической нагрузке в этом случае обусловлено резким повышением посленагрузки и само по себе не служит показанием к хирургическому лечению.
Этиология. Ревматическая лихорадка. Инфекционный эндокардит. Сифилис. Атеросклероз. Системная красная волчанка. Ревматоидный артрит. Пролапс. Травма.
Нарушения гемодинамики. Во время диастолы возникает обратный ток крови из аорты в левый желудочек. Если регургитация незначительна, существенных нарушений гемодинамики не наступает, При выраженной регургитации происходит чрезмерное наполнение левого желудочка, кровью, поступившей из левого предсердия, и добавочной ее порцией из аорты. Нагрузка объемом левого желудочка приводит к растяжению мышечных волокон. В соответствии с законом Франка — Старлинга увеличивается сила желудочковых сокращений, что, при условии хорошего состояния миокарда, ведет к увеличению систолического выброса.
Левый желудочек работает в режиме гиперфункции, что приводит к гипертрофии кардиомиоцитов с их последующей дистрофией. Короткий период тоногенной дилатации левого желудочка с увеличением пути оттока быстро сменяется периодом миогенной дилатации с увеличением пути притока. Происходит расширение полости левого желудочка, формируется относительная недостаточность митрального клапана. Развивается левожелудочковая сердечная недостаточность с гипертензией малого круга кровообращения. Вследствие нагрузки сопротивлением правый желудочек проходит этапы гипертрофии с тоногенной дилатацией, а затем дистрофии миогенной дилатации. Появляются симптомы правожелудочковой сердечной недостаточности.
Следует упомянуть о рефлекторном расширении артериол периферии вследствие массивного раздражения аортальной и каротидной зон барорецепторов большим объемом крови, выбрасываемой левым желудочком во время систолы. Рефлекс биологически целесообразен, из-за его существования уменьшается конечное диастолическое давление в аорте, а это способствует увеличению систолического выброса.
Поскольку основную роль в компенсации порока играет мощный левый желудочек, сердечная недостаточность у таких больных развивается поздно. Однако, раз возникнув, декомпенсация сразу становится рефрактерной к терапии вследствие истощения компенсаторно-приспособительных, механизмов.
Клиника. На амбулаторном приеме врач может встретиться со следующими вариантами жалоб больных с аортальной недостаточностью:
· чувство пульсации в голове, в сосудах шеи. Этот симптомокомплекс обусловлен резкими перепадами артериального давления в течение одного сердечного цикла;
· шум в ушах, головокружение при внезапной перемене положения тела, преходящие нарушения зрения, реже мозговые синкопы с кратковременным обморочным состоянием. Перечисленные симптомы встречаются при значительно выраженном клапанном дефекте с большим объемом регургитации, что делает несостоятельными компенсаторные рефлекторные реакции, вследствие чего кровенаполнение сосудов мозга во время диастолы становится неадекватным метаболическому запросу;
· кардиалгии различного типа. Боли в области сердца чаще ноющие, тянущие, продолжительные. Их объясняют относительной коронарной недостаточностью, обусловленной неадекватностью кровотока большой массе гипертрофированного миокарда;
· одышка различной степени выраженности вплоть до пароксизмальной, тахикардия. Это симптомы левожелудочковой сердечной недостаточности. Собственный опыт показывает, что больные с аортальной недостаточностью редко доживают до развития у них бивентрикулярной сердечной недостаточности.
Наконец, у многих больных с нерезко выраженной недостаточностью аортальных клапанов жалобы могут отсутствовать полностью или ограничиваться чувством пульсации в сосудах шеи, головы и сердцебиения при физических нагрузках. Эти симптомы свойственны не только аортальной недостаточности, но и гиперкинетическому сердечному синдрому при других заболеваниях. Они могут встречаться у здоровых детренированных лиц, у спортсменов при субмаксимальных нагрузках. Они обусловлены массивным раздражением аортальной и каротидной рефлекторных зон и адекватной периферической вазодилатацией.
При осмотре — умеренно выраженная бледность, на поздних этапах в сочетании с акроцианозом. Относительной специфичностью для данного порока обладают симптом Мюссе — покачивание головой в такт пульса, «пляска каротид», пульсация зрачков, пульсация язычка, пульсация сосудов ногтевого ложа — капиллярный пульс Квинке.
Левожелудочковый толчок виден на глаз, смещен в 6 — 7 межреберье. При пальпации он сильный, приподнимающий, куполообразный площадь его увеличивается до 6-8 см2. Толчок определяется в 6 — 7 межреберьях. За мечевидным отростком пальпируется пульсация аорты.
Перкуторные данные. Характерная аортальная конфигурация сердца с подчеркнутой «талией» (сердце в форме «утки» или «сапога»). На поздних этапах — митрализация сердца со смещением верхней границы вверх, правой — вправо. Формирование «бычьего сердца».
Аускультация. Первый тон на верхушке тихий за счет выпадения аортального клапанного композита. Ослабление 2-го тона на аорте по той же причине. На верхушке сердца нередко выслушивается патологический 3-й тон за счет растяжения левого желудочка в начале диастолы («удар» большого объема крови).
Протодиастолический шум на аорте, в зоне боткина, на верхушке сердца -классический шум регургитации типа decrescendo, связанный с 1-м тоном. В типичном варианте шум проводится по току крови от точки выслушивания аорты вниз и влево. Функциональный диастолический шум Остина — Флинта выслушивается на верхушке сердца в мезодиастоле вследствие завихрений токов крови из аорты и из левого предсердия или в пресистоле вследствие относительного сужения левого атриовентрикулярного отверстия створкой митрального клапана, принимающей горизонтальное положение из-за большого давления на нее со стороны кровотока из аорты, чем из левого предсердия. Неправильная интерпретация этого шума — нередкий источник гипердиагностики митрального стеноза.
Систолический шум на аорте связан с двумя причинами. Первая — завихрения крови в аорте вследствие се расширения. Вторую причину И. А. Кассирский считал более существенной. Это завихрения крови вокруг уплотненных коротких деформированных створок. Систолический шум на аорте при «чистой» аортальной недостаточности настолько постоянен, что И. А. Кассирский метко обозначил его как сопровождающий.
Систолический шум на верхушке сердца может быть проводным с аорты или быть шумом относительной митральной недостаточности.
Пульс скорый и высокий. Артериальное давление — высокое систолическое, низкое диастолическое, высокое пульсовое. При аускультации сосудов — двойной тон Траубе, двойной шум Виноградова — Дюрозье.
Рентгенологическое исследование. В дорзовентральной и косой проекции — выбухание и удлинение дуги левого желудочка, закругление верхушки. Глубокая, высокоамплитудная пульсация левого желудочка и аорты. Тень аорты расширена.
Электрокардиограмма. Классический синдром гипертрофии левого желудочка: зубец RV5,6, зубец SV1,2, депрессия интервала S — TV5,6; смещение переходной зоны вправо; зубец TV5,6 двухфазный или отрицательней.
Фонокардиограмма. Снижение амплитуды 2-го тона на аорте, 1-го тона на верхушке. 3-й тон на верхушке. Диастолический шум на аорте, в зоне Боткина, на верхушке типа убывающего, начинающийся сразу за 1-м тоном. «Сопровождающий» систолический шум над основанием сердца занимает 1/3 — 1/2 систолы. Он низкоамплитудный, убывающий. На верхушке — систолический шум относительной митральной недостаточности, связанный с 1-м тоном, и диастолический, чаще пресистолический (не нарастающий к 1-му тону!) шум Остина — Флинта.
Эхокардиограмма. Увеличение размеров полости левого желудочка, восходящей аорты.
Оценка степени аортальной недостаточности (Н. М. Мухарлямов с соавт.).
1-я степень. Незначительное расширение границы сердца влево (на 0,5 см), усиленный верхушечный толчок, пульсация сонных артерий. По аускультативно-фонокардиографическим данным имеется протодиастолический шум небольшой интенсивности в точке Боткина — Эрба, нередко определяется лишь аускультативно (на ФКГ может не регистрироваться). ЭКГ нормальная, реже с признаками гипертрофии левого желудочка в соответствующих отведениях. На эхокардиограмме переднезадний размер левого желудочка нормальный или незначительно увеличен (систолический до 4,5 см, диастолический до 6 см). Повышение амплитуды сокращения межжелудочковой перегородки и стенки левого желудочка.
2-я степень. Расширение границы сердца влево и вниз (на 0,5 — 1,5 см), усиленная пульсация сердца, сонных артерий, «капиллярный пульс». По аускультативно-фонокардиографическим данным имеется диастолический шум, начинающийся сразу за 2 тоном и распространяющийся на всю диастолу, средней интенсивности в точке Боткина — Эрба и во втором межреберье справа от грудины 2 тон на аорте может быть умеренно ослаблен. На ЭКГ признаки гипертрофии левого желудочка, чаще в виде сочетания увеличенной амплитуды зубца в соответствующих отведениях с изменениями конечной части желудочкового комплекса. На эхокардиограмме увеличение, переднезаднего размера левого желудочка (систолического до 5,5 см, диастолического до 7 см). Выраженное повышение амплитуды сокращения межжелудочковой перегородки и стенки левого желудочка.
3-я степень. Значительнее расширение границ сердца влево и вниз (более чем на 2 см); выраженный левожелудочковый толчок, «пляска каротид», капиллярная пульсация и другие характерные симптомы данного порока. По аускультативно-фонокардиографическим данным интенсивный сплошной диастолический шум во всех точках сердца, максимально выраженный на аорте. 2 тон резко ослаблен. На ЭКГ признаки гипертрофии левого желудочка в виде сочетания увеличенной амплитуды зубца R в соответствующих отведениях с изменениями конечной части желудочкового комплекса. Эхокардиографические признаки значительной дилатации полости левою желудочка (увеличение переднезаднего размера в систолу — более чем до 5,5 см, в диастолу более чем на 7 см), выраженное увеличение амплитуды движения межжелудочковой перегородки и стенки желудочка.
Для недостаточности аортального клапана характерно появление осцилляции передней створки митрального клапана, вызванных регуртацией крови. Однако между выраженностью осцилляции и степенью аортальной регургитации соответствия обычно не бывает.
Дифференциальная диагностика. При недостаточности клапана легочной артерии выслушивается протодиастолический шум на основании сердца, однако, в отличие от шума аортальной недостаточности, его эпицентр располагается во 2 — 3-м межреберьях слева от грудины. Правильный диагноз помогают поставить другие симптомы недостаточности клапана легочной артерии: синдром правожелудочковой сердечной недостаточности, эпигастральная пульсация, смещение правой границы относительной сердечной тупости вправо, электрокардиографические признаки гипертрофии правого желудочка.
Диастолический шум относительной недостаточности клапана легочной артерии (шум Грехема — Стилла) по характеру мягкий, средней интенсивности, лучше выслушивается во 2 — 3-м межреберьях слева от грудины, нередко сопровождается систолическим шумом малой и средней интенсивности. Наиболее частая его причина — митральный стеноз с легочной гипертензией. Рентгенологически у таких больных выявляется расширение легочной артерии. Кроме митрального стеноза, шум Грехема — Стилла может выслушиваться при других заболеваниях, сопровождающихся гипертензией малого круга кровообращения: хронических неспецифических заболеваниях легких, первичный эмфиземе легких, болезни Аэрза — Аррилага, врожденных пороках сердца. Нами наблюдалась больная с многолетним туберкулезным анамнезом, у которой на фоне посттуберкулезного пневмосклероза, эмфиземы легких развилась картина выраженной дыхательной недостаточности по рестриктивному типу, правожелудочковой сердечной недостаточности. На основании сердца выслушивались диастолический и систолический шумы. Диастолический шум был столь интенсивным, что это послужило поводом для исключения врожденных пороков сердца. На вскрытии найдено аневризматическое расширение легочной артерии с относительной недостаточностью клапана легочной артерии. Это подтвердило правильность прижизненной трактовки шума как шума Грехема-Стилла.
Митральный стеноз с протодиастолическим шумом, начинающимся от щелчка открытия митрального клапана, надо отличать от аортальной недостаточности с протодиастолическим шумом, 3-м тоном. Митральный стеноз протекает с признаками гипертрофии левого предсердия и правого желудочка, аортальная недостаточность сопровождается гипертрофией левого желудочка. Диагностические затруднения устраняются после тщательного анализа фонокардиограммы, эхокардиографического исследования.
Гиперкинетический кардиальный синдром характеризуется чувством пульсации в голове, шее. При нем обнаруживаются скорый и высокий пульс, высокое пульсовое давление. Систолический шум с основания сердца проводится на сонные артерии. Однако, отсутствуй прямой признак аортальной недостаточности — диастолический шум на аорте.
Этиологический диагноз.
Инфекционный эндокардит чаще возникает у мужчин среднего возраста. В анамнезе нередки ревматическая лихорадка, операции на сердце. Аортальная недостаточность сопровождается лихорадкой, купирующейся большими дозами антибиотиков в сочетании с малыми и средними дозами глюкокортикоидов. Часто встречается спленомегалия. При длительном течении болезни — истощение, «барабанные пальцы», тромбоэмболии, инфаркты почек, головного мозга, тромбоэмболии легочной артерии.
Третичный сифилис протекает с поражением восходящей аорты и аортальных клапанов. С. В. Шестаков еще в 60-е годы, обращал внимание на своеобразие клинической симптоматики аортальной недостаточности сифилитического генеза. Это сохранность второго тона над аортой за счет увеличения вибрации ее восходящего отдела и редкость периферических симптомов (скорого пульса; «пляски каротид») вследствие разрушения аортальной рефлекторной зоны в исходе специфического воспаления. Очень характерны рентгенологические данные — расширение восходящей аорты, признаки ее аневризмы.
«Чистая» аортальная недостаточность ревматического генеза относительно редка. Чаще в исходе ревматической лихорадки формируется сочетанный аортальный порок. Об аортальной недостаточности при ревматизме можно думать, если удается выявить прямые признаки этой болезни — кардит, полиартрит, сочетанный митральный порок сердца, лабораторные маркеры перенесенной и (или) текущей стрептококковой инфекции, вызванной бета-гемолитическим стрептококком группы А.
Анкилозирующий спондилоартрит (болезнь Бехтерева) и ревматоидный артрит с висцеритами имеют достаточно характерную клиническую картину. Обнаружение у таких больных синдрома аортальной недостаточности делают этиологический диагноз достоверным.
При системной красной волчанке недостаточность аортального клапана обычно является исходом эндокардита Либмана-Сакса. Реже порок формируется вследствие миксоматозной дегенерации тканей аорты, истончения створок клапана. О волчаночном генезе аортальной недостаточности надо думать, если клиническая картина порока выявляется у женщины детородного возраста без ревматической лихорадки и инфекционного эндокардита в анамнезе, с «немотивированной» гипертермией, доброкачественным полисерозитом, нефропатией, «бабочкой» на лице, капилляритами, васкулитами, положительным LE-феноменом. Лихорадка, висцериты купируются большими дозами (60 — 80 мг/сут) глюкокортикоидов.
Атеросклеротическая аортальная недостаточность диагностируется у лиц пожилого возраста, как правило, в течение ряда лет страдающих ИБС и гипертонической болезнью. Второй тон на аорте у таких больных сохранен и иногда даже усилен за счет ее уплотнения.
При травматическом пороке в анамнезе должна быть причинная ситуация (автомобильная катастрофа, падение с высоты). Порок диагностируется на основании четкой хронологической связи между травмой и появлением диастолического шума на аорте.
Пролапс аортального клапана может сочетаться с пролапсом митрального клапана, но может быть и изолированным при синдроме Марфана. Клиника аортальной недостаточности у пациента с типичным обликом, свойственным синдрому Марфана, делает диагноз пролапса аортального клапана вероятным. Для верификации диагноза необходима эхокардиография, выявляющая смещение створки во время диастолы в сторону выносящего тракта левого желудочка относительно линии, проведенной от места прикрепления створок аортального клапана к фиброзному кольцу аорты (К. И. Корытников, 1986).
Нам пришлось наблюдать больную С, 53 лет, с расслаивающей аневризмой восходящей аорты, у которой после приступа сильных прекордиальных болей появился диастолический шум на аорте. Типичный для синдрома Марфана облик больной, клиническая картина болезни позволила диагностировать разрыв пролабированных створок аортального клапана. На секции диагноз подтвердился.
Лечение. Консервативное лечение проводится по синдромному признаку. При сердечной недостаточности — гликозиды, салуретики, периферические вазодилататоры, нитраты. Показания к хирургическому лечению — протезированию аортального клапана шариковым протезом: левожелудочковая сердечная недостаточность, мозговые синкопальные состояния, ЭКГ — синдром гипертрофии левого желудочка в сочетании со снижением диастолического давления до 40 мм рт. ст. и ниже.
Катетеризация сердца
Всем больным старше 50 лет с тяжелой аортальной недостаточностью перед хирургическим лечением показана коронарная ангиография. У более молодых больных вопрос о проведении коронарной ангиографии решается индивидуально с учетом факторов риска атеросклероза. Дилатация корня аорты при аортальной недостаточности может затруднить катетеризацию коронарных артерий. При синдроме Марфана и медионекрозе аорты надо очень осторожно манипулировать катетером, чтобы не повредить стенку аорты. Помимо коронарной ангиографии проводят аортографию для оценки тяжести аортальной недостаточности.
| Ангиографическая оценка тяжести аортальной недостаточности | ||
| Степень недостаточности | Контрастирование левого желудочка | Эвакуация контраста |
| Легкая (1+) | Слабое, неполное | Быстрая |
| Умеренная (2+) | Слабое, но полное | Быстрая |
| Среднетяжелая (3+) | По интенсивности как аорта | Умеренная |
| Тяжелая (4+) | Плотнее аорты | Медленная |
Катетеризация правых отделов сердца может понадобиться, например, при быстро развившейся сердечной недостаточности или сочетании аортальной недостаточности с аортальным стенозом.
При бессимптомной среднетяжелой аортальной недостаточности прогноз в отсутствие дисфункции и дилатации левого желудочка обычно благоприятный. При бессимптомном течении и нормальной функции левого желудочка протезирование аортального клапана требуется 4% больных в год. В течение 3 лет после постановки диагноза жалобы появляются лишь у 10% больных, в течение 5 лет — у 19%, в течение 7 лет— у 25%. При легкой и умеренной аортальной недостаточности десятилетняя выживаемость составляет 85—95%. При среднетяжелой аортальной недостаточности пятилетняя выживаемость при медикаментозном лечении составляет 75%, десятилетняя — 50%. После того как развивается дисфункция левого желудочка, жалобы появляются очень быстро, за год — у 25% больных. После того как появляются жалобы, состояние быстро ухудшается. Без хирургического лечения больные обычно умирают в течение 4 лет после появления стенокардии и в течение 2 лет после развития сердечной недостаточности. При тяжелой клинически явной аортальной недостаточности возможна внезапная смерть. Ее причиной обычно служат желудочковые аритмии, возникающие из-за гипертрофии и дисфункции левого желудочка или ишемии миокарда.
Степени недостаточности аортального клапана
Развитие недостаточности аортального клапана, как и любого другого кардиального порока, происходит постепенно, независимо от этиологии данного заболевания. Каждая из патогенетических стадий характеризуется теми или иными кардиогемодинамическими изменениями, что имеет отражение на состоянии здоровья пациента. Разделение недостаточности аортального порока по степеням тяжести используется кардиологами, а в большей степени кардиохирургами в ежедневной практической деятельности, так как для каждой из степеней показано применение того или иного объема лечебных мероприятий. В основу классификации положены как клинические критерии, так и показатели инструментальных методик исследования, в связи с чем, каждому пациенту с подозрением или установленным ранее диагнозом «недостаточность аортального клапана» необходимо пройти полный комплекс клинико-инструментального обследования.
Согласно всемирной кардиологической классификации, недостаточность аортального клапана принято разделять на четыре степени.
Самая ранняя, 1 степень недостаточности аортального клапана характеризуется бессимптомным течением и полной компенсацией гемодинамических нарушений. Единственным критерием, позволяющим установить правильный диагноз на данной стадии заболевания, является обнаружение небольшого объема крови (не более 15%) регургитирующего на створках клапана, что при допплеровском исследовании сердца проявляется в виде «синего потока» протяженностью не более 5 мм от створок аортального клапана. Обнаружение недостаточности аортального клапана 1 степени не является основанием для проведения хирургической коррекции порока.
2 степень недостаточностиаортального клапана, или период «скрытой сердечной недостаточности» характеризуется появлением жалоб неспецифического характера, появляющихся только после чрезмерной физической активности. При регистрации электрокардиографии у данной категории пациентов отмечаются признаки, позволяющие заподозрить изменения левого желудочка гипертрофического характера. Объем обратного тока крови при допплеровском исследовании не превышает 30 %, а протяженность «синего потока крови» достигает 10 мм.
3 степень недостаточности аортального клапана, или период развернутой клинической симптоматики, характеризуется выраженным снижением работоспособности, появлением типичного ангинозного болевого синдрома, изменениями показателей артериального давления. При электрокардиографическом исследовании помимо признаков гипертрофических изменений левого желудочка обнаруживаются критерии ишемического повреждения миокарда. Эхокардиографическими критериями является обнаружение «синего потока» на аортальном клапане протяженностью более 10 мм, что соответствует объему крови до 50%.
Четвертая или терминальная степень недостаточности аортального клапана сопровождается выраженными гемодинамическим нарушениями в виде развития мощного потока регургитации, объемом, превышающим 50%. На этой стадии отмечается выраженная дилатация всех полостных структур сердца и развитие относительной митральной недостаточности.
Хроническая аортальная недостаточность
Профилактика инфекционного эндокардита
После того как установлен диагноз, больным обязательно разъясняют необходимость профилактики инфекционного эндокардита.
Медикаментозное лечение.
При хронической аортальной недостаточности используют вазодилататоры — гидралазин, ингибиторы АПФ и антагонисты кальция. Основная цель лечения замедлить прогрессирование дисфункции левого желудочка и приостановить его дилатацию. Медикаментозное лечение не избавляет от необходимости обратиться к хирургам при появлении жалоб или дисфункции левого желудочка. Рекомендации Американской коллегии кардиологов и Американской кардиологической ассоциации по медикаментозному лечению хронической аортальной недостаточности приведены в таблице.
| Показания к лечению вазодилататорами при хронической аортальной недостаточности | |
| Показания | Настоятельность рекомендации |
| Длительное медикаментозное лечение тяжелой аортальной недостаточности с жалобами или систолической дисфункцией левого желудочка, если операция невозможна из-за сопутствующей сердечной или внесердечной патологии | I |
| Длительное медикаментозное лечение бессимптомной тяжелой аортальной недостаточности с дилатацией левого желудочка при его нормальной систолической функции | I |
| Длительное медикаментозное лечение бессимптомной аортальной недостаточности любой тяжести с артериальной гипертонией | I |
| Длительное лечение систолической дисфункции левого желудочка, сохраняющейся после протезирования аортального клапана, ингибиторами АПФ | I |
| Краткосрочное медикаментозное лечение для улучшения гемодинамики при тяжелой сердечной недостаточности и систолической дисфункции левого желудочка перед операцией протезирования аортального клапана | I |
| Длительное медикаментозное лечение бессимптомной легкой или умеренной аортальной недостаточности с нормальной систолической функцией левого желудочка | III |
| Длительное медикаментозное лечение бессимптомной аортальной недостаточности с систолической дисфункцией левого желудочка, если показано протезирование аортального клапана | III |
| Длительное медикаментозное лечение аортальной недостаточности с жалобами и нормальной функцией левого желудочка либо легкой или умеренной систолической дисфункцией, если показано протезирование аортального клапана | III |
| I — настоятельно рекомендуется, III — не показано | |
Вазодилататоры абсолютно необходимы больным с тяжелой хронической аортальной недостаточностью и сердечной недостаточностью, которым почему-либо нельзя сделать операцию. При бессимптомном течении постоянный прием вазодилататоров показан больным с тяжелой аортальной недостаточностью, нормальной систолической функцией левого желудочка и начинающейся дилатацией левого желудочка, а также при любой аортальной недостаточности на фоне артериальной гипертонии. Кроме того, вазодилататоры (обычно в/в) используют при подготовке к операции у больных с тяжелой сердечной недостаточностью и систолической дисфункцией левого желудочка. При бессимптомной легкой или умеренной аортальной недостаточности с нормальной систолической функцией левого желудочка вазодилататоры не нужны.
При наличии жалоб или систолической дисфункции левого желудочка назначение вазодилататоров оправдано, однако этим больным показано хирургическое лечение. После протезирования аортального клапана вазодилататоры нужны только при сохраняющейся систолической дисфункции левого желудочка. Убедительных данных в пользу какого-то определенного препарата нет. В некоторых работах было показано, что гидралазин улучшает систолическую функцию левого желудочка и уменьшает его объем. Нифедипин уменьшал объем левого желудочка и увеличивал фракцию выброса у бессимптомных больных, наблюдавшихся в течение года. В неслепом рандомизированном исследовании, продолжавшемся 6 лет, нифедипин по сравнению с дигоксином замедлял прогрессирование дисфункции левого желудочка и продлевал время до хирургического лечения. Согласно некоторым работам, ингибиторы АПФ уменьшают объем левого желудочка. Однако польза от ингибиторов АПФ отмечалась, только если они значимо снижали АД. Для более обоснованных рекомендаций по использованию вазодилататоров при хронической аортальной недостаточности необходимы дальнейшие исследования. На практике чаще всего используются ингибиторы АПФ.
При выраженном расширении корня аорты из-за медионекроза или другой патологии соединительной ткани показаны бета-адреноблокаторы. Они позволяют замедлить расширение корня аорты. Эти данные получены у больных с синдромом Марфана. При тяжелой аортальной недостаточности и диаметре корня аорты более 5 см показано протезирование аортального клапана и корня аорты. При синдроме Марфана операция показана даже при меньшем диаметре корня аорты.
Лечение заболевания у детей
Когда кровь попадает в аорту, створки клапана могут закрыться полностью, из-за этого некоторое количество крови попадает вновь в желудочек. Он совершает дополнительные сокращения, чтобы вытолкнуть ее обратно, но кровь возвращается повторно. Левый желудочек постоянно испытывает дополнительную нагрузку и давление от излишка жидкости. Постепенно он увеличивается в объеме.
Недостаточность аортального клапана имеет 4 степени. Первые две обычно не требуют лечения, при третьей и четвертой может быть показано консервативное (медикаментозное) или оперативное лечение.
Недостаточность аортального клапана: консервативное лечение
Медикаментозное лечение направлено на облегчение ярко выраженных симптомов у пациентов и профилактику острой сердечной недостаточности, которая является одним из вариантов осложнений аортальной недостаточности.
Оно показано в таких случаях:
- для длительной терапии пациентов с тяжелой формой аортальной недостаточности, если им по некоторым причинам не рекомендуется оперативное лечение;
- для краткосрочного воздействия с целью улучшения гемодинамического состояния людей, у которых есть ярко выраженные симптомы сердечной и аортальной недостаточности;
- для лечения пациентов, у которых симптомы не выражены, но исследования подтверждают увеличение левого желудочка;
- для длительной терапии больных с выраженными симптомами при нормальной, легкой или среднетяжелой степени дисфункции желудочка, которые претендуют на пересадку клапана аорты.
В зависимости от того, насколько тяжело протекает аортальная недостаточность, назначают комплекс лекарственных препаратов, комбинируя такие группы средств:
- вазодилаторы (ингибиторы АПФ, гидралазин). Они замедляют развитие патологии. Назначают их при наличии противопоказаний к хирургическому лечению;
- сердечные гликозиды кардиотоническогои антиаритмического действия;
- нитраты, бета-блокаторы показаны в случаях, если корень аорты значительно расширен;
- антиагреганты выписывают пациентам с тромбоэмболическими осложнениями.
Медикаменты рекомендуют использовать для лечения заболевания, начиная со второй степени.
Начальная форма нарушения требует соблюдения особого режима: пациентам рекомендуют ограничивать активную физическую деятельность и избегать нервных напряжений. Необходимо постоянно находиться на наблюдении у кардиолога.
Аортальная недостаточность: особенности оперативного лечения
Самый эффективный метод лечения любых пороков сердца — это операция. При аортальной недостаточности она показана при 2, 3 и 4 степени заболевания.
Применяют две основные методики хирургического вмешательства:
- Протезирование — это установка нового клапана, который обеспечивает нормальную работу сердца. В качестве протезов используют искусственные материалы (силикон, металл) и биоматериалы (донорские клапаны или собственные из легочной артерии). Этот вид оперативного лечения — самый распространенный и радикальный, после него требуется длительный восстановительный период.
- Вальвулопластика — это устранение дефектов клапана (иссечение или вшивание). Для проведения операции не требуется вскрытие грудной клетки и общий наркоз. В процессе оперативного вмешательства происходит механическое увеличение просвета в области створок клапана. Для этого используется специальный баллон. Такой метод популярен при лечении новорожденных детей.
Выбор материала для протеза клапана зависит от возраста. Биопротезы из тканей свиней, коров или людей изнашиваются в течение 10—15 лет. По истечении этого срока пациенту может понадобиться повторная операция. Механический клапан устанавливается пожизненно, но человек должен постоянно принимать кроворазжижающие препараты (Варфарин, Кумадин).
Выбор клапана нужно согласовывать с врачом, учитывать все необходимые послеоперационные осложнения и перечень рекомендаций по восстановлению.
Эта форма проявляется сложными патологиями: артериальной гипотонией, отеком легких. Она быстро приводит к осложнениям в работе сердечно-сосудистой системы.
Проявляется острая аортальная недостаточность следующими симптомами:
- слабостью,
- сильной одышкой,
- потерей сознания.
Дополнительно диагностируются:
- синюшность или бледность кожных покровов,
- учащение сердцебиения,
- резкое падение артериального давления.
Медикаментозное лечение малоэффективно. Его используют в период подготовки к оперативному вмешательству для стабилизации состояния больного. Для уменьшения нагрузки на левый желудочек и диастолического давления назначают вазодилаторы.
Назначение дополнительных препаратов зависит от причины и степени развития острой аортальной недостаточности:
Лечение недуга аортальная недостаточность напрямую зависит от признаков и причин. При проведении первичной диагностики и отсутствия у пациента жалоб, терапию не назначают. Однако доктора настоятельно рекомендуют как можно чаще посещать кабинет кардиолога. Необходимо это для контроля за состоянием человека и оперативным предупреждением заболевания. Если диагностирована недостаточность сердце, то проводят лечение, которое заключается в приеме медикаментов.
Пока у больных диагностируется аортальный клапанный порок 1 степени и недостаточность аортального клапана 2 степени, специального кардиологического и терапевтического лечения не требуется. Им просто нужно постоянно наблюдаться у кардиолога и регулярно делать ЭКГ и УЗИ.
Общих методов лечения недостаточности аортального клапана 3 и 4 степени нет. Для того чтобы определить способ консервативной терапии, сначала необходимо выяснить причину порока и пролечить обусловившее его появление заболевание. А затем уже приступать к лечению недостаточности аортального клапана.
Медикаментозная терапия в данном случае заключается в назначении сердечных гликозидов; Изоланида, Строфантина, Коргликона, Целанида. Кроме того, в лечении недостаточности аортального клапана тяжелой степени применяются диуретины, вазодилаторы, антиангинальные средства.
Пациентам с сильной одышкой и постоянными сердечными болями рекомендуется хирургическое лечение, заключающееся в операции по имплантации искусственного аортального клапана.
Острая аортальная недостаточность
Цель медикаментозного лечения при острой аортальной недостаточности — стабилизация гемодинамики перед операцией. При кардиогенном шоке используют вазодилататоры в/в; они снижают посленагрузку на левый желудочек, уменьшают конечно-диастолическое давление в нем и увеличивают сердечный выброс. В тяжелых случаях требуется инфузия инотропных средств. При аортальной недостаточности, вызванной расслаивающей аневризмой аорты, можно осторожно использовать бета-адреноблокаторы Они уменьшают скорость нарастания артериального давления в систолу, что очень важно при расслаивании аорты, однако вместе с тем они снижают ЧСС и тем самым продлевают диастолу, что может усиливать аортальную регургитацию и усугублять артериальную гипотонию.
При аортальной недостаточности, вызванной расслаивающей аневризмой аорты или травмой, необходимо срочное решение вопроса о хирургическом лечении. Медикаментозное лечение в этом случае призвано увеличить эффективный сердечный выброс и замедлить расслаивание.
При аортальной недостаточности на фоне инфекционного эндокардита сразу же после взятия крови на посев начинают антимикробную терапию.
Внутриаортальная баллонная контрпульсация при среднетяжелой и тяжелой аортальной недостаточности, а также при расслаивающей аневризме аорты противопоказана. Аортальная недостаточность служит относительным противопоказанием и к баллонной вальвулопластике по поводу аортального стеноза, поскольку после этого вмешательства недостаточность усиливается.
Диагностика
Заподозрить недостаточность аортного клапана можно при осмотре кожных покровов, предъявлении специфических жалоб и аускультации. Отмечаются бледность, по мере утяжеления патологии – цианоз кожи. При прослушивании фонендоскопом обнаруживаются шум с правой стороны от грудины во 2-м межреберье, слабость сердечных тонов, иногда аритмия. Пульс при аортальной недостаточности неравномерный и частый. Наблюдается большой разрыв между диастолическим и систолическим артериальным давлением. Косвенными признаками, указывающими на приобретенный порок, являются:
- Мюссе – кивание головой в ритме пульса;
- Ландольфи – расширение зрачков в период расслабления (диастолу) и сужение во время сокращения (систолу);
- Мюллера – пульсация мягкого неба вместе с язычком.
Важно! У пациента определяются «пляска каротид», проявляющаяся в виде заметной внешне пульсации сонных артерий, и капиллярный пульс Квинке, когда при нажатии на ногтевое ложе меняется величина окрашенного поля.
Точный диагноз устанавливают после следующих обследований:
- электрокардиограмма;
- стандартная ЭХО-кардиография;
- чрезпищеводная ЭхоКГ;
- дуплексное сканирование и допплерометрия;
- рентген грудной клетки;
- общие анализы крови и мочи;
- исследование крови на биохимию;
- анализ на коагулограмму;
- фонокардиография;
- коронарография.
При необходимости назначаются анализы на сифилис, посев крови на стерильность, иммунологические исследования, МРТ, КТ, введение зонда в полость сердца и сцинтиграфия.