Нарушение строения аортального клапана в медицине имеет название аортального порока (v. cordis aorticum).
Международная классификация МКБ присвоила этому заболеванию код Q23.
Аортальные пороки проявляются таким образом:
- Недостаточность аортальная представляет собой неполное закрытие отверстия аорты клапаном.
- Сужение клапана аорты.
- Аортальный стеноз вкупе с недостаточностью аорты представляет собой сочетанный аортальный порок, характеризующийся стенозом аортального устья и неполным закрытием створок клапана.
Аортальные аномалии могут иметь врожденный характер, их клиническая картина проявляется сразу после рождения ребенка.
Возникающие в процессе жизнедеятельности человека, приобретенные пороки аортальной системы приводят к нарушению гемодинамики в организме, тяжесть изменения зависит от степени заболевания.
Атеросклеротические пороки
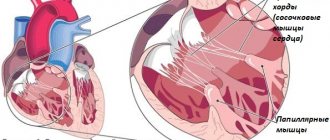
Недостаточность аортального клапана
Аномалия считается одной из самых распространенных проблем у мужчин и новорожденных мальчиков.
Клиническая картина характеризуется неполным закрытием створки клапана, через оставшееся отверстие часть потока крови закидывается вновь в левый желудочек и переполняет его.
Сердечная камера быстро изнашивается, при этом кровь начинает застаиваться в легочных артериях, что приводит к гипертензии легких.
Недостаточность аортального клапана может иметь врожденный характер или стремительно развивается сразу после появления ребенка на свет.
Причиной аномалии может стать генетическая предрасположенность или перенесенная во время беременности инфекционная болезнь матери.
Пороки аортального клапана чаще всего имеют комбинированный характер, реже встречаются изолированные аномалии.
Классификация порока:
- атрезия створки клапана;
- истощение тканей створки;
- гипертрофированная створка;
- отверстие в клапане.
Рентгенологические признаки митральной конфигурации сердца, протокол описания.
Форма сердца имеет большое значение в рентгенодиагностике Наиболее частые болезни сердца –клапанные пороки , поражения миокарда и перикарда –приводят к типичным изменениям формы сердца Выделяют митральную ,аортальную и трапециевидную (треугольную) формы
Для митральной форме характерны три признака (см рис 146) :1) удлиняются и становятся более выпуклыми вторая и третья дуги левого контура сердечно-сосудистой тени , соответствующие стволу легочной артерии и ушку левого предсердия ;2) уменьшается угол между этими дугами , то есть левый атриовазальный угол Здесь уже не имеется обычного для нормы западения контура («талии сердца»); 3) правый атриовазальный угол смещается кверху Добавим ,что нередко при болезнях , сопровождающихся митральной формой сердца , увеличен левый желудочек , и тогда четвертая дуга левого контура удлинена и край ее виден левее ,чем в норме
Данный синдром распознается по рентгенограмме в передней проекции Важнейшим из признаков являются удлинение и выбухание второй и третьей дуг левого контура сердечно-сосудистой тени и более высокое , чем в норме, положение правого атриовазального угла
Как только установлено , что сердце у больного имеет митральную форму, необходимо определить размеры каждой из его камер Без определения величины камер сердца внутрисиндромная диагностика невозможна
Митральная форма сердца возникает в результате патологических процессов , которые можно разделить на три группы : 1) все процессы , сопровождающиеся перегрузкой правого желудочка –при них возникает удлинение второй дуги левого контура (чаще всего это «легочное сердце»); 2) процессы , вызывающие перегрузку левого предсердия и правого желудочка –при них выбухают и удлиняются вторая и третья дуги левого контура ;3) процессы , обусловливающие перегрузку левого желудочка, левого предсердия и правого желудочка -при них увеличены все дуги левого контура , за исключением верхней –дуги аорты
Целесообразно описать рентгенологическую картину важнейших заболеваний , вызывающих митрализацию сердца , чтобы у Вас осталось не отрывочное ,а цельное представление об этих поражениях Митрализация сердца в связи с перегрузкой правого желудочка возникает при диффузных поражениях легких (хронический бронхит, хроническая эмфизема , фиброзирующий альвеолит) Вследствие повышения давления в малом круге кровообращения расширяются крупные ветви и основной ствол легочной артерии , соответственно удлиняется и делается более выпуклой вторая дуга левого контура сердечно-сосудистой тени При повышенной нагрузке правый желудочек расширяется и пульсирует глубже, чем обычно Поэтому нижняя дуга правого контура смещается вправо ,а атриовазальный угол –кверху В левой косой проекции хорошо заметны увеличение дуги правого желудочка и ее глубокие пульсаторные перемещения Изменения сердца ,вызванные процессом в легких ,получили общее наименование «легочного сердца», или «легочно-сердечного синдрома»
Перегрузка правого желудочка может возникнуть при некоторых врожденных пороках сердца и сосудов Укажем на два из них : не заращение Баталова протока и сужение легочной артерии При первом часть крови из аорты по открытому боталлову протоку перетекает в легочную артерию ,которая расширяется , а в легких обнаруживается артериальное полнокровие При стенозе легочной артерии правому желудочку приходится испытывать повышенную нагрузку Он увеличивается , сокращения его углубляются Кровь под давлением выбрасывается в основной ствол легочной артерии , который в начальной части расширяется Но разветвления легочной артерии в легких имеют малый калибр Этот признак –несоответствие между расширением основного ствола и малым наполнением остальных сосудов легких –весьма показателен Решающие доказательства врожденных пороков получают с помощью искусственного контрастирования полостей сердца и сосудов
Перегрузка левого предсердия и правого желудочка возникает при стенозе митрального отверстия Вследствие затрудненного перехода крови в левый желудочек левое предсердие расширяется В прямой проекции отмечаются удлинение и выбухание третьей дуги левого контура сердечно –сосудистой тени В правой косой проекции определяется выбухание дуги левого предсердия кзади с оттеснением пищевода по дуге малого радиуса (до 5-6 см) Переполнение кровью левого предсердия ведет к повышению давления в системе легочных вен и капилляров Чтобы предохранить капиллярное русло легких, рефлекторно возникает спазм легочных артериол и мелких артерий ,что , однако, приводит к перегрузке правого желудочка Таким образом , при митральном стенозе имеются два барьера на пути кровотока: первый барьер на уровне митрального отверстия и второй –на уровне легочных артериол В тех случаях ,когда преобладает венозный застой , отмечается расширение вен в верхних долях легких или во всех отделах легких Если же преобладает легочная гипертензия (при выраженном «втором барьере»), на снимках определяется своеобразная картина: легочная артерия и ее крупные ветви расширены , но мелкие сосуды сужены ,как бы внезапно «обрываются «, и легочный рисунок на периферии легочных полей кажется даже обедненным Появляются перегородочные линии
Ввиду увеличения правого желудочка нижняя дуга правого контура тени сердца смещается вправо , а правый атриовазальный угол располагается выше обычного Левый желудочек , получающий меньше крови, чем в норме, перекачивает в аорту это же уменьшенное количество ,поэтому и левый желудочек ,и восходящая аорта имеют небольшие размеры; их дуги на рентгенограммах не изменены или уменьшены
При длительном существовании митрального стеноза в фиброзное кольцо и створки клапана откладываются соли извести Известковые скопления четко выделяются при рентгеноскопии и на томограммах сердца Это важный признак митрального стеноза О наличии обызвествления клапана должен знать хирург при обсуждении вопроса об оперативном вмешательстве –комиссуротомии
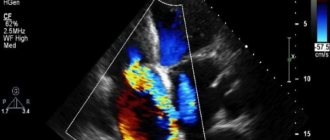
В последние годы ведущее значение в оценке состояния клапанов и отложений извести в них получила ультразвуковая диагностика (эхокардиография)
27) Формы и положения вариантов сердечной тени.
Положение сердца в полости грудной клетки определяется при рентгеноскопии, рентгенографии в прямой проекции. Косое положение характеризуется углом наклона в пределах 43—48°. Косое положение встречается преимущественно у лиц нормостенического телосложения, нередко сочетается с обычной формой сердца. Вертикальное положение сердца характеризуется углом наклона в пределах 49 60°. Оно обычно сочетается с митральной формой и отличается наименьшим поперечным размером и большим длинным диаметром сердца. Гортонтальное положение сердца определяется углом наклона в пределах 3 0 ^ 2 °. Поперечный размер при горизонтальном положении наибольший, длинный — уменьшен. Форма сердца аортальная, верхушка приподнята над диафрагмой, сердце широко прилежит к диафрагме, острота сердечно-диафрагмальных углов менее выражена. Горизонтальное положение встречается у гиперстеников (при ожирении. Капельное (висячее) сердце занимает особое место среди крайних индивидуальных вариантов. Положение сердца подчеркнуто вертикальное, угол наклона приближается к 60°, форма митральная в результате выбу10 хания и удлинения дуги легочного ствола. Размеры сердца небольшие, сердечно-диафрагмальные углы глубокие, подчеркнуто острые. Капельное сердце является конституциональной особенностью лиц крайне астенического телосложения.
Форму сердца определяют при рентгеноскопии и рентгенографии в прямой проекции. При этом анализируется выраженность краеобразующих дуг сердечно-сосудистого пучка и четкость разграничения каждой из них, особенно по левому контуру. Обычная форма сердца характеризуется плавным переходом и сглаженностью дуг легочного ствола и ушка левого предсердия по левому контуру сердца, провести четкую границу между ними не представляется возможным. Наиболее отчетливо при этом видна дуга аорты и левого желудочка. Истинная протяженность каждой дуги сердечно-сосудистой тени определяется по пульсации. Как вариант нормы обычная форма сердца часто встречается у лиц нормостенического телосложения. Обычная форма сердца наблюдается и при патологических состояниях — диффузном поражении миокарда (миокардит, дистрофии миокарда), эндокардите, когда еще не резко выражено объемное увеличение отдельных полостей сердца. М итральная форма сердца характеризуется выбуханием и одновременным удлинением дуг легочного ствола и ушка левого предсердия или только одной из них, а именно — легочного ствола. Степень выбухания и удлинения указанных дуг может быть различной — от едва заметной до резко выраженной. Митральная форма сердца в норме встречается у подростков, у лиц астенического телосложения, при низком расположении диафрагмы. При этом имеется выбухание только дуги легочного ствола без объемного увеличения правого желудочка и расширения корней легких. Митральная форма наблюдается при заболеваниях, сопровождающихся развитием гипертензии в малом круге кровообращения (митральный порок, легочное сердце, открытый артериальный проток, дефект межжелудочковой и межпредсердной перегородок и др.). Наиболее типичная митральная форма сердца имеет место при митральных пороках, при которых наблюдается, как правило, выбухание и удлинение обеих дуг — легочного ствола и ушка левого предсердия. При патологических процессах образование митральной формы сопровождается объемным увеличением соответствующих отделов сердца (левого предсердия, правого желудочка, левого желудочка), увеличением угла наклона, длинника и поперечного размера сердца, изменением (усиление, иногда обеднение) сосудистого рисунка легких, расширением корней, а также нарушением функции миокарда. Аортальная форма сердца характеризуется проекционным укорочением протяженности обеих средних дуг по левому контуру сердца с образованием их вогнутости. Это создает более подчеркнутое закругление, 18 выбухание и удлинение дуги аорты и левого желудочка. Сердце широко прилежит к диафрагме, верхушка его приподнята. Аортальная форма встречается в норме у детей первого года жизни, у лиц пикнического телосложения, особенно при сочетании с повышенной упитанностью, при высоком расположении диафрагмы (беременность, асцит). Патологическая аортальная форма сердца наблюдается при аортальном пороке, атеросклеротическом кардиосклерозе, гипертонической болезни, коарктации аорты и других заболеваниях. При этом отмечается объемное увеличение левого желудочка, изменение формы, размеров и положения аорты, нарушение функции миокарда и пульсации сосудов. Ш аровидная форма сердца — один из вариантов нормальной формы, которая отличается большей закругленностью правой нижней дуги сердца при том же плавном, без резких границ, переходе обеих дуг по левому контуру сердечно-сосудистой тени. Шаровидная форма наблюдается в норме в раннем детском и подростковом возрасте, иногда у спортсменов, при умеренной и равномерной гипертрофии сердечной мышцы обоих желудочков. Шаровидная конфигурация отображает патологические изменения при ряде врожденных пороков сердца (дефект межжелудочковой перегородки, сужение легочной артерии, трехкамерное сердце и др.), миогенной дилятации, выпотном перикардите. При этом всегда имеются признаки объемного увеличения правого желудочка с нарушением его сократительной функции и соответствующие нарушения кровотока в легких. Треугольная форма сердца характеризуется сглаженностью и выпрямлением краеобразующих дуг, плавным переходом их друг в друга, широким прилеганием сердца к диафрагме, образованием прямых или тупых сердечно-диафрагмальных углов. Треугольная форма сердца иногда наблюдается в норме, в частности у детей при высоком расположении диафрагмы (исследование на фазе выдоха). Однако в подавляющем большинстве случаев она является следствием объемного увеличения размеров, преимущественно левого желудочка. Поэтому при треугольной форме сердца обычно отмечают снижение тонической и сократительной, а нередко и проводниковой функций миокарда, независимо от этиологии заболевания (миокардит, атеросклеротический кардиосклероз, вторичная миогенная дилятация при пороках сердца, ожирение, слипчивый перикардит, реже выпотной перикардит).
Симптомы клапанной аортальной недостаточности
Обычно в течение нескольких лет симптоматика не прослеживается, так как работают компенсаторные механизмы.
Исключение из правил:
- острая сердечная недостаточность;
- аневризма;
- эндокардит инфекционный.
Клиническая картина стремительно осложняется, начиная с появления таких признаков:
- высокое давление;
- пульсации в голове;
- тахикардия;
- головная боль;
- головокружение;
- частые обмороки, особенно при смене положения тела в пространстве.
Далее к этим проблемам добавляется симптом недостаточности правого желудочка: отеки в ногах и затрудненная ходьба.
При отсутствии адекватного лечения вероятен летальный исход.
Симптомы, признаки, лечение
Часто аортальный порок сердца не проявляется на протяжении многих лет, при ухудшении компрессионных способностей появляется в виде следующих симптомов:
- Пульсирующая боль височной части головы и затылке.
- Шум в ушах.
- Отечность ног.
- Боли в области грудной клетки.
- Разбитость и быстрая утомляемость.
- Головокружение.
- Тяжесть с правой стороны ребер.
- Одышка во время небольших нагрузок.
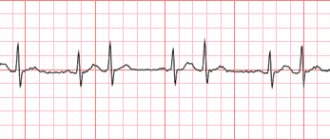
В период диагностирования доктор наблюдает бледность кожи, нарушение давления, тахикардию, увеличенное сердце, сердечный горб. Для подтверждения диагноза назначается ЭКГ, эхокардиография и фонокардиография.
Первая и вторая стадии заболевания не требуют специального лечения у кардиолога и терапевта, достаточно изменить привычный для больного образ жизни и регулярно проходить УЗИ обследования на ЭКГ.
При третьей и четвертой стадии аортальной недостаточности потребуется медикаментозное лечение, которое состоит из мочегонных препаратов, сердечных гликозидов, бета-адреноблокаторов.
Оперативное вмешательство назначается при врожденной форме заболевания по достижении 30-летнего возраста или после внезапного ухудшения состояния больного.
Если форма заболевания приобретенная, то хирургическое вмешательство будет зависеть от проявления патологических и физиологических изменений. Аргументировать операцию может резкое ухудшение работы левого желудочка или критическое состояние больного.
Диагностические мероприятия
На первичном осмотре кардиолог отмечает бледную, синеватую кожу, на поздних стадиях заболевания переходящую в акроцианоз.
У больных часто отмечаются пульсирующие артерии, при этом голова движется в такт биений.
Может прослеживаться синдром Ландольфи – пульсации в зрачках, а также синдром в Мюллера (пульсации неба и язычка).
При пальпации, аортальный пульс прощупывается в седьмом межреберье, прослушивается шум на аорте, сопровождающийся шумом Дюрозье.
Аппаратная диагностика
Инструментальные способы исследования включают такие процедуры:
- фонокардиография;
- рентгенография;
- МРТ;
- Эхо;
- катетеризация;
- МСКТ.
Основные нюансы инструментального обследования:
- Для обнаружения увеличения левого желудочка и левого предсердия используют электрокардиограмму.
- Фонограф необходим для выявления шумов.
- Недостаточность аорты, изменение структуры клапана и его аномалии обнаруживает Эхо.
- Гипертрофию левого желудочка, неправильную верхушку сердца, застой венозной крови в артериях легких видно на рентгене.
- Качество потока крови, протекающего через клапан аорты, показывает аортография.
- Для оценки степени регургитации применяют зондирование полости сердца.
Лечение аортальной недостаточности
Лечить порок легкой степени не нужно, он не требует введения специальных лечебных мероприятий, больным рекомендуют снижение физических нагрузок и ежегодный осмотр у кардиолога.
Лекарственные препараты при недостаточности аорты средней тяжести:
- АПФ-ингибиторы;
- диуретики;
- блокаторы кальция;
- препараты, блокирующие рецепторы ангиотензина;
- антибиотики.
В тяжелых случаях, при отсутствии эффекта от консервативной терапии, применяют оперативное вмешательство. Пациентам по показаниям проводят протезирование аорты и аортального клапана.
Плохой послеоперационный прогноз у людей с увеличением диалистического объема левого желудочка до 300мл, с фракцией обратного заброса более пятидесяти процентов и диалистическим давлением около 40 мм рт. ст.
Это крайне сложный случай, больным с такими проблемами операция не рекомендуется.
Сколько живут люди с аортальной недостаточностью? Жить они могут до десяти лет в зависимости от степени регургитации.
Больные с острой коронарной недостаточностью умирают на протяжении двух лет после установки диагноза.
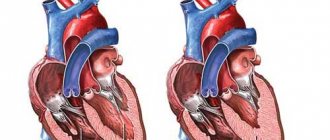
Виды и формы аортальных пороков
В зависимости от состояния клапана и устья аорты выделяют несколько видов аортальных пороков сердца:
- недостаточность аортального клапана (аортальная недостаточность);
- стеноз аортального клапана;
- сочетание аортального стеноза с недостаточностью аортального клапана.
Аортальные пороки встречаются врожденные и приобретенные. Врожденные пороки развиваются еще во внутриутробном периоде и выявляются на ультразвуковой диагностике плода. Проявиться такой порок может уже в первые дни жизни ребенка и повлиять на функционирование не только сердечно-сосудистой системы, но и других органов.
Для лечения этих заболеваний выбирается медикаментозный метод или оперативное вмешательство. Метод лечения зависит от степени тяжести и скорости развития заболевания. Медикаментозный метод помогает снять симптомы и остановить дальнейшую деформацию клапана и устья аорты. Оперативное лечение устраняет причину и позволяет вернуться к обычной жизни без постоянных курсов медикаментов после реабилитационного периода.
Сужение аортального клапана
Этот порок поражает каждого второго человека, перешедшего через шестидесятилетний рубеж.
Суженое устье аорты и разрушение ее тканей приводит к изменению размеров сердца и в конечном итоге к сердечной недостаточности.
Стеноз может быть как врожденным, так и приобретенным.
Картина врожденного стеноза:
- нарост из мышечной ткани перекрывает клапан аорты;
- двухстворчатый или одностворчатый клапан;
- под клапаном образуется отверстие.
Врожденное сужение устья аорты может не давать симптомов несколько лет, но по мере развития ребенка клинические проявления усиливаются.
Классификация порока по степени тяжести:
- легкая степень до 1,6 кв.см;
- средняя, 1 кв.см;
- тяжелая – просвет уже 1 кв.см.
Клинические проявления:
- боль в груди, в области сердца;
- одышка и чувство тяжести;
- головокружения и обмороки;
- отеки;
- хроническая усталость;
- ночной, сердечный кашель;
На первичном осмотре кардиолог отличает больных со стенозом по таким признакам:
- бледная кожа;
- слабый и редкий пульс;
- обморочное состояние.
Аускультация подтверждает диагноз, если слабо прослушивается звук закрытия клапана аорты, а в период систолы слышен шум кровопотока в клапане аорты.
Для уточнения диагноза кардиологи назначают аппаратные методы обследования:
- рентген грудной клетки;
- ЭКГ;
- Катетеризация;
- Эхокардиография через пищевод и трансторакальная;
- Допплерография.
Порок в незначительной степени лечат консервативно, препаратами, нормализующими артериальное давление и ритм сердца, а также улучшающие кислородный и холестериновый обмен в тканях и крови.
Медикаментозная терапия:
- Средства антиангиальные: сустак; нитронг.
- Мочегонные препараты: фурасемид; торасемид; бритомар.
- Антибактериальные: ванкомецин; бициллин.
Антибиотики назначают перед резекцией зуба или для лечения тонзиллита, который может дать осложнение на сердце и вызвать эндокардит.
Все рекомендации по приему препаратов предоставляет лечащий врач.
При отсутствии эффекта от медикаментозной терапии применяют оперативные методы лечения. Хирургический способ восстановления аортальных клапанов используют, если здоровье пациента осложняется одышкой, постоянной слабостью и другими тяжелыми симптомами.
Варианты хирургического вмешательства при стенозе митрально-аортального клапана:
- баллонная аортальная вальвунопластика;
- установка искусственного клапана.
Операция противопоказана пациентам старше семидесяти лет.
Симптомы
Вначале аортальные пороки могут протекать бессимптомно. Левый желудочек – самый мощный отдел сердца, поэтому в первое время он может компенсировать нарушения кровообращения. Однако с развитием заболевания, когда кровь в нем задерживается или возвращается в него все больше, он начинает растягиваться, стенки его истончаются и уже не могут справляться с нагрузкой.
Из-за этого органам и тканям не хватает кислорода и питательных веществ, а венозная кровь задерживается в сосудах. Этими изменениями и обусловлены симптомы аортальных пороков.
- В области сердца появляется боль давящего или распирающего характера. Это происходит по двум причинам. Во-первых, большое количество крови растягивает желудочек изнутри и сильно давит на его стенки. Во-вторых, из-за того, что в аорту попадает мало крови, страдают все сосуды, в том числе и те, которые питают само сердце – коронарные. Недостаточное питание сердца вызывает болевой синдром.
- Из-за плохого питания и недостатка кислорода страдает в первую очередь головной мозг. Это проявляется слабостью, головокружением, а иногда и обмороками.
- Поскольку кровь задерживается в венах, могут отекать ноги.
- Одышка возникает даже при тех физических упражнениях, которые раньше человек переносил нормально. С прогрессированием заболевания она может появляться даже при изменении положения тела, а затем и в покое.
- Чтобы выбросить лишнюю кровь из левого желудочка, сердце начинает биться чаще. Этот признак появляется при аортальной недостаточности. При стенозе устья аорты наоборот – сердцебиение замедляется, пульс становится слабым. Сочетанный аортальный порок проявляется симптомами, характерными для преобладающей патологии.
- Пациент может ощущать усиленную пульсацию сосудов в тех местах, где проходят крупные артерии.
- Для данных пороков характерна быстрая утомляемость, снижение работоспособности.
- Ночью может появляться кашель.
Обращают на себя внимание и некоторые признаки при объективном осмотре пациента. Пороки аортального клапана проявляют себя следующими симптомами:
- Заметная бледность кожного покрова,
- Тахикардия или брадикардия – в зависимости от того, какой именно порок имеет место,
- Сильно пульсируют крупные сосуды,
- Между верхним и нижним давлением присутствует большая разница,
- Лишняя кровь в сердце сильно давит на его стенки и возникают своеобразные завихрения. При прослушивании сердца это проявляется специфическим шумом,
- Поскольку створки клапана не смыкаются до конца, шум его закрытия несколько приглушен.
Народные методы лечения
Народные методы врачевания атеросклеротического порока аортального клапана включают в свой арсенал фитотерапию и употребление продуктов, положительно воздействующих на сосуды.
В состав трав и продуктов, помогающих восстановить сердечно-сосудистую систему входят полезные вещества – биофлавониды.
Растительные продукты, в которых преобладают биофлавониды:
- вино;
- виноград;
- сосновая кора;
- орехи;
- шиповник;
- боярышник;
- цветы гречихи;
- цветы лугового клевера;
- таволга;
- орехи;
- морская капуста.
В питание больных атеросклерозом включают мед с соком свежего лука, морскую капусту, чеснок, чернику, крыжовник, землянику, смородину, черноплодную рябину. Полезны соки, особенно ананасовый, свекольный и морковный.
Для понижения уровня холестерина в крови рекомендуется использовать плоды боярышника, содержащие никотиновую кислоту.
Отвар из плодов боярышника готовится так: одну столовую ложку сырья заливаем стаканом кипятка и после этого томим на небольшом огне пятнадцать минут. Пить средство нужно на голодный желудок.
Стероидные гликозиды, необходимые для нормализации работы сердца, содержат растение диоскорея ниппонская. Из его корня получают препарат полиспонин, применяемый в терапевтической практике для лечения атеросклероза.
При проблемах с сосудами рекомендуют употреблять льняное масло, обладающее противовоспалительным и обволакивающим действием.
Лечение тыквой
Для очистки сосудов берем сырую тыкву, начинать нужно с двадцати грамм, один раз в день, постепенно дозу увеличиваем до ста пятидесяти грамм, три раза в день. Мякоть тыквы принимается курсом, два месяца, затем недельный перерыв.
Настойка на золотом усе
Золотой ус содержит антиоксидант кверцетин. Для приготовления настойки берем тридцать суставчиков растения и заливаем семидесяти процентным спиртом (один с половиной литр). Настаиваем две недели.
Для лечения смешиваем одну чайную ложку настойки с одной столовой ложкой нерафинированного растительного масла, пить надо сразу, три приема за день.
Интервал от приема препарата до еды должен составлять не менее двух часов. Курс терапии настойкой на золотом усе – десять дней, затем перерыв пять дней.